Рак яичников канцероматоз
Канцероматоз: понятие, локализации, прогноз продолжительности жизни
Содержание:
Канцероматоз (карциноматоз) представляет собой один из вариантов метастатического поражения серозных оболочек или внутренних органов. Этот термин обычно применяется по отношению к плевре и брюшине, которые часто поражаются при запущенных формах рака. Канцероматоз не является самостоятельным заболеванием, это скорее проявление других форм рака, способных давать метастазы куда бы то ни было. Это одновременно и проявление, и осложнение течения злокачественной опухоли, характеризующее тяжесть заболевания и весьма серьезный прогноз.
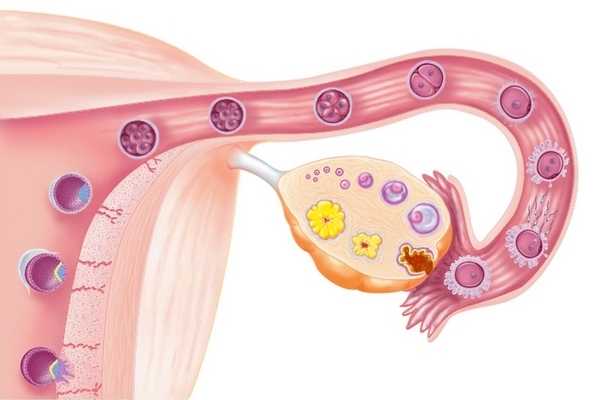
Как известно, злокачественные опухоли метастазируют, то есть их клетки разносятся с током крови (гематогенно), лимфы (лимфогенный путь), контактным способом по организму. Одним из вариантов метастатического процесса является поражение серозных оболочек. Такое явление при раке становится возможным благодаря особенностям злокачественных клеток, теряющих межклеточные контакты и способных перемещаться по поверхности брюшины или плевры.
метастазирование опухоли
Здоровые клетки организма наделены специальными молекулами, обеспечивающими их тесную связь между собой – факторы адгезии. Однако в условиях неблагополучия, когда нормальная клетка превращается в раковую, эти молекулы теряются, а опухолевая масса способна проникать в сосуды и распространяться на значительные расстояния от первичного очага.
До 35% пациентов с различными формами злокачественных опухолей имеют признаки канцероматоза брюшины, причем треть приходится на рак яичников, а около 40% — на опухоли желудочно-кишечного тракта. В части случаев наличия канцероматоза причину его установить так и не удается, но этот признак всегда характеризует неблагоприятный прогноз и запущенную форму опухоли.
Метастатическое поражение плевры чаще всего встречается при опухолях легких и молочной железы, но возможно и первичное поражение выстилки грудной полости злокачественной опухолью – мезотелиомой, которая таким же образом распространяется по поверхности и образует все новые и новые очаги своего роста.
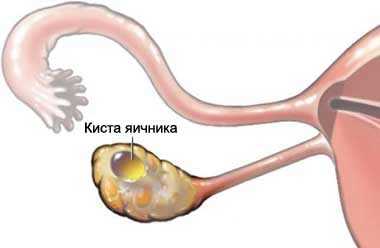
Вовлечение в патологический процесс брюшины – отнюдь не редкость и сопровождает опухоли желудка, кишечника, яичника, матки, поджелудочной железы, печени.
Как развивается канцероматоз?
Клетка злокачественной опухоли, изменившая свое строение и характер поверхностных белков, склонна отделяться от первичного опухолевого узла и приобретать подвижность, подобно некоторым элементам соединительнотканного происхождения. По мере роста опухоли меняется и межклеточное вещество, которого может стать совсем мало, так что препятствий для движения раковых клеток в сосуды или другие ткани практически не остается.
Злокачественные опухоли могут располагаться близко к поверхности органа, покрытой серозной оболочкой (брюшина или плевра), и по мере роста проникать в плевру или брюшину. При увеличении размеров рака его клетки также способны достигать серозной оболочки и выходить на ее поверхность. Распространение злокачественных элементов может происходить и во время хирургических операций.
Попав в брюшную или грудную полость, опухолевая клетка мигрирует в места дальнейшего «обитания», где она фиксируется и дает начало новому опухолевому узлу. При прогрессировании заболевания происходит распространение неоплазии как в горизонтальном направлении по поверхности внутренней выстилки полостей, так и вертикально, то есть рак врастает в брюшину или плевру, набирает массу, «обзаводится» сосудами и становится вторичной опухолью (метастазом).
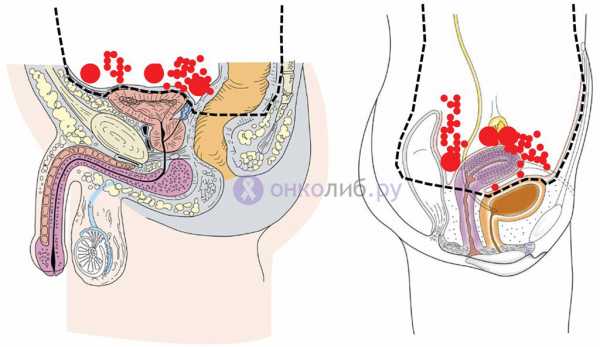
канцероматоз брюшины: красным выделены опухолевые очаги, пунктиром — зоны рекомендуемой перитонэктомии (радикальной операции)
Вероятность развития канцероматоза при различных видах злокачественных опухолей зависит от локализации, размеров и степени дифференцировки неоплазии. Низко- и недифференцированные новообразования более склонны к быстрому распространению и раннему метастазированию, поэтому частота поражения брюшины или плевры в таких случаях существенно выше, а прогноз в целом значительно хуже.
Говоря о причинах канцероматоза, нельзя назвать точные факторы, которые приводят к развитию этого опасного явления. Значение имеет характер и скорость роста первичного злокачественного новообразования, его локализация близ серозных оболочек, склонность метастазировать в принципе. Канцероматоз во всех случаях характеризует прогрессирующее заболевание, часто – на поздних стадиях своего развития. Опасность этого явления состоит в том, что препятствий для быстрого расселения рака по серозным полостям не находится, и процесс быстро приобретает характер распространенного и трудно поддающегося лечению.
Поскольку канцероматоз и плевры, и брюшины имеет свои особенности развития и течения, то целесообразно рассмотреть их по-отдельности.
Канцероматоз брюшины
Канцероматоз брюшной полости происходит вследствие опухолевой патологии кишечника, желудка, поджелудочной железы, печени и желчевыводящей системы, матки, но особенно часто это явление сопутствует раку яичников. По статистике, на момент установления диагноза более чем половина женщин имеет вовлечение брюшины в патологический процесс.
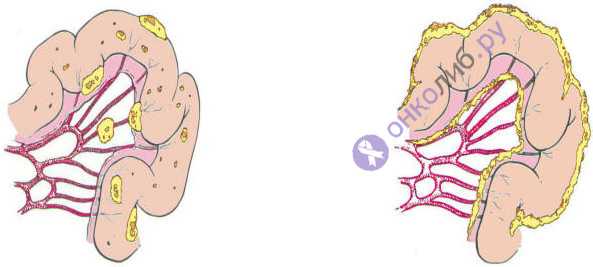
слева — рак кишечника, справа — канцероматоз
Опухоли кишечника и желудка способны в короткий срок достигать поверхности органа, прорастая всю толщину его стенки, и там, на поверхности, клетки рака уже не встречают препятствий к дальнейшей диссеминации. К слову, при недифференцированном раке желудка канцероматоз наблюдается более чем у половины пациентов.
Проникнув в брюшную полость, клетки рака попадают в большой сальник, углубления малого таза, складки брюшины между петлями кишечника. В этих местах они прочно фиксируются к поверхности и начинают делиться, образуя метастатическое опухолевое поражение.
Склонность быстро распространяться по поверхности серозного покрова приводит к тому, что уже через короткое время большая часть брюшной полости может быть заселена опухолью, а брюшина принимает характерный внешний вид.
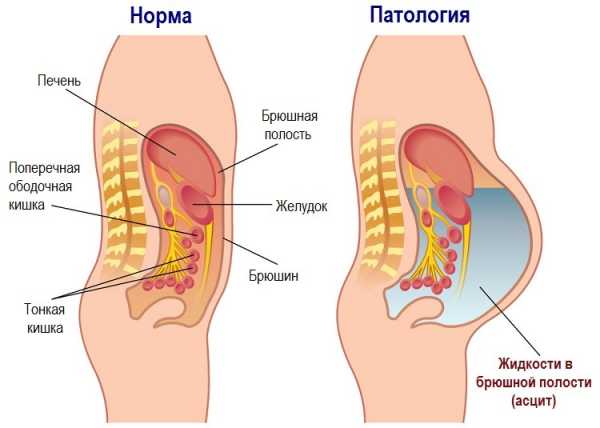
Канцероматоз брюшины, фото которого можно без труда найти в интернете, представляет собой наличие множества плотных узелков или сосочков на поверхности серозной оболочки, которые со временем увеличиваются в размерах и сливаются между собой. Подобные разрастания могут напоминать цветную капусту, образовывать мелкие кисты, вызывать спаечный процесс и вторичное воспаление. При наличии жидкости в полости живота при подобных изменениях брюшины практически со стопроцентной вероятностью можно судить и злокачественном характере патологии.
На фоне опухолевого перерождения серозной оболочки происходит нарушение ее лимфодренажных функций, что приводит к скоплению большого количества жидкости в брюшной полости – асциту.
Асцит – главный и, подчас, единственный клинический признак начавшегося канцероматоза, который может стать поводом к первичному обращению пациента за помощью. В попытке найти причину скопления жидкости в животе, специалисты могут диагностировать рак, о наличии которого больной и не подозревал.
Среди других, неспецифических, признаков перитонеального поражения можно назвать:
- Выраженную потерю веса;
- Резкую слабость;
- Тошноту;
- Рвоту;
- Наличие прощупываемых узлов в животе при крупных размерах метастазов.
Поскольку брюшина имеет довольно большую площадь, окутывает и покрывает большинство органов брюшной полости, но при этом лишена каких-либо анатомических границ, то классификация степени ее поражения представляет сложную задачу. Стадия заболевания определяется для той опухоли, которая сопровождается канцероматозом в качестве осложнения, а в большинстве случаев вовлечение серозной оболочки характеризует рак 3-4 степени.
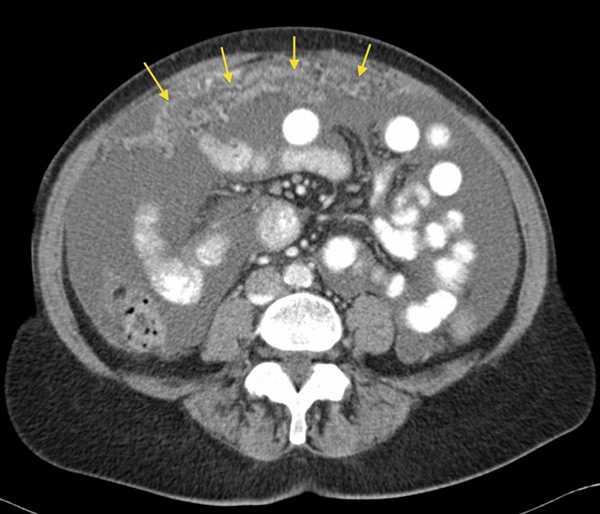
канцероматоз брюшины на диагностическом снимке
Для более точного описания площади поражения и составления прогноза течения опухоли принято выделять три степени канцероматоза брюшины:
- Р 1, когда метастазы локализуются ограниченно на одном участке серозного покрова.
- Р 2 при наличии нескольких зон неопластического роста, разделенных непораженной серозной оболочкой.
- Р 3 — при тотальном поражении брюшины.
Для обнаружения канцероматоза брюшины и подтверждения диагноза злокачественной опухоли используется множество современных методов диагностики (УЗИ, КТ, лапароскопия, цитологичское исследование асцитической жидкости и др.), однако у 3-5% пациентов так и не удается установить первичную опухоль, хотя характер злокачественного поражения серозной оболочки может быть доказан морфологически.
Прогноз при канцероматозе весьма серьезный, поскольку этот процесс не только характеризует запущенную форму первичной опухоли, но и приводит к быстрому прогрессивному ухудшению состояния пациента, раковой кахексии и гибели. Срок жизни при канцероматозе брюшины органичивается в среднем 12 месяцами, и лишь каждому десятому пациенту удается преодолеть пятилетний рубеж после лечения онкологического заболевания.
Канцероматоз плевры
Канцероматоз плевры нередко наблюдается при раке легких, молочной железы, желудка, новообразованиях самой плевры (мезотелиома), метастаз любой другой опухоли тоже может стать причиной канцероматоза. Чаще всего поражение плевры является следствием прорастания первичной опухоли легкого к поверхности органа, покрытой серозной оболочкой. Периферический рак легкого, расположенный близко к поверхности органа, может в короткий срок достигнуть плевры и «выйти» в плевральную полость.
При раке груди, щитовидной железы, саркомах костей и мягких тканей канцероматоз развивается после гематогенного или лимфогенного заноса опухолевых клеток в плевру.
Развитие патологического процесса не отличается от такового при поражении брюшины: опухолевая клетка попадает на поверхность плевры, способна мигрировать в разные отделы грудной полости, фиксируется в каком-то месте и начинает делиться. Расселяясь по серозной выстилке, канцероматоз охватывает все большую ее площадь, в результате чего нарушается естественный отток лимфы и происходит накопление жидкости, часто с признаками воспаления (опухолевый плеврит).
Симптомы канцероматоза плевры:
- Выраженная общая интоксикация, усугубляющаяся плевритом, с потерей веса, лихорадкой, сильной слабостью;
- Воспалительный процесс в плевре часто геморрагического (с примесью крови) характера, проявляющийся болью в грудной клетке, кашлем, одышкой, нарастанием признаков дыхательной недостаточности по мере увеличения объема плеврального выпота (свистящее дыхание, тахикардия, бледность кожных покровов);
- При смещении органов средостения большим объемом жидкости происходит нарушение сердечной деятельности (аритмии).
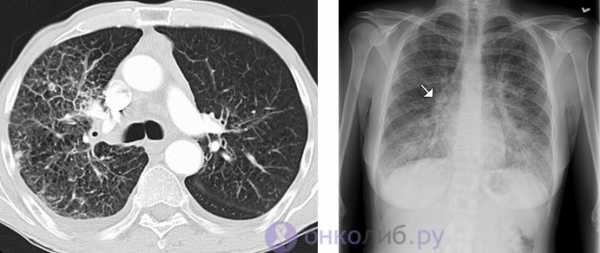
канцероматоз на КТ и рентгенограмме
Для подтверждения факта канцероматозного поражения плевры проводят рентгенографическое исследование, компьютерную томографию и плевральную пункцию, а в полученной жидкости цитологи и обнаруживают раковые клетки. Лапароскопическое исследование и биопсия показаны в редких случаях, когда цитологическое исследование не дало достоверной информации.
Опухолевый плеврит – всегда следствие запущенного заболевания, а поскольку протекает он очень тяжело, сильно усугубляет проявления основной опухоли, то продолжительность жизни при наличии такого осложнения невелика: без лечения пациенты с канцероматозом плевры и плевритом живут не более 3-4 месяцев.
Лечение канцероматоза серозных оболочек – задача не из легких, а направлено оно скорее на продление жизни и улучшение ее качества, нежели на полную ликвидацию опухоли. При хирургической операции удаляются опухолевые очаги, а химиотерапия помогает воздействовать на неоплазию с помощью химиопрепаратов. Поскольку системная химиотерапия довольно тяжело переносится пациентами, требует больших доз препаратов, весьма токсична, то в настоящее время применяется гипертермическая химиотерапия с введение лекарственных средств непосредственно в брюшную или плевральную полость. Вводимый подогретый раствор лекарства действует местно и длительное время циркулирует в полости, а дозировка может быть увеличена, при этом токсических эффектов будет меньше, нежели при внутривенном введении препарата.
При лечении канцероматоза брюшины может быть использована фотодинамическая терапия, поражения плевры поддаются воздействию ронколейкина (внутриплевральная иммунотерапия). Разработка эффективного способа борьбы с канцероматозом ведется по сей день, но прогноз при этом тяжелом состоянии по-прежнему остается серьезным ввиду низкой эффективности используемых методов лечения.
Видео: серия лекций по лечению перитонеального карциноматоза
Обсуждение:
onkolib.ru
Канцероматоз брюшины: причины, симптомы, лечение, прогноз и выживаемость
Канцероматоз брюшины – это ее злокачественное поражение, возникающее из-за того, что клетки раковых опухолей, возникающих в других органах и тканях человеческого организма, поступают сюда с током крови и рассеиваются по листкам брюшины. Упомянутый процесс рассеивания опухолевых клеток называется диссеминацией.
Одна из главных проблематик канцероматоза состоит в том, что организм человека уже истощен первичной злокачественной опухолью, поэтому общее состояние ухудшается быстрее.
Оглавление: 1.Причины 2. Развитие заболевания 3. Симптомы канцероматоза брюшины 4. Осложнения 5. Диагностика 6. Дифференциальная диагностика 7. Лечение канцероматоза брюшины 8. Профилактика 9. ПрогнозПричины
Канцероматоз брюшины является вторичным поражением брюшины – первичные злокачественные перерождения ее клеток встречаются реже.
Хотя опухолевые клетки могут поступить с током крови к листкам брюшины практически из всех органов и тканей, в основном диссеминация происходит за счет новообразований, находящихся близко. Причем выяснено, что к формированию канцероматоза приводит не просто наличие злокачественных опухолей, а их прогрессирующий рост, в ходе которого клетки, очевидно, стают более активными и более предрасположенными к миграции. Чаще всего к канцероматозу приводят эпителиальные (возникшие из выстилающих клеток) опухоли:
- желудочно-кишечного тракта (желудка, кишечника, желчевыводящих протоков);
- органов репродуктивной системы (яичников, матки, маточных труб);
- несколько реже – первичных новообразований самой брюшины (перитонеальная мезотелиома).
Особенно «активны» по отношению к брюшине яичники, пораженные той или иной раковой опухолью. Если все опухоли желудочно-кишечного тракта приводят в канцероматозу брюшины в 40% случаев, то рак одних только яичников – в 30%. На момент подтверждения ракового поражения яичников в большинстве случаев выявляли, что брюшина уже была обсеменена – это значит, что раковые клетки яичника по какой-то, еще не до конца выясненной причине, склонны быстро поражать именно листки брюшины.
Рак матки провоцирует канцероматоз брюшины реже, чем рак яичников, еще реже – раковое поражение маточных труб. Канцероматоз брюшины, развившийся как следствие рака яичников одинаково характерен для всех возрастных категорий женщин. Группу риска представляют женщины:
- не рожавшие;
- с нарушениями оварио-менструального цикла;
- в период менопаузы.
Со стороны желудочно-кишечного тракта к канцеромаозу наиболее часто приводит рак:
- желудка;
- различных отделов кишечника;
- поджелудочной железы;
- печени.
В ряде клинических случаев причина возникновения канцероматоза брюшины не установлена – в этом случае его определяют как идиопатическую патологию.
По статистике канцероматоз брюшины является самым частым метастатическим поражением из-за перемещения по организму опухолевых клеток других органов и систем. Всего эту болезнь диагностировали у 20-35% пациентов, страдающих тем или иным онкологическим заболеванием. Считается, что данные могут быть даже занижены, так как при некоторых злокачественных заболеваниях канцероматоз брюшины проявлялся скудными признаками, и исследования для оценки непосредственно брюшины не проводились.
Развитие заболевания
Развитие канцероматоза брюшины объясняют имплантационной теорией: клетки злокачественных опухолей отрываются в виде групп или комков от первичных новообразований и попадают в брюшную полость вместе с серозной жидкостью.
Формирование канцероматоза брюшины проходит в несколько этапов:
- распространение клеток опухоли из первичного очага;
- прилипание их к листкам брюшины;
- прорастание метастатических клеток в ткани брюшинных листков;
- формирование собственно канцероматозных очагов поражения брюшины.
Клетки начинают отделяться от материнских опухолей по причине того, что они утрачивают способность к межклеточному взаимодействию и приобретают выраженную подвижности. Но это еще не все изменения – оторвавшись от первичной опухоли и мигрируя по организму, раковые клетки изменяют свой «внешний вид». В них происходит разрушение так называемого межклеточного матрикса.
Помимо миграции с током крови или лимфы, а также с серозными жидкостями, «перенос» опухолевых клеток может случиться во время хирургического вмешательства – на перчатках, хирургическом инструментарии или перевязочном материале. В самой же брюшной полости клетки перемещаются благодаря:
- перистальтическим движениям желудка, тонкого и толстого кишечника,
- силе тяжести.
В силу последнего фактора канцероматоз более склонен поражать брюшину в нижних этажах брюшной полости.
Второй этап – это этап взаимодействия оторвавшихся клеток с мезотелием (поверхностным слоем) брюшины. На брюшинных листках имеются участки с повышенной резорбцией – то есть, способностью прикреплять к себе клетки. В основном такие участки наблюдаются в области:
- большого сальника;
- слепой кишки;
- дугласова кармана (пространства между маткой и прямой кишкой).
Кроме того, данные участки находятся ниже других, что способствует перемещению сюда раковых клеток на первом этапе.
Попав на брюшину, раковые клетки сперва прилипают к ней сугубо механически, затем прорастают своими клеточными элементами в ткани брюшины и начинают расти и развиваться.
Окончательно механизмы формирования канцероматозного процесса до конца еще не известны – это мешает разработать радикальные методы лечения этой патологии.
Частота и выраженность формирования канцероматоза брюшины зависит от:
- размеров первичной опухоли;
- ее гистологического типа (тканевых особенностей);
- глубины проникновения клеток в слои брюшины (некоторая часть клеток, расположившись лишком поверхностно, не удерживается и отваливается, не причиняя вреда);
- степени ее дифференцировки (зрелости клеток) – так, недифференцированный рак желудка приводит к поражению брюшинных листков в 60% клинических случаев.
В зависимости от обширности поражения брюшины выделяют три степени этого заболевания:
- первую – с локальным (очаговым) поражением брюшинных листков. Одинаково может поражаться как висцеральная (покрывающая брюшную стенку изнутри), так и париетальная (покрывающая органы брюшной полости) брюшина;
- вторую – на листках брюшины наблюдается несколько обширных областей поражения, разделенных незатронутыми участками;
- третью – очаги поражения распространены практически по всей брюшине.
Также для оценки того, насколько брюшина втянута в канцероматозный процесс, используют определение так называемого индекса канцероматоза брюшины. Выделяют 13 областей брюшинных листков с их наиболее вероятным поражением, максимальные очаги метастатического поражения оценивают в баллах (от 0 до 3), все баллы суммируются.
Симптомы канцероматоза брюшины
Канцероматоз брюшины – это последствие первичной раковой патологии. Поэтому симптомы заболевания нередко определяются симптоматикой со стороны первичного очага.
Признаки, наиболее типичные для канцероматоза брюшины, это:
- практически сразу ухудшившееся состояние пациента (невзирая на то, что у него уже наблюдалось раковое поражение другого органа со всеми вытекающими). Больные с самого начала заболевания жалуются на выраженную слабость, беспричинную утомляемость, существенное снижение работоспособности, потребность не выполнять никакой умственной или физической работы;
- снижение, а затем и полная потеря аппетита;
- значительная потеря веса;
- тошнота, сопровождающаяся рвотой;
- в ряде случаев – понос и метеоризм;
- боли в животе – умеренные или средней интенсивности, тупые или тянущие, без определенной локализации.
В поздних стадиях тошнота наблюдается из-за интоксикации (отравления) организма продуктами распада клеток из канцероматозных очагов. Вообще тяжело распознать, где «заканчивается» тошнота из-за первичных опухолей и «начинается» из-за канцероматоза. Рвота к облегчению не приводит.
Обратите внимание
Также в поздних стадиях из-за массового распада клеток, составляющих канцероматозные очаги, наблюдается постоянное повышение температуры – на уровне от субфебрильных цифр (37,2-37,4 градуса по Цельсию) до значительного повышения (до 38,8-39,0 градусов по Цельсию).
Выраженность симптомов зависит от того, какая степень развития канцероматоза наблюдается (степени описаны выше).
Осложнения
Осложнения канцероматоза в основном возникают при генерализации (широком распространении) патологического процесса, но в ряде случаев могут наблюдаться при поражении небольшого участка брюшинных листков. Самые частые осложнения это:
- формирование асцита (свободной жидкости в брюшной полости);
- при присоединении инфекции – межкишечные гнойники. Инфекция присоединяется в случае истощения организма больного фактически из-за его двойного поражения – первичной опухолью и канцероматозом брюшины;
- вторичное поражение внутренних органов клетками канцероматоза брюшины;
- перитонит (в том числе гнойный);
- спаечная болезнь (образование соединительнотканных перемычек по всей брюшной полости).
Диагностика
Для канцероматоза брюшины характерна неспецифическая клиническая картина, но внимательный сбор информации врачом поможет поставить предварительный диагноз еще на стадии до инструментального исследования. Важное значение имеет наличие другого актуального ракового заболевания в анамнезе (особенно рака яичников у женщин), на симптоматику которого начинают наслаиваться признаки ракового поражения брюшины.
Важно
Диагностику должны проводить совместно гастроэнтеролог и онколог, а у женщин – также гинеколог.
Так как признаки канцероматозного поражения брюшины неспецифичны и могут проявляться и при других заболеваниях со стороны органов брюшной полости (в частности, опухолевой природы), то для подтверждения окончательного диагноза применяют все возможные дополнительные методы обследования пациента – физикальные, инструментальные, лабораторные.
Наиболее показательным признаком, выявленным при объективном обследовании больного, является асцит (скопление свободной жидкости в брюшной полости). Его симптомы:
- при осмотре – в стоячем положении больного живот будет свисать книзу, в лежачем – становится распластанным («живот лягушки»);
- при пальпации (прощупывании) живота – если ладонью надавить на переднюю брюшную стенку, а пальцами другой руки делать толки, то первая рука ощутит своеобразные волны, возникшие от колебания свободной жидкости в брюшной полости. Если метастазы – крупные, то их иногда можно прощупать через переднюю брюшную стенку;
- при перкуссии (простукивании) живота над местами скопления жидкости слышится тупой звук, словно стучат по дереву;
- при аускультации живота (прослушивании фонендоскопом) слышится ослабление кишечных шумов, определяется симптом падающей капли.
Нередко асцит бывает единственным признаком поражения брюшины.
Инструментальные методы диагностики позволяют, прежде всего, верифицировать первичное раковое поражение, которое привело к канцероматозному поражению брюшину. Используют такие затребованные методы диагностики, как:
- обзорная рентгеноскопия и –графия органов брюшной полости – позволяет определить признаки канцероматоза при их выраженности. Небольшие канцероматозные очаги не выявляет;
- ультразвуковое исследование органов брюшной полости и малого таза;
- мультисрезовая компьютерная томография (МСКТ) – особенно информативным будет ее разновидность с использованием контрастного вещества;
- лапароцентез – прокол брюшной стенки для определения, есть ли в брюшной полости асцитическая жидкость, а также для забора порции этой жидкости, которую изучат на предмет наличия опухолевых клеток. Лапароцентез является также паллиативным методом лечения, так как во время него аспирируют (отсасывают) из брюшной полости свободную жидкость в случае ее значительного накопления;
- лапароскопия – один из самых информативных методов обследования, так как с помощью аппарата со встроенной оптикой позволяет увидеть непосредственно глазом канцероматозные бугорки, рассеянные по листкам брюшины. http://mc-72.ru/wp-content/uploads/2015/03/Laparo.jpg Во время лапароскопии осматривают пространство брюшной полости, делая акцент на осмотре нижних этажей брюшной полости (в частности, дугласова кармана). Во время лапароскопии делают биопсию – отщипывают фрагменты брюшины с максимально разных ее участков. Важно осуществить забор биоптата с удаленных уголков брюшной полости, так как обсеменение может быть неравномерным, а из-за этого – невыявленным.
При канцероматозе брюшины привлекают лабораторные методы исследования. Они не демонстрируют специфических изменений, характерных сугубо для канцероматоза брюшины, но являются ценными в комплексе всех диагностических мероприятий. Применяют такие лабораторные методы исследования, как:
- общий анализ крови – в нем выявляют увеличение количества лейкоцитов (оно существенное при обширном поражении брюшины, а также при интоксикационных явлениях), повышение СОЭ;
- общий анализ мочи – более информативен на более поздних стадиях заболевания, когда из-за интоксикации организма может страдать фильтрационная способность почек;
- цитологическое (под микроскопом) исследование асцитической жидкости, полученной во время диагностического лапароцентеза – с его помощью определяют природу клеток, попавших в свободную жидкость;
- обратнотранскриптазная полимеразная цепная реакция (ОТ-ПЦР) – это очень информативный метод диагностики, который помогает определить даже при небольшом количестве раковых клеток (например, в асцитической жидкости), откуда они диссеминировали;
- определение онкомаркеров – специфических веществ, которые появляются в крови и тканях при наличии онкологического процесса. Это кислая фосфатаза, раково-эмбриональный антиген, альфа-фетопротеин, бета-субъединица ХГЧ (хорионического гонадотропина человека).
Обратите внимание
Такой метод диагностики не имеет высокой специфичности. Но его применяют для раннего определения диссеминации брюшины, прогностической оценки, возможности рецидивов, а также для периодического контроля проводимого лечения.
Сложности в диагностическом процессе возникают, если канцероматоз брюшины выявлен, а первичный очаг – нет. Такая форма болезни встречается не так уж и редко – в 3-5% клинических случаев. Проявляется она клинически уже при сформировавшемся канцероматозном поражении брюшинных листков. Затруднения заключаются в том, что первичный очаг – очень маленький, из-за чего выявить его не могут пожизненно. При этом его выявление крайне необходимо, ибо если не удалить первичный очаг, то он будет способствовать постоянной «поставке» метастатических клеток, с которых формируется кацероматоз брюшины.
Дифференциальная диагностика
Дифференциальную диагностику при канцероматозе проводить в ряде случаев затруднительно, так как симптомы могут сигнализировать об изменении со стороны тех органов, которые покрывает пораженная канцероматозом брюшина. В первую очередь диффдиагностику канцероматоза брюшины следует проводить с такими заболеваниями, как:
- язвенная болезнь желудка и 12-пертной кишки;
- нарушения со стороны желчевыводящих путей;
- язвенный колит;
- неспецифические воспалительные заболевания тонкого и толстого кишечника, печени, поджелудочной железы и системы желчевыводящих протоков;
- первичные опухоли органов брюшной полости и малого таза – в первую очередь, желудка, печенки, поджелудочной железы, тела матки и шейки матки.
Лечение канцероматоза брюшины
Лечение канцероматоза – комбинированное:
- хирургическое – оперативным путем удаляют первичную опухоль, являющуюся очагом рассеивания клеток по брюшине;
- химиотерапия – для лечения первичных опухолей;
- лучевая терапия – с такими же показаниями.
- паллиативное – применяют средства, устраняющие последствия канцероматоза.
Хирургическое лечение заключается в:
- удалении первичного злокачественного новообразования вместе с региональными метастазами или удалении органов с первичной опухолью (чаще всего – матки и ее придатков);
- перитонэктомии (высечении пораженного участка брюшины).
Обратите внимание
Альтернативным способом лечения канцероматозного поражения брюшины является так называемая фотодинамическая терапия с местным (локальным) или системным введением фотосенсибилизатора. Методика довольно проста: во время лапаротомии (вскрытия брюшной полости) на очаги канцероматоза воздействуют лазером, который разрушает мембраны (основу) опухолевых клеток. «Плюсы» метода в том, что лазер помогает пощадить брюшину и не иссекать ее большие участки. Но этот метод не является высокоэффективным, так как не воздействует на первичную опухоль – «поставщика» метастатических клеток.
При лечении канцероматоза брюшины обычно используют комбинацию двух и более описанных методов.
На данный момент ни один из разработанных и применяемых методов лечения не удовлетворяет на 100%, потому как:
- морфология (иными словами – тканевое и клеточное строение), а также развитие данного заболевания до конца непонятны;
- из-за разнородности первичных опухолей не приводит к полной регрессии канцероматозных очагов;
- не предупреждает повторного (рецидивирующего) развития заболевания.
Сейчас ведутся разработки для внедрения так называемой таргетной (целевой) терапии, в основе которой лежит воздействие на молекулярные мишени. В числе болезней, которые надеются успешно лечить с помощью этого метода, и канцероматоз брюшины.
Профилактика
Специфических превентивных методов при данном заболевании не существует. Главное в профилактике – своевременное выявление и адекватное лечение первичных опухолей. Особенную настороженность следует проявлять по отношению к злокачественным новообразованиям репродуктивных органов – особенно рака яичника, который во многих случаях провоцирует канцероматоз.
Не следует игнорировать рекомендации по соблюдению здорового образа жизни. Именно они способны уменьшить риск возникновения онкологических заболеваний. Наиболее действенны такие постулаты:
- правильный рацион питания;
- регулирование режима работы, отдыха, сна, питания, половой жизни;
- отказ от вредных привычек – курения, приема алкоголя и наркотиков;
- физическая активность;
- умение расслабляться, избегать стрессов и негатива.
Прогноз
Если злокачественные новообразования сопровождаются канцероматозом брюшины – это всегда является основанием для неблагоприятного прогноза. Заболевание не поддается хирургическому лечению, а химиотерапия и лучевая терапия улучшают состояние и качество жизни незначительно и не на длительный период времени. Во многих случаях признаки канцероматозного поражения появляются при уже выраженной диссеминации опухолевых клеток по листкам брюшины, а это значит, что лечение вынужденно начинают с опозданием. Прогноз ухудшается при присоединении инфекции.
В среднем продолжительность жизни таких больных составляет не более 12-14 месяцев с момента проявления первых признаков заболевания. Выживаемость на протяжении пяти лет (традиционный критерий выживаемости) равняется 10%, то есть, только каждый десятый из всех заболевших с канцероматозом живет пять лет и больше. Пациенты теряют трудоспособность, многие из них находятся на группе инвалидности.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
1,838 просмотров всего, 2 просмотров сегодня
(162 голос., средний: 4,60 из 5) Загрузка...okeydoc.ru
Канцероматоз брюшины
Канцероматоз брюшины – вторичное злокачественное поражение брюшины, являющееся следствием диссеминации эпителиальных опухолей желудочно-кишечного тракта, репродуктивной системы, реже – первичных перитонеальных новообразований. Признаками канцероматоза брюшины являются асцитический синдром, прогрессирующее снижение веса, тошнота, слабость. Диагностика основана на визуализации очагов поражения при проведении МСКТ, УЗИ органов брюшной полости, лапароскопии, цитологическом анализе асцитической жидкости. Лечение включает хирургическое удаление первичного очага с метастазами по брюшине и химиотерапию. Прогноз неблагоприятный.
Канцероматоз брюшины – наиболее часто встречающийся вариант метастазирования онкологических заболеваний различной локализации. Согласно имплантационной теории развития данной патологии, источником поражения являются опухолевые клетки, которые отделились от первичного очага и попали в брюшную полость с серозной жидкостью. Основным пусковым механизмом данного процесса является утрата клетками опухоли факторов межклеточной адгезии. Согласно данным статистики, канцероматоз брюшины встречается у 20-35% пациентов с онкопатологией: в 40% случаев данное осложнение формируется при опухолях желудочно-кишечного тракта, в 30% - при раке яичников (причем на момент верификации диагноза рака яичников у подавляющего большинства пациенток уже имеет место поражение брюшины). Канцероматоз брюшины является неблагоприятным прогностическим фактором; данная форма прогрессирующего опухолевого поражения практически не поддается хирургическому лечению, а химиотерапия улучшает состояние лишь на некоторое время.
Причины канцероматоза брюшины
Канцероматоз брюшины является вторичным опухолевым поражением, результатом прогрессирования рака различной локализации. Наиболее часто поражением брюшины осложняется рак желудка, тонкого кишечника, поджелудочной железы, злокачественные опухоли яичников, матки, маточных труб, печеночноклеточный рак, реже - первичные опухоли брюшины (перитонеальная мезотелиома). В ряде случаев первичный очаг остается неустановленным.
Развитие канцероматоза брюшины является поэтапным процессом. Первый этап – распространение опухолевых клеток из первичного очага поражения. Это связано с нарушением межклеточного взаимодействия и приобретением клетками опухоли подвижности. При этом эпителиальные клетки меняют фенотип на мезенхимальный, происходит деградация межклеточного матрикса. Распространение опухолевых клеток может происходить в ходе оперативного вмешательства. Их механическое отделение возможно при повреждении лимфатических или кровеносных сосудов. Попавшие в брюшную полость клетки опухоли мигрируют под действием силы тяжести, сокращений внутренних органов, имплантируются в местах повышенной резорбции: большом сальнике, в области слепой кишки, дугласовых карманах.
На втором этапе опухолевые клетки взаимодействуют с мезотелием брюшины. Механизмы адгезии определяются природой клеток, особенностями морфологии брюшины, а также наличием участков ее повреждения. Далее клетки закрепляются в мезотелии, происходит их горизонтальное распространение по поверхности перитонеума, а затем инвазивный рост – прорастание в базальную мембрану, соединительную ткань. Следующим этапом является стимуляция неоангиогенеза – обязательного фактора развития опухоли. Морфопатогенетические механизмы формирования канцероматоза брюшины еще недостаточно изучены, в связи с чем отсутствуют радикальные методы лечения.
Частота развития канцероматоза брюшины зависит не только от первичной локализации опухоли, но и от ее размеров, глубины инвазии, гистотипа, степени дифференцировки (недифференцированный рак желудка осложняется поражением брюшины в 60% случаев, ограниченный – в 15%).
Канцероматоз брюшины является вторичным поражением, поэтому его клиническая картина во многом определяется проявлениями первичной опухоли. Характерным признаком является обильный выпот в брюшную полость – формирование асцита. Зачастую асцитический синдром, развивающийся вследствие обструкции лимфатического дренажа, является единственным признаком заболевания, и пациенты могут поступать в отделение гастроэнтерологии или терапии для диагностики причин асцита. Состояние больных тяжелое, характерна значительная потеря веса. Неспецифическими признаками являются тошнота, рвота, выраженная слабость, утомляемость. При наличии крупных метастазов возможно их прощупывание через брюшную стенку.
Единая классификация данного заболевания отсутствует, поскольку характеристики первичных опухолей, приводящих к поражению брюшины, весьма разнообразны. Наиболее распространена классификация канцероматоза брюшины в зависимости от числа, локализации метастазов, которая предусматривает три степени:
Р1 – локальное поражение брюшины;
Р2 – несколько областей канцероматоза, разделенных здоровыми участками брюшины;
Р3 – многочисленные очаги поражения.
Также используется метод определения индекса канцероматоза брюшины: суммируются баллы измерения максимальных очагов поражения (0-3 балла) в каждой из 13 наиболее вероятных областей поражения брюшины.
Диагностика канцероматоза брюшины
Канцероматоз брюшины имеет неспецифическую клиническую картину, однако консультация гастроэнтеролога или онколога позволяет предположить данное заболевание на основании симптомов и физикальных данных. Лабораторные анализы не выявляют специфических изменений: определяется лейкоцитоз, ускорение СОЭ. Диагностическая программа обязательно должна включать УЗИ органов брюшной полости и малого таза, позволяющее обнаружить распространенное поражение, а также МСКТ брюшной полости с контрастированием. Обязательно проводится цитологическое исследование асцитической жидкости, полученной при лапароцентезе, которое дает возможность впервые установить или подтвердить диагноз, а также определить гистогенез клеток опухоли.
Информативным методом диагностики канцероматоза брюшины является лапароскопия с осмотром перитонеума, дугласова пространства, диафрагмы, сопровождающаяся биопсией. Высокой специфичностью обладает обратнотранскриптазная полимеразная цепная реакция (ОТ-ПЦР), которая позволяет определить источник диссеминации даже при малом количестве опухолевых клеток.
Сложности диагностики возникают при наличии канцероматоза брюшины без выявленного первичного очага. Данная форма заболевания, встречающаяся в 3-5 % случаев, проявляется клинически только при уже сформировавшемся поражении брюшины. При этом первичный очаг может иметь настолько малые размеры, что его прижизненное обнаружение невозможно.
В качестве дополнительных методов может использоваться определение онкомаркеров (кислой фосфатазы, раково-эмбрионального антигена, альфа-фетопротеина, бета-субъединицы ХГЧ). Такая диагностика не обладает высокой специфичностью, но применяется для оценки прогноза, раннего выявления диссеминации, рецидивов, а также для контроля эффективности лечения.
Хирургическое лечение канцероматоза включает удаление первичной опухоли с регионарными метастазами и отсевами по брюшине. Циторедуктивная операция выполняется в объеме перитонэктомии, может сочетаться с удалением матки и придатков, сигмовидной кишки, желчного пузыря. После проведения операции оценивается индекс полноты циторедукции: СС-0: после проведения хирургического лечения очаги поражения визуально не определяются; СС-1: имеются неудаленные очаги диаметром до 2,5 мм; СС-2: очаги диаметром 2,5 мм – 2,5 см; СС-3: очаги поражения более 2,5 см в диаметре. Однако даже при определении индекса СС-0 нельзя полностью исключить возможность диссеминации, поэтому обязательно проводится химиотерапия.
Системная химиотерапия при канцероматозе брюшины имеет определенные недостатки. На сегодняшний день эффективным методом лечения является интраперитонеальная гипертермическая химиотерапия. При местном введении цитостатических препаратов есть возможность применения высоких дозировок, которые при системной терапии слишком токсичны. Использование гипертермии усиливает поступление активных веществ в опухолевые клетки. Существенным преимуществом является длительное нахождение препарата в брюшной полости. Гипертермическая внутрибрюшная химиотерапия проводится в ходе операции или после ее завершения; химиотерапевтический агент (чаще препараты платины) вводится подогретым до температуры 40-43 градуса. Время циркуляции раствора составляет 30-90 минут.
Альтернативным методом лечения канцероматоза брюшины является фотодинамическая терапия с локальным или системным введением фотосенсибилизатора. Данная методика основана на интраоперационном световом воздействии с применением лазера, которое приводит к прямому повреждению мембран опухолевых клеток. Но такое лечение не устраняет процессы ангиогенеза, поэтому его эффективность недостаточно высока.
Ни один из существующих на сегодняшний день методов лечения канцероматоза брюшины не вызывает полную регрессию опухолевых диссеминантов, а также не предупреждает рецидивирование заболевания, поэтому разработка оптимального лечения продолжается. Исследуется таргетная терапия, целью которой являются молекулярные мишени. Низкая эффективность противоопухолевой терапии обусловлена отсутствием достаточного понимания морфологии и патогенеза заболевания, унифицированной классификации, разнородностью первичных опухолей.
Прогноз и профилактика канцероматоза брюшины
Развитие канцероматоза брюшины при злокачественных новообразованиях всегда является неблагоприятным прогностическим признаком. Средняя продолжительность жизни пациентов составляет не более 12 месяцев, а пятилетняя выживаемость – до 10%. Не существует специфической профилактики данной формы поражения брюшины, важную роль играет своевременность выявления и адекватного лечения первичных опухолей. Однако во многих случаях симптомы канцероматоза брюшины возникают уже при значительной диссеминации раковых клеток по брюшной полости.
www.krasotaimedicina.ru
Канцероматоз брюшины
Канцероматоз - это злокачественное образование, дающее множественные метастазы и развивающееся в паренхиме или серозных оболочках органов. Этот термин употребляется именно по отношению к заболеваниям серозных оболочек. Одной из разновидностей данного заболевания является канцероматоз брюшины – тонкой полупрозрачной серозной оболочки, покрывающей поверхность внутренних органов и внутренние стенки брюшной полости.
Канцероматоз брюшной полости: клиническая картина
Как правило, данное заболевание сопровождается обширным выпотом в серозную полость, представляющим собой многочисленные просовидные включения, сливающиеся и образовывающие более крупные опухоли. Формирование данного заболевания характерно для многих разновидностей злокачественных новообразований пищеварительной системы, таких как рак желудка, толстой и прямой кишки, но наиболее его возникновение характерно для рака яичников. При выявлении рака желудка, канцероматоз брюшины сопутствует ему в 30-40% случаев оперирования данного заболевания, и является одной из главных причин смерти больных. Медиана выживаемости таких пациентов составляет 5 месяцев, у 34 % радикально прооперированных развиваются изолированные рецидивы. Больные раком яичников на момент постановки диагноза в 70% случаев уже имеют перитонеальный канцероматоз.
Симптомы канцероматоза брюшины
Основными внешними симптомами данного заболевания являются: боль в животе и его увеличение, рвота, тошнота и похудение.
Канцероматоз брюшины является вторичным заболеванием и сам по себе появляется крайне редко. Наиболее распространенными первичными заболеваниями, на фоне которых он возникает, являются: аденокарцинома ЖКТ, яичника или поджелудочной железы. Кроме этого, поражения брюшины возникают при лейкозах, саркомах, карциноидных опухолях и лимфомах.
Подтверждение диагноза проводится путем обнаружения умеренного лимфоцитоза, а также положительным результатом цитологического исследования, взятой на анализ асцитической жидкости. Кроме этого, возможно проведение пункционной биопсии. Лечение данного заболевания направлено в первую очередь на первичное заболевание. При наличии диффузных форм канцероматоза брюшины прогноз неблагоприятный. Если поражения имеют четкую локализацию, и вид рака высокочувствителен к химиотерапии, с помощью проведения радикального оперативного вмешательства вылечить больного удается.
Достаточно часто на фоне рака легких, мезотелиомы плевры и рака молочной железы развивается канцероматоз легких. Также данное состояние может быть обусловлено любой, способной метастазировать в плевру и легкие, опухолью.
Злокачественные поражения внутренних органов, к которым относится канцероматоз брюшины, представляют собой группу тяжелых заболеваний, источником которых считается мезотелий. В группу этих заболеваний также входят: перитонеальная мезотелиома, папиллярный рак серозной оболочки и первичная перитонеальная аденокарцинома. Излюбленным местом локализации злокачественных поражений брюшной полости являются зоны уменьшения подвижности и перистальтики кишечника.
В настоящее время для лечения канцероматоза брюшной полости в качестве эксперимента испытываются различные современные методики, которые включают применение новых химиопрепаратов, ингибиторов ангиогенеза, иммунотерапию с использованием антител и LAK-клеток, радиоиммунотерапию с использованием полимеразных доставляющих систем, генную антисенс-терапию с использованием вирусных доставляющих систем. Перспективным направлением подобных исследований является фотодинамическая терапия (ФДТ), как в качестве самостоятельного метода, так и в комбинации с химиотерапией и хирургией.
fb.ru