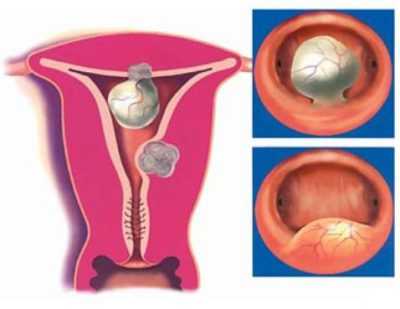
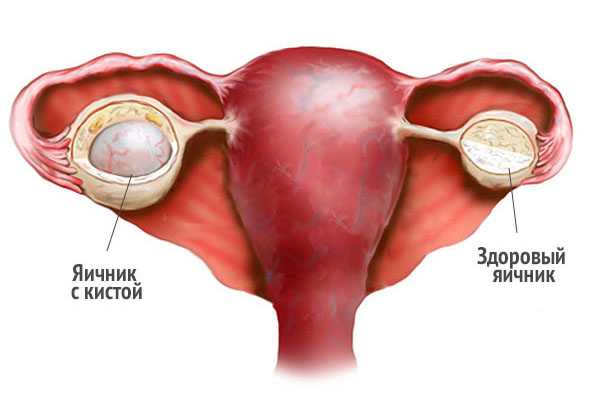
Метастазы в яичниках
Вторичные (метастатические) опухоли яичника
ссылки Метастатические опухоли составляют 5-6% злокачественных опухолей яичника. Чаще всего в яичники метастазируют опухоли половых органов, молочной железы, желудочно-кишечного тракта и злокачественные лимфомы. Поражение яичников происходит имплантационным, гематогенным или лимфогенным путем. Оно возможно также при непосредственном переходе опухоли на яичник из соседнего органа (прорастание). Клиническая картина первичного и метастатического рака яичников сходна. Нередко отмечается аменорея. Это объясняют наличием в строме метастатической опухоли лютеинизированных клеток, подобных тем, которые встречаются в строме первичных гормонально-активных опухолей, а также в очагах текаматоза.Метастатические опухоли яичника в основном двусторонние, солидного строения, размерами от 2-3 см до 15-20 см. Они имеют овальную, крупнобугристую форму, могут быть гигантскими; цвет белесый, серовато-белый, желтоватый с багровым оттенком; консистенция чаще плотная, иногда мягковатая. Эти опухоли не связаны с маткой, имеют хорошо выраженную ножку. Ошибки диагностики объясняются тем, что их принимают за первичную опухоль яичников при отсутствии симптомов со стороны первичного очага. Встречаются в основном у женщин до 40-45 лет. Опухоли характеризуются быстрым ростом и могут проявляться раньше первичного очага.
Поражение яичников при злокачественных опухолях половых органов происходит контактным, гематогенным или лимфогенным путем. При злокачественных опухолях маточных труб вовлечение яичников наблюдается в 13%. В большинстве случаев опухоль непосредственно переходит с маточной трубы на яичник. При этом иногда трудно разобраться, где локализуется первичная опухоль - в яичнике или маточной трубе. Рак шейки матки метастазирует в яичники менее чем в 1 % случаев. Обычно это происходит на поздних стадиях, а также при аденокарциноме шейки матки. Метастазы рака тела матки в яичники наблюдаются в 5%. Опухоль при этом может переходить непосредственно на яичник. Однако гораздо чаще встречается первично-множественный рак тела матки и яичника. Обычно сочетаются аденокарцинома эндометрия и эндометриоидный рак яичника. Часто метастазирует в яичники рак молочной железы. При аутопсии умерших от диссеминированного рака молочной железы поражение яичников выявляется в 24%. В 80% случаев оно двустороннее. При овариоэктомии в плане комплексного лечения рака молочной железы метастазы в яичники выявляют у 20-30% больных, причем у 60% - поражение также двустороннее. Метастазы на ранних стадиях рака молочной железы наблюдаются редко, хотя точная их частота неизвестна. Крукенберговские метастазы составляют 30-40% метастатических опухолей яичника. Эти опухоли образованы перстневидными клетками, содержащими большое количество слизи, и наблюдаются мри раке желудка, реже - толстой кишки, молочной железы или желчных протоков. Крайне редко крукенберговские метастазы возникают при раке шейки матки или мочевого пузыря. Отличительной особенностью всех перечисленных опухолей является способность их ткани к слизеобразованию. Метастазы других злокачественных опухолей желудочно-кишечного трактаНе все метастазы в яичники злокачественных опухолей ЖКТ являются крукенберговскими. Метастазы без внутриклеточного слизеобразования обычно наблюдаются при раке толстой, реже - тонкой кишки. Метастазы в яичники возникают у 1-2% больных раком толстой кишки. При метастазах рака толстой кишки в яичники следует I фоводить дифференциальный диагноз с муцинозным раком яичников.
Метастазы в яичники (обычно оба) наблюдаются и при гемобластозах. При лимфогранулематозе опухоли в яичниках обнаруживаются у 5% больных. Иногда яичники оказываются единственным пораженным органом малого таза и брюшной полости. Лечение. В случае операбельности опухоли в первичном очаге, при удовлетворительном состоянии больной, возможно удаление первичной опухоли и метастатически измененных яичников. При отсутствии рецидива первичной опухоли и выявлении метастазов в яичниках показано их удаление. Объем операции при метастазах в яичники - экстирпация матки с придатками, удаление большого сальника. После операции целесообразно провести несколько курсов комбинированной химиотерапии препаратами в соответствии с чувствительностью первичной опухоли и ее метастазов. При генерализации опухолевого процесса удаление метастатически измененных яичников выполняется только по витальным показаниям с паллиативной целью. Онкогинекологи в Москвеvse-zabolevaniya.ru
Метастатические опухоли яичников
Любая форма злокачественной опухоли при любой локализации может давать метастазы в яичники, чаще они наблюдаются при раке желудочно-кишечного тракта и молочной железы. Часто метастатический рак яичников возникает при первичном поражении матки, ее шейки и других половых органов. Метастазирование происходит лимфогенным, гематогенным и другими путями. Метастазы из желудочно-кишечного тракта чаще поражают оба яичника (Опухоль Крукенберга).
Диагностика: данные анамнеза, общего, гинекологического осмотра и специальных методов исследования:
А) цитологический метод — основан на исследовании жидкости из серозных полостей, пунктатов опухоли, мазков-отпечатков с поверхности опухоли
Б) рентгенологические методы исследования (лимфография, компьютерная томография)
В) ультразвуковое исследование
Г) диагностическая лапароскопия
Д) обнаружение опухолевых маркеров — антигенов белковой природы, которые вырабатываются опухолевой тканью.
Трудности диагностики очевидны, поскольку отсутствуют патогномоничные симптомы злокачественных опухолей в ранние стадии. Клиническому проявлению рака предшествует доклинический период. Онкологическая настороженность должна всегда присутствовать при проведении профилактических и других осмотров женщин, это является залогом успеха своевременной диагностики опухолей яичников.
Лечение: тактика определяется с учетом первичной локализации процесса:
1. Лечение определяется с учетом стадии процесса и гистотипа. Обычно проводится комбинированное лечение, которое включает: хирургическое вмешательство, лучевую терапию, химиотерапию, гормонотерапию и иммунотерапию. Варианты их сочетаний подбираются индивидуально.
2. Операция выбора — гистерэктомия (тотальная или субтотальная) с придатками и удалением большого сальника. Оментэктомия выполняется всегда при таких операциях, поскольку именно в сальнике обнаруживаются метастазы (при отсутствии видимых могут определяться микрометастазы при гистологическом исследовании). По показаниям удаляются метастазы в области кишечника, лимфатических узлов и т. д. В отдельных случаях, при значительном распространении процесса, операция ограничивается удалением только основных опухолевых масс. Обязательно во время операции осуществляется ревизия органов брюшной полости (кишечник, желудок, печень, почки и т. д.)
3. Химиотерапия является почти всегда показанной при злокачественных опухолях яичников в дополнение к хирургическому вмешательству. В отдельных случаях (III-IV стадия) химиотерапия может предшествовать оперативному лечению. В настоящее время используются моно — или полихимиотерапия.
4. Лучевая терапия при злокачественных опухолях яичников применяется реже, сочетается с химиотерапией. Принято считать ее целесообразной после оперативного вмешательства по поводу злокачественных опухолей яичников I-II стадии.
5. Гормонотерапия при раке яичников проводится по типу эстроген — или гестагентерапии с учетом наличия эстрогеновых и прогестероновых рецепторов в опухолевой ткани.
6. В дополнение используется иммунотерапия.
uchenie.net
Симптомы метастатических опухолей яичников
Клиника. Симптоматика метастатических опухолей яичников не отличается постоянством. Закономерных изменений овариально-менструального цикла не отмечается. М. Ф. Глазунов (1961) и Л. А. Новикова (1971) считают особенностью метастатических опухолей то, что они развиваются у больных молодого возраста: 40— 50% больных составляют женщины в возрасте до 40 лет. Очевидно, функционирующий яичник является более благоприятной почвой для развития в нем метастазов.
С клинической и морфологической точек зрения наиболее приемлемой и более удобной для практического применения является классификация метастатических опухолей яичников, предложенная С. Ф. Серовым (1976).
А. Эпителиальные опухоли: 1) опухоль (метастаз) Крукенберга, 2) метастаз рака с функционирующей стромой,
3) другие типы рака (железистый, солидный, скиррозный и прочие формы).
Б. Опухоли из других тканей: 1) мезенхимные, 2) нейрогенные, 3) гемопоэтические,
4) прочие (в том числе неясного генеза).
Нами проанализированы истории болезни 3189 женщин, страдавших злокачественными новообразованиями различных локализаций и находившихся на стационарном лечении в Республиканском онкологическом диспансере Душанбе (таблица 10). Метастазы в яичники выявлены у 86 (2,7%). Установлено, что злокачественная опухоль, любой локализации может дать метастазы в яичники. Практически опухоли всех органов пищеварительного тракта с различной частотой метастазируют в яичники. Чаще всего метастазируют в яичники рак желудка (6,05%), опухоли ободочной кишки (4,67%), затем — рак прямой кишки (3,14%).
Выраженной зависимости частоты поражения яичников от локализации опухоли в желудке не установлено, однако у большинства больных (22 из 37) отмечалось обширное поражение желудка с инфильтрацией всех слоев стенки и наличием метастазов в других органах. У больных раком прямой кишки отмечена зависимость частоты развития метастазов в яичниках от расположения опухоли относительно тазовой брюшины: при расположении верхнего полюса опухоли выше тазовой брюшины частота метастатического поражения яичников увеличивается примерно в 3 раза. Практически у всех больных (6 из 7) отмечалась инфильтрация тазовой брюшины с распространением опухоли в вышележащие отделы кишечника.
Наряду с клиническими данными нами изучены протоколы патологоанатомических вскрытий 61 женщины со злокачественными опухолями желудочно-кишечного тракта. Метастатическое поражение яичников выявлено у 11 (18%). Самая молодая больная была в возрасте 17 лет, самая пожилая — 89 лет. Большинство женщин (32,7%) были в возрасте 40—49 лет. Метастатическое поражение яичников наблюдалось у 3 больных, ранее лечившихся по поводу рака молочной железы I стадии, у 4 была — IV и у 14 — 1116 стадия.
Из 377 больных, страдавших раком тела матки, у 9 (2,4%) выявлены метастазы в яичниках. Поражение обоих яичников наблюдалось у 4 женщин, правого — у 3 и левого — у 2. У большинства больных (7) метастазы были обнаружены при значительном распространении опухолевого процесса (III—IV стадии), только у 2 женщин — с I—II стадией заболевания они выявлены во время операции (пангистерэктомия).
Наиболее частыми жалобами больных С метастатическим поражением яичников являются боли внизу живота неопределенного характера (42%), увеличение живота (49%), наличие пальпируемой опухоли в тазу (23%), реже отмечаются дизурические явления (15%). нарастающая общая слабость (34%), похудание. Анамнез у больных, страдающих метастатическими опухолями яичников, не отличается яркостью клинического проявления заболевания. Только при перекручивании ножки метастатической опухоли или разрыве стенки кистозно-измененной опухоли с последующим кровотечением отмечается яркая симптоматика. Однако и в этих случаях окончательный диагноз нередко устанавливают во время операции или при гистологическом исследовании удаленной опухоли. Довольно часто метастатические опухоли яичников никак не проявляются, их обнаруживают случайно при клиническом обследовании или на операционном столе, а нередко на вскрытии.
С. И. Кулинич (1975) указывает на три варианта клинического течения метастатических опухолей яичников. В одних случаях их обнаруживают через различные интервалы после операции по поводу рака желудка, в других метастазы в яичниках проявляются раньше, чем первичная опухоль, в третьих первичная опухоль и метастазы в яичниках растут одновременно, поражая и другие органы (генерализованная форма).
У 21 из 55 наблюдавшихся нами больных симптоматика метастатического поражения яичников явилась единственным проявлением скрытотекущего рака органов желудочно-кишечного тракта, т. е. поражение яичников обнаружено раньше, чем первичная опухоль. Примером может служить следующее наблюдение.
Больная У., 55 лет, поступила 24.04.70 г. с жалобами на увеличение живота, наличие опухоли в брюшной полости, болезненное мочеиспускание, отеки нижних конечностей. Больна в течение 2 мес, лечилась у терапевта по поводу предполагаемого тромбофлебита нижней конечности. Осмотрена гинекологом и с диагнозом «фибромиома матки» направлена в онкологический диспансер.
Менструация с 16 лет, половая жизнь с 18 лет. Беременностей — 7, родов — 3, абортов — 4. Менопауза в течение 8 лет.
Больная средней упитанности, кожа и видимые слизистые оболочки бледные. Язык обложен белым налетом, живот мягкий, безболезненный при пальпации. Ниже пупка определяется опухолевидное образование размером 6X6 см, округлой формы, плотное, неподвижное, Печень, селезенка и периферические лимфатические узлы не увеличены. В брюшной полости определяется небольшое количество асцитической жидкости. Наружные половые органы развиты нормально. Большие срамные губы отечные, вход во влагалище свободный. Шейка матки маленькая, чистая, подтянута к передней стенке влагалища, неподвижная. Полость матки по зонду 8 см. Комбинированное бимануальное исследование: матка увеличена до 8— 9 нед беременности, неподвижная, плотная, справа от нее пальпируется широкий тяж, идущий к стенке таза, выше него пальпируется плотное образование, границы которого четко определить не удается. В мазках из шейки матки обнаружено небольшое количество клеток влагалищного эпителия и нейтрофилов. Опухолевые клетки не выявлены.
Произведена пункция брюшной полости: выделилось 1000 мл геморрагической жидкости. Цитологическое исследование: на фоне элементов крови видны скопления атипичных эпителиальных клеток, относящихся к раку. Ирригоскопия: новообразования в толстой кишке не выявлено. Рентгеноскопия желудка: спаечная деформация желудка. При внутривенной урографии, цистографии патологии не выявлено.
Установлен диагноз «рак яичников» и 10.05.70 г. произведена операция. Выполнена нижнесрединная лапаротомия. Выделилось небольшое количество асцитической жидкости. При ревизии установлено, что в области дна желудка имеется плотная, бугристая, неподвижная опухоль размером 6X8 см, инфильтрирующая все слои стенки желудка. Выявлены метастатические опухоли в забрюшинных лимфатических узлах размером 2X2, 3X4 см. Определялись также метастазы у ворот печени и в сальнике. При дальнейшей ревизии малого таза установлено, что матка увеличена до 7 нед беременности, яичники увеличены, плотные, поверхность их бугристая, темно-синюшного цвета, размер их справа 10X12 см, слева 6X8 см. Маточные трубы с обеих сторон инфильтрированы и расширены.
Произведены паллиативное удаление опухолей яичников, резекция сальника и биопсия опухоли желудка. В брюшную полость введено 40 мг тиофосфамида, полость ушита. Макропрепарат удаленных яичников: яичники размером 10X12 см справа и 6X8 см слева, округлой формы, плотноэластической консистенции, темно-синюшного цвета. На разрезе — однородная мясистая ткань, местами с признаками распада. Трубы длиной 4 см, просвет их щелевидный, стенка толстая, нечистая. Гистологическое исследование: метастазы рака в яичник, аденокарциномы с ослизнением. Исследование материала, полученного при биопсии опухоли желудка: аденокарцинома с ослизнением. Гистологическое исследование сальника: метастазы рака в сальник, аденокарциномы с ослизнением. Диагностирован рак желудка IV стадии с метастазами в яичники.
Послеоперационный период протекал нормально. Заживление первичным натяжением. Проведена химиотерапия ТиоТЭФ общей дозой 200 мг. Больная умерла через 7 мес после операции и химиотерапии от генерализации опухолевого процесса.
В данном наблюдении метастазы в яичниках клинически проявились раньше, чем поражение желудка. Опухоль области свода желудка не была выявлена при рентгенологическом исследовании.
По клиническому течению метастазов скрыто текущего рака в яичниках больных можно разделить на три группы: 1) больные, у которых проявления первичной опухоли отсутствуют и ведущим клиническим признаком являются симптомы метастатического поражения яичников; 2) больные, у которых проявления первичной опухоли маловыражены и на первый план выступают симптомы метастатического поражения яичников; 3) больные, у которых отмечается сочетание клинических проявлений как первичной опухоли, так и метастазов в яичниках. Вследствие неправильной интерпретации анамнестических и клинических данных на первом этапе пребывания в клинике больным устанавливают неправильные диагнозы и проводят неадекватное лечение.
У 14 больных, находившихся под нашим наблюдением, которые подвергались оперативному лечению по поводу рака органов желудочно-кишечного тракта, при ревизии малого таза обнаружены метастазы в яичниках, т. е. выявленные изменения в яичниках оказались случайной находкой. Все эти больные перед операцией были осмотрены гинекологом и только у 3 из них заподозрено вторичное поражение яичников. У остальных 11 женщин при гинекологическом исследовании опухолевых образований не выявлено. Приводим наблюдение.
Больная Т., 52 лег, поступила с жалобами на нарастающую общую слабость, похудание (за 5 мес на 6 кг), тупые ноющие боли в подложечной области, плохое переваривание пищи, снижение аппетита. Больна в течение 5 мес. Консервативное лечение по месту жительства не дало эффекта. Направлена в онкологический диспансер с подозрением на рак желудка.
При рентгенологическом исследовании и гастроскопии выявлен инфильтративный рак выходного отдела с распространением опухоли на область тела желудка. Заключение гинеколога: патологии со стороны внутренних половых органов не выявлено. Произведена верхнесрединная лапаротомия: обнаружена инфильтративная опухоль дистального отдела желудка размером 8X10 см. Опухоль плотная, бугристая, прорастает все слои стенки желудка. По малой кривизне у ворот печени метастатически увеличенные лимфатические узлы диаметром до 1 см. Опухоль прорастает головку поджелудочной железы на протяжении 5 см. Ревизия органов малого таза: матка несколько увеличена в размерах.
Определяется опухоль, исходящая из левого яичника, размером 5X6 см. Опухоль подвижная, плотноэластической консистенции. Правый яичник не изменен. Произведена биопсия опухоли желудка: гистологически — аденокарцинома. Учитывая распространение опухолевого процесса, решено ограничиться удалением опухоли левого яичника. При гистологическом исследовании — метастаз аденокарциномы в яичник. Макропрепарат: удаленный левый яичник размером 5X6 см, опухоль плотная, округлой формы, бугристая, на разрезе серовато-желтого цвета; ткань опухоли однородна.
У 8 больных, которые были оперированы по поводу опухолей яичников и матки, при ревизии органов брюшной полости диагностирован первичный опухолевый очаг — рак желудка. У остальных 12 больных метастатическое поражение яичников было обнаружено в сроки от 6 мес до 3 лет после выявления и лечения первичной опухоли.
Таким образом, часто (у 31 больного из 86) метастатическое поражение яичников было обнаружено в ходе комплексного клинического обследования женщин. Метастатическое поражение яичников у большинства больных (45 из 86) сочеталось с поражениями других органов и систем: печени — 20 больных, матки — 4, поджелудочной железы — 3, мочевого пузыря — 5, брюшины заднего прямокишечно-маточного углубления (так называемые шницлеровские метастазы) — 7, забрюшинных лимфатических узлов — 8 и легких — 5. Свободная асцитическая жидкость обнаружена у 17 больных.
www.medical-enc.ru
Метастазы Крукенберга
Процесс метастазирования злокачественной опухоли происходит путем распространения раковых клеток по кровеносным и лимфатическим сосудам из первичного очага в окружающие и отдаленные органы. Метастазы Крукенберга представляют собой скопление измененных (злокачественных) клеток, которые «оседают» в яичниках (у женщин) и формируют вторичную опухоль.
Из всей онкопатологии данный вид поражения яичников регистрируется в 14% случаев. Он находится на третьем месте после эпителиальной и эмбриональной формы рака женских половых желез.
Опасность
Опасность вторичной опухоли женских половых желез заключается в прогрессии первоначального озлокачествленного образования. В связи с этим, существенно ухудшается состояние человека, и снижаются лабораторные показатели крови.
Стоит заметить, что раковая интоксикация способствует уменьшению массы тела, аппетита, появлению выраженной слабости и повышению температуры.
В случае распада опухолевого конгломерата возможны кровотечения, а большие размеры новообразования сдавливают окружающие органы, нарушая их функционирования. Так, наблюдается:
- расстройство мочеиспускания (частые позывы, неполное опорожнение пузыря, боли при мочеиспускании);
- кишечная дисфункция (длительные запоры);
- асцит (при поражении брюшины). Объем жидкости в брюшной полости составляет около 5-10 литров.
Также, нужно акцентировать внимание на риске дальнейшего распространения измененных клеток с поражением костных структур, лимфоузлов, почек.
Патогенез
В большинстве случаев вторичное поражение яичников наблюдается при раке желудка у женщин. Также, первоначальное новообразование может локализоваться в иных органах пищеварительного тракта и молочных железах.
Распространение озлокачествленных клеток происходит лимфогенным и гематогенным способом. В первом случае метастазы переносятся по лимфатическим сосудам, оседая в лимфоузлах. Во втором – по кровеносным сосудам, поражая отдаленные структуры.
Причины развития
Прогрессирование заболевания происходит быстро, так как опухоль отличается своей агрессивностью. Опухоль Крукенберга охватывает оба яичника. Причиной их онкотрансформации является перенос клеток, которые подверглись малигнизации, из первоначального образования.
В большинстве случаев изначально поражается пищеварительный тракт, в частности, желудок, вследствие чего рак распространяется на женские половые железы.
Выраженность симптомов зависит от возраста человека, наличия сопутствующей патологии и вида трансформированных тканей в первичном новообразовании.
Как распознать метастазы Крукенберга?
Начальная симптоматика поражения женских половых желез иногда «прикрывается» признаками основного заболевания, вследствие чего диагностика рака яичника отдаляется.
Симптомокоплекс наблюдается при прогрессии недуга, когда онкообразование достигает крупных размеров. В некоторых случаях проявления заболевания провоцируются наступлением менопаузы.
Для того, чтобы своевременно обнаружить вторичный раковый очаг в яичниках, необходимо регулярно проходить обследование при выявлении первичной онкопатологии любой локализации.
Первыми признаками является болевой синдром при половой близости, появление тошноты, вздутия и дискомфорта внизу живота.
Симптомы опухоли Крукенберга
Выраженность симптоматики зависит от размеров опухоли и поражения окружающих органов. Так, отмечается:
- вздутие;
- дискомфорт внизу живота;
- болевые ощущения при интимной близости, в покое;
- учащенное мочеиспускание;
- тошнота;
- снижение массы тела;
- повышение температуры;
- обильные выделения при месячных и мазанье вне цикла;
- отсутствие аппетита;
- скопление асцитической жидкости в брюшной полости при поражении брюшины.
Кроме того, не стоит забывать о клинических проявлениях первичного ракового заболевания.
Диагностика
Иногда первичный рак желудка диагностируется после выявления метастазов в яичниках. С диагностической целью назначается гинекологический осмотр в зеркалах, бимануальное исследование и цитологический анализ мазков.
При ректальном прощупывании обследуется окружающая клетчатка на предмет наличия онкоочагов. Из инструментальных методик применяется ультразвуковая диагностика для визуализации метастазов, оценки их размера, консистенции и поражения окружающих органов.
Для анализа кровотока в яичниках применяется допплеровское исследование. Также, назначается томография, а для подтверждения диагноза выполняется диагностическая лапароскопия с иссечением материала для гистологического анализа. Последний подтверждает злокачественную структуру тканей и наличие рака.
Из лабораторных методик используется поиск онкомаркеров, особенно СА-125.
Лечение
Тактика лечения основана на хирургическом удалении первичного и вторичного новообразований с последующей химиотерапией. При неоперабельном раке возможна комбинация лучевой и химиотерапии, а также обезболивание сильными анальгетиками для повышения качества жизни пациентки.
Прогноз и выживаемость
Диагностирование метастазирования в женские половые железы ухудшает жизненный прогноз, так как это свидетельствует о прогрессии первичного рака и достижения 3 или 4 стадии.
В большинстве случаев летальный исход наступает в первые несколько лет после выявления метастазов Крукенберга. В течение первого года летальность достигает 95%, а к концу 5-го года количество выживших пациенток не превышает 1%.
Предупредить метастазы Крукенберга возможно путем регулярного обследования пациентов с локализацией злокачественного недуга в органах, которые наиболее часто дают вторичные опухоли в яичники (желудок, молочные железы и т.д.).
orake.info