Мало фолликулов в яичниках
Яичник – не бездонная бочка, или Как рассчитать наступление климакса
Яичник – не бездонная бочка, или Как рассчитать наступление климакса
В современном мире редкая женщина может позволить себе быть по-настоящему слабой и зависимой. Большинство из нас, особенно в крупных городах, привычно рассчитывают только на себя. А значит, должны сначала получить хорошее образование, затем устроиться на работу, построить карьеру, создать надежный тыл в виде квартиры-машины-стабильного дохода (ну хотя бы чего-нибудь одного из списка), а уже потом можно подумать о создании семьи, и в первую очередь о продолжении рода. И все это понятно и логично. Но, к сожалению, есть еще биологические часы, которые идут очень быстро, отсчитывая время, когда женщина может стать матерью. Насколько мне известно, последний рекорд в этой сфере установлен в Индии, где близнецы родились у 70-летней женщины. Однако необходимо понимать, что женщины, совершившие подобный «подвиг» фактически не являются генетическими матерями рожденных ими детей. Во всех случаях таких поздних беременностей использовали донорские яйцеклетки молодых женщин.
Памятка Овариальный резерв – запас в яичнике фолликулов, которые способны нормально развиваться и обеспечивать овуляцию зрелой яйцеклетки в ответ на естественные стимулы или искусственную стимуляцию гормонами.
При современном уровне развития медицины можно практически у любой женщины искусственно восстановить гормональный фон, что позволит выносить беременность. Но природа благоразумно ограничила время. Полагают, что это защитный механизм, который, во-первых, предотвращает рождение детей с серьезными генетическими аномалиями. Ведь в течение жизни мы многократно сталкиваемся с негативными воздействиями, которые меняют структуру наших генов. И чем старше человек, тем больше у него шансов передать дефектные гены потомству. А во-вторых, ребенка нужно не только родить, но и вырастить. Велик риск, что не успеешь этого сделать. Средний возраст прекращения менструаций в нашем регионе – 50 - 51 год, ранней называется менопауза, наступившая в возрасте 40 - 45лет. Но есть случаи, когда климакс наступает в 35 и даже раньше (преждевременная менопауза). Следует также учитывать, что фертильность женщины, то есть возможность зачать ребенка, как правило, утрачивается за несколько лет до прекращения менструаций. Согласно статистическим данным, женщины, у которых менструации прекратились в 50 - 51 год, теряют способность к зачатию в среднем в 41 год (так называемое физиологическое бесплодие). А если последняя менструация должна прийти в 40 лет - значит в 30 с хвостиком рассчитывать на беременность уже не приходится. Почему же одним приходится делать аборт в 50, а другие к 30 годам не могут забеременеть даже с использованием современных репродуктивных технологий?Методы определения овариального резерва Ультразвуковой. При проведении трансвагинального исследования подсчитывается количество мелких (антральных) фолликулов диаметром 2 - 8 мм в каждом яичнике. Проводится данное исследование на 1 - 4-й день менструального цикла (от первого дня менструации). Среднее значение антральных фолликулов (AFC), характеризующее нормальный овариальный резерв, – 11 - 25. Существуют данные, что по количеству антральных фолликулов можно определить количество лет, когда женщина еще может зачать ребенка и возраст наступления менопаузы. При наличии в яичнике 20 антральных фолликулов предполагается, что женщина еще около 15 лет останется фертильной (сможет зачать ребенка) и примерно через 24 года у нее прекратятся менструации. Если в яичнике 15 фоллликулов, то через 9 лет наступит физиологическое бесплодие, а через 18 – менопауза. При выявлении 10 фолликулов на беременность можно надеяться на протяжении 4 лет, а менопауза наступит через 13. Если же в яичнике выявлено 5 и меньше фолликулов, женщина, скорее всего бесплодна, и в ближайшие 6 - 7 лет у нее прекратятся менструации. Существенно для оценки овариального резерва и определение объема яичников. Уменьшение объема однозначно указывает на снижение резерва.
Определение в крови уровня фолликулостимулирующего гормона (ФСГ) на 2 - 3-й день менструального цикла. ФСГ – гормон гипофиза, который стимулирует рост и созревание фолликулов вплоть до овуляции. Известно, что уровни ФСГ и эстрадиола (гормона, продуцируемого яичником в первую фазу цикла) находятся в обратной зависимости. Поэтому ФСГ свыше 30 МЕ/л свидетельствует о наступлении менопаузы и прекращении функционирования яичника. Уровень ФСГ, говорящий о хорошем овариальном резерве, – 3 - 8 МЕ/л. При нормальном уровне ФСГ, преимущественно у женщин старше 35 лет, для уточнения оценки овариального резерва могут использоваться различные тесты: с использованием клостильбегита (кломифен-цитрата) – СССТ (clomiphene citrate challenge test), аналогов ФСГ – EFORT (exogenous FSH ovarian reserve test) и другие. Эти тесты проводят для прогноза ответа яичников на гормональную стимуляцию и определяют целесообразность стимуляции овуляции в естественном цикле или в рамках ЭКО.
Определение в крови ингибина В на 2 - 3-й день цикла. Ингибин В вырабатывается непосредственно в фолликулах и снижает выработку ФСГ. Снижение уровня ингибина В ниже 45 пг/мл – признак уменьшения количества фолликулов, что прогнозирует невысокую результативность гормональной стимуляции.
По убывающей
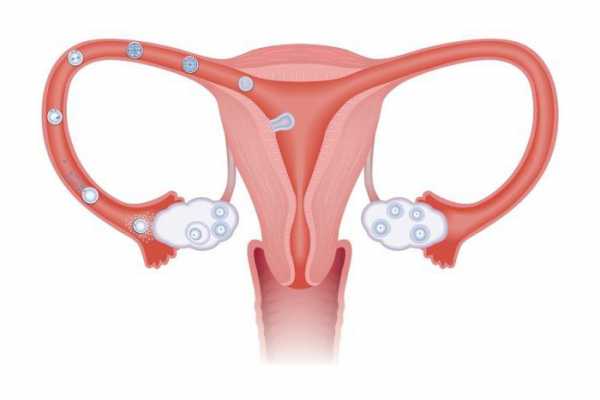
Сравнительно недавно установили, что время, отведенное нам для того, чтобы обзавестись потомством, и время наступления климакса напрямую зависят от запаса яйцеклеток в наших яичниках. У каждой женщины оно разное. В настоящее время используют термин овариальный резерв, о котором мы и поговорим. У эмбриона женского пола в яичниках яйцеклетки определяются с 16-й недели беременности. К пятому месяцу число половых клеток в яичниках максимально – около 7 млн. Начиная с этого времени в течение дальнейшего развития девочки количество фолликулов (пузырьков, содержащих яйцеклетки) будет только уменьшаться. Уже ко времени родов их останется около 1 млн. К возрасту первой менструации в яичниках содержится не более 500 000 фолликулов.
До появления первой менструации уменьшение количества фолликулов происходит за счет атрезии. При этом яйцеклетка гибнет, а фолликул постепенно зарастает соединительной тканью, образуется микроскопический рубчик. После полового созревания в здоровом яичнике возникает овуляция – выход в брюшную полость созревшей яйцеклетки, способной к оплодотворению. В среднем на протяжении жизни современной женщины таким образом расходуется около 400 яйцеклеток. А все остальные подвергаются обратному развитию – атрезии. Этот процесс происходит постоянно: во время беременности, кормления грудью, при приеме гормональных контрацептивов, несмотря на отсутствие овуляции. В настоящее время установлено, что в среднем после 37,5 лет скорость атрезии фолликулов возрастает. Этот рубеж считается критическим, после которого резко снижаются овариальный резерв и вероятность наступления беременности. Менопауза наступает в результате истощения фолликулярного запаса яичников.
Метод определения овариального резерва Определение в крови антимюллерова гормона (АМГ). Считается, что уровень АМГ мало зависит от гормональных колебаний в течение менструального цикла, поэтому сдавать его можно в любой день, но установлено, что максимальное значение показателя отмечается за 4 дня до овуляции, а минимальное – через 4 дня после нее. АМГ вырабатывается в яичнике только в фолликулах диаметром не более 8 мм. Поэтому этот гормон считается наиболее точным маркером овариального резерва. Снижение уровня АМГ четко указывает на уменьшение количества фолликулов в яичнике. В настоящее время единого мнения относительно нормативов значения АМГ не существует. Предлагается следующая градация: • меньше 0,3 пг/мл – очень низкий уровень; • от 0,3 до 0,6 – низкий; • 0,7-0,9 – нормальный сниженный; • 1-3 пг/мл – нормальный хороший; • больше 3 пг/мл – высокий, может указывать на наличие поликистозных яичников; • больше 11 пг/мл – очень высокое значение АМГ может указывать на наличие гранулезоклеточной опухоли яичника. В настоящее время исследованию АМГ придают большое значение. Предполагается, что по уровню этого гормона можно не только прогнозировать вероятность наступления беременности и эффективность гормональной стимуляции, но и предсказывать достаточно точно возраст наступления менопаузы. В исследованиях было установлено, что при уровне АМГ более 0,39 пг/мл можно предсказать, что менопауза не наступит в течение ближайших 6 лет с точностью 90%. А уровень АМГ менее 0,086 пг/мл четко соответствует началу пременопаузального периода, который продолжается обычно около 4 – 5 лет, после чего менструации прекращаются.
Есть также попытки составления таблиц, с использованием которых можно будет соотнести свой возраст и уровень АМГ и рассчитать свой индивидуальный возраст наступления менопаузы. Однако хочу предостеречь тех, кто уже выполнил свою репродуктивную функцию и не заинтересован в наступлении беременности, от попыток использовать данную информацию в качестве метода контрацепции. Даже если все данные будут говорить о том, что вы уже никогда не сможете забеременеть, все равно советую пользоваться надежными средствами контрацепции вплоть до наступления менопаузы. Даже у женщин с единичными фолликулами в яичнике возможны спонтанная овуляция и наступление беременности. Чудеса бывают, и если вам они не нужны, необходимо позаботиться о своей безопасности.
Что имеем, не храним
Так происходят события в норме. Но многие заболевания, токсические воздействия, медицинские вмешательства могут ускорять процесс атрезии фолликулов и снижать овариальный резерв яичников. Существует понятие «синдром преждевременного истощения яичников», когда в любом возрасте (иногда в очень раннем) у женщины практически прекращаются менструации, показатели гормонов крови становятся такими же, как у женщин в климактерическом периоде (значительно повышается уровень ФСГ – фолликулостимулирующего гормона, и ЛГ – лютеинизирующего гормона, снижается уровень эстрадиола). Это крайняя степень снижения овариального резерва, возможно, связанная с генетическими отклонениями. Нередко отмечается наследственная предрасположенность к развитию подобных нарушений. По женской линии: мама, бабушка, сестры. У таких женщин часто прослеживается ранняя или преждевременная менопауза, различные нарушения менструального цикла, проблемы с зачатием и вынашиванием беременности. При тяжелом течении беременности (токсикозы, гипоксия плода, вирусные инфекции) у плода женского пола может нарушиться процесс развития фолликулов в яичниках, что вызовет снижение исходного овариального резерва. Возможно также уменьшение фолликулярного аппарата под воздействием аутоиммунных процессов, когда организм начинает вырабатывать специфические антитела к собственным тканям (аутоантитела). Эти антитела разрушают фолликулы, тоже обедняя яичник.
В процессе жизни овариальный резерв подвергается различным вредным воздействиям. Воспалительные заболевания яичников (аднексит, воспаление придатков матки, сальпиноговофорит) способствуют развитию соединительной ткани в яичниках, снижению кровоснабжения и массовой гибели фолликулярного аппарата. Продукты, используемые в пищу, воздух, которым мы дышим, вода, которую пьем, содержат множество химических соединений, которые неизбежно оказывают влияние на организм. Приведу только один пример. В животноводстве долгое время применяли диэтилстильбэстрол (ДЭС) – стимулятор роста крупного рогатого скота. Впоследствии оказалось, что употребление в пищу во время беременности мяса, содержащего ДЭС, приводит к развитию у родившегося ребенка различных онкологических заболеваний. У девочек – рака молочной железы, влагалища, а также нарушений в репродуктивной сфере – бесплодия, невынашивания. Курение способствует снижению овариального резерва яичников и более раннему наступлению менопаузы. Содержащиеся в табачном дыме полициклические ароматические углеводороды (ПАУ) запускают процесс гибели яйцеклеток через активацию специфического гена.Существенно снижают овариальный резерв операции на органах малого таза. А максимальный ущерб наносится при удалении или резекции яичника.
Пока гром не грянет
Когда может возникнуть необходимость определения овариального резерва? Во-первых, это необходимо женщинам, которые проходят лечение от бесплодия. При снижении овариального резерва нет смысла тратить годы на длительное обследование и лечение, потому что с каждым годом шансы на беременность снижаются и может так случиться, что через пару лет она будет невозможна даже с применением высоких технологий. Поэтому лучше сразу настраиваться на ЭКО (экстракорпоральное оплодотворение). Во-вторых, исследование овариального резерва необходимо перед использованием стимуляции яичников для оценки ее перспектив и выбора наиболее эффективной схемы стимуляции.  Такое исследование проходят женщины с нарушениями менструального цикла (укорочением, нерегулярностью, мажущими межменструальными кровянистыми выделениями), перед операцией на матке и придатках для выбора объема операции (при низком овариальном резерве удаление даже одного яичника или обширная резекция, как правило, приводит к наступлению преждевременной менопаузы). Исследование овариального резерва может пригодиться, на мой взгляд, здоровым женщинам, по разным причинам откладывающим рождение детей на неопределенный срок.
Такое исследование проходят женщины с нарушениями менструального цикла (укорочением, нерегулярностью, мажущими межменструальными кровянистыми выделениями), перед операцией на матке и придатках для выбора объема операции (при низком овариальном резерве удаление даже одного яичника или обширная резекция, как правило, приводит к наступлению преждевременной менопаузы). Исследование овариального резерва может пригодиться, на мой взгляд, здоровым женщинам, по разным причинам откладывающим рождение детей на неопределенный срок.
vginekolog.ru
По каким причинам в яичниках образуется мало фолликулов? Подробно рассмотрим данный вопрос в статье
Иногда малое количество фолликулов может стать проблемой, которая приводит к женскому бесплодию. Но она поддается медикаментозному лечению. Как и чем необходимо лечиться может сказать только врач, так как каждый случай индивидуальный. В зависимости от ряда факторов, нормальное количество фолликулов в яичниках в разное время может варьироваться. Для разработки оптимального плана лечения необходимо выявить причину возникновения проблемы.
Причины патологии и почему так происходит
Основная причина снижения количества фолликулов в яичниках – это возрастной фактор. Но иногда у молодых девушек наблюдается данная проблема.
Причинами ее возникновения могут быть:
- Частые нервные переживания.
- Использование неподходящих девушке противозачаточных препаратов.
- Проблемы со щитовидной железой.
- Повышенная секреция пролактина.
- Различные аутоиммунные заболевания.
- Склонность к развитию раннего климакса.
- Гормональные нарушения.
- Наличие вредных привычек.
- Проживание в районе с неблагоприятной экологической обстановкой.
- Различные заболевания мочеполовой системы, которые перешли в хроническую стадию.
- Неправильное функционирование эндокринной системы.
ВАЖНО! Причину возникновения проблемы может определить только врач-гинеколог после выполнения ряда тестов. Они позволят выявить степень серьезности патологии и назначить план лечения.
Их количество напрямую влияет на возможность благоприятного зачатия ребенка. Но важно не только количество, но и качество. Незрелые фолликулы не могут привести к зачатию.
Их количество закладывается еще на стадии эмбриона. В течение жизни их количество не увеличивается, но в результате травм и заболеваний может уменьшиться.
Согласно менструальному циклу, можно высчитать количество фолликулов в яичниках. После завершения месячных наличие нескольких штук считается нормой, но развиваются они по-разному.
Увидеть это можно с помощью УЗИ:
- На периферии яичника на 5 день после завершения месячных можно увидеть до 10 антральных фолликулов. Их размер от 2 до 4 мм.
- к 7 дню их размер увеличивается до 6 мм, поэтому можно разглядеть капиллярную сетку на них.
- К 9-10 дню выявляются доминантные фолликулы. Именно они продолжают свое дальнейшее развитие, увеличиваясь в размере. 14-15 мм – это нормальный его размер, остальные будут в замороженном состоянии
- К 14 дню доминантный фолликул разовьётся до 25 мм, активно вырабатывая женский гормон эстроген. В этот момент с помощью УЗИ можно точно рассчитать день овуляции.
ВАЖНО! Если менструальный цикл постоянный, то к 15-16 дню фолликул лопается, а из него выходит готовая к оплодотворению яйцеклетка. При непостоянном цикле необходимо высчитывать день овуляции индивидуально.
При наличии любых проблем с менструальным циклом и при невозможности забеременеть длительное время нужно обратиться к врачу для решения проблем.
Созревают ли?
На данный процесс может влиять большое количество внешних и внутренних факторов, поэтому каждый месяц у женщины может созревать разное количество клеток.
Перед выходом яйцеклетки женщина может ощущать боли внизу живота, а количество выделений увеличивается. Большинство становятся раздражительными. Отсутствие овуляции и взрыв несозревшего фолликула может происходить в силу:
- дисфункции яичников;
- проблем с отделами головного мозга. Которые отвечают за созревание женских половых клеток;
- нарушения эндокринной системы;
- повышенного внутричерепного давления.
Это только часть возможных проблем. Даже частые перепады настроения могут стать причиной, почему фолликулы не созревают. Все указанные выше причин могут привести к нарушению развития клеток и регресса при достижении определенной стадии. В некоторых случаях разрыв не наступает или он не достигает нужных размеров перед разрывом. Все это ведет к проблемам с зачатием и требует лечения.
В зависимости от причины проблемы, потребуется выбирать тот или иной способ лечения. Далеко не всегда нужно лечить половую систему. Часто приходится оказывать воздействие на пациента с помощью успокоительных и других препаратов.
Что делать и как увеличить число медикаментозно?
Увеличить количество, заложенных природой, невозможно. Но можно увеличить число активных клеток во время менструального цикла. Существует много различных препаратов, которые стимулируют процесс овуляции.
Чаще всего врачи назначают следующее:
- Клостилбегит. Это гормональный препарат, который позволяет увеличить количество фолликулов, что приводит к появлению сразу нескольких доминант. В результате этого может развиться сразу многоплодная беременность.
- Пурегон. Обычно используется как вспомогательное средство к Клостилбегиту. При его приеме необходимо постоянно делать УЗИ, чтобы поймать момент для приема другого средства: Прегнил. Он провоцирует овуляцию.
- Гонал является одним из самых сильных препаратов. Он используется в том случае, если указанные выше оказались неэффективными. Отпускается в аптеках исключительно по рецепту врача.
ВАЖНО! медицинские средства позволяют не только увеличить количественный показатель фолликулов в яичнике. Они улучшают их качество. То есть, они успевают созреть и выпустить готовую к оплодотворению яйцеклетку.
УЗИ необходимо для определения количества фолликул после месячных и в первые дни цикла. Согласно полученной информации, можно сделать вывод о продолжительности фертильного периода.
Практика показывает, что если имеется около 20 фолликул, то девушка сможет иметь детей в течение ближайших 20 лет, а климакс наступит через 24-25 лет.
15 фолликул говорит о невозможности иметь детей в силу возраста уже через 9-10 лет. Если обнаружено до 5 клеток, то вероятность зачатия очень низкая.
При планировании УЗИ малого таза за несколько дней рекомендуется:
- Отказаться от приема гормональных препаратов.
- Сократить до минимума психические и физические нагрузки.
- Отказаться от вредных привычек.
Рекомендуется делать исследование натощак. При наличии половых заболеваний в острой фазе стоит отказаться от проведения УЗИ.
Народные средства лечения
ВАЖНО! следуя советам народной медицины, вы действуете на свой страх и риск. Никто не может гарантировать их эффективность. Наличие положительного или отрицательного эффекта зависит исключительно от особенностей организма и правильности следования советам.
В интернете можно найти много различных способов лечения не медикаментозно. К ним относятся:
- Специальные грязи, которые обильно накладываются вокруг области живота. Можно добавить водоросль ламинарию, чтобы усилить эффект от лечения. Продолжительность курса зависит от ряда факторов. обычно требуется не менее 10 курсов. пройти их возможно в СПА салонах или на курортах, которые предлагают данную услугу.
- Иглоукалывание. считается, что иглами можно воздействовать на различные функции организма. Есть различные точки, которые контролируют жизненную энергию. Если она циркулирует неправильно, то возникают проблемы со здоровьем. Несколько сеансов иглоукалывания помогут отправить жизненную энергию по нужному руслу, в результате чего количество фолликул в яичнике увеличится.
- Различные настои из трав. Наиболее эффективными считаются шалфей, красная щетка и боровая матка. Курс лечения достаточно длительный и не должен быть менее 3 месяцев.
Для увеличения эффекта стоит комбинировать народные методы с традиционной медициной. Это увеличит гарантию получения желаемого эффекта и позволит контролировать процесс выздоровления путем проведения УЗИ.
mirmamy.net
Антральные фолликулы: что это, норма, количество, размеры
С проблемой бесплодия в настоящее время сталкиваются многие женщины разных возрастов. Прогресс в медицине позволяет различными способами справиться с этой проблемой. Обширный перечень диагностических мероприятий выявляет причины бесплодия, и в зависимости от них составляется план лечения.
Одним из способов определить степень фертильности является подсчет так называемых антральных фолликулов. От их количества зависят шансы женщины на успешное зачатие и вынашивание ребенка естественным путем или с помощью экстракорпорального оплодотворения (ЭКО).
Что такое антральные фолликулы в яичнике и для чего они нужны
Каждый яичник состоит из двух слоев – мозгового (соединительной ткани с обширной капиллярной и нервной сетью) и коркового (слой, в котором формируются фолликулы). В процессе формирования они проходят несколько форм – от примордиальной до преантральной и антральной.
Антральные фолликулы в яичниках содержат жидкость и при условиях стимуляции овуляции преобразуются в несколько предовуляторных фолликулов. Однако при отсутствии стимулирующего внешнего вмешательства лидирующим оказывается только один, который и несет в себе полностью созревшие яйцеклетки, остальные же подвергаются естественному регрессу и постепенно отмирают до начала следующего цикла.
Доминантный пузырек выбрасывает яйцеклетки, когда достигает размера 10-12 мм. Со следующим началом лютеиновой фазы цикла указанный процесс повторяется, и формируются новые антральные фолликулы.
На протяжении всей жизни женщины их количество меняется. С началом полового созревания они могут достигать 300 тысяч, со временем это число уменьшается и уже к началу климатического периода едва ли можно насчитать полторы тысячи. Именно поэтому чем старше женщина, тем сложнее ей зачать ребенка.
Количество антральных фолликулов: норма
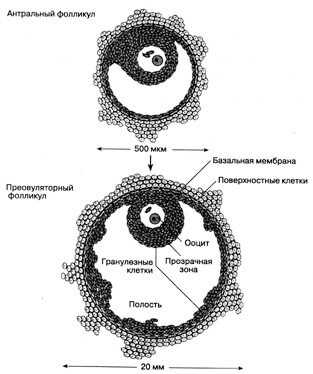
Антральный фолликул переходит в преовуляторный. Нажмите для увеличения
Число антральных фолликулов может изменяться не только в зависимости от возраста женщины, но и по другим причинам. Самые распространенные из них:
- Гормональный фон. При дисбалансе половых гормонов фолликулярный состав изменяется в большую или меньшую сторону.
- Хирургические вмешательства в яичниковую ткань, а также наличие хронических заболеваний репродуктивной системы.
- Проявления эндометриоза негативно влияют на антральные фолликулы и, соответственно, на фертильность.
С учетом указанных факторов при проблемах с беременностью гинекологи назначают обследование на определение количества антральных фолликулов. Для получения наиболее достоверного результата исследования проводятся на 2-3 дни цикла при помощи внутривагинального ультразвукового датчика. По результатам исследований врач делает заключение о возможных шансах для женщины забеременеть.
| №№ п/п | Показатель количества | Значение показателя |
| 1. | Более 26 | Слишком высокий показатель количества. В этом случае у пациентки диагностируется поликистоз яичников, который говорит о нарушениях гормонального фона. Поликистоз является причиной сбоев в протекании овуляции, поэтому нарушается менструальный цикл, вплоть до полной аменореи. До устранения поликистоза шансы забеременеть равны нулю. |
| 2. | 11-26 | Самый благоприятный показатель, являющийся нормой. При таком количестве проблем с зачатием обычно не возникает. |
| 3. | 6-10 | Пониженный показатель, при котором показана гормональная стимуляция. Однако при таком числовом значении шансы к зачатию колеблются в районе 50%, поэтому стимуляция не всегда показана |
| 4. | До 5 | Самый неблагоприятный показатель, при котором стимулирование яичников не принесет никакого результата. В этом случае говорят о стойком бесплодии. |
При полном отсутствии фолликулов можно говорить о дисфункции яичников или раннем климаксе, вызванном гормональными нарушениями. Также причины отсутствия могут быть следующими:
- Оперативные вмешательства в органах малого таза (в том числе аборты).
- Ведение нездорового образа жизни: курение, употребление большого количества алкогольных напитков.
- Прием некоторых медикаментов или препаратов спортивного питания (касается профессиональных спортсменов/бодибилдеров);
- Химио- и лучевая терапия.
- Злоупотребление различными диетами, и как их следствие – недостаток или избыток веса.
Методика подсчета
Репродуктивные исследования проводятся в любой клинике по восстановлению женского здоровья. Специалист при подсчете фолликулов учитывает только те из них, которые хорошо просматриваются на экране при использовании ультразвукового датчика. Погрешность будут составлять те фолликулы, которые слишком малы, и их невозможно рассмотреть при помощи указанной аппаратуры.
Одновременно с ультразвуковым исследованием женщине рекомендуется пройти ряд других диагностических мероприятий. К ним относятся:
- анализ крови на определение количества половых гормонов (прогестерон, эстрадиол, тестостерон, гонадотропные гормоны). Особенно необходим анализ крови, если уже выявлено малое количество антральных фолликулов. Так называемый АМГ (антимюллеров гормон) непосредственно влияет на их количество, и так как УЗИ может не учесть точное число, анализ АМГ необходим;
- определение размеров самих яичников на предмет отсутствия заболеваний воспалительного характера и иных патологий;
- необходимо также исключить различные новообразования матки и яичников (миома, кисты);
- исключить присутствие эндометриоза и др.
Размер антральных фолликулов
Определение размера необходимо для того, чтобы удостовериться в нормальном функционировании яичников и протекании овуляции. Размер меняется по дням цикла.
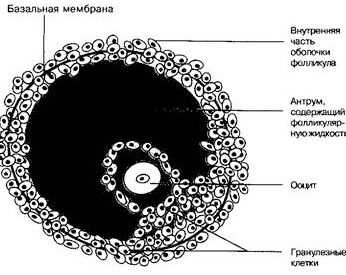
Строение антрального фолликула. Нажмите для увеличения
К 5-му дню цикла на периферии яичников появляются фолликулы 2-4 мм в количестве до 10 шт.
На 7-й день они достигают 6 мм, и при этом с помощью УЗИ можно различить капиллярную сеть на яичниках.
К 10-му дню формируется доминантный фолликул, достигающий на этом этапе примерно 15 мм. Все остальные фолликулы перестают расти, и остаются на уровне около 8 мм.
На 13-й день он вырастает еще на 2,5 мм, после чего в организме начинается активная выработка эстрогенов.
На 14-й день размер фолликула порядка 25 мм, он уже полностью созрел, и при нормальном течении цикла, примерно на 15-16 дни, он разрывается, происходит овуляция, а на его месте образуется так называемое желтое тело, вырабатывающее гормон прогестерон. Это желтое тело и прогестерон необходимы для поддержания беременности в случае ее наступления. Если оплодотворения не происходит, тело отмирает и не появляется до следующей овуляции.
Указанный «график» верен только в случае здорового течения цикла при условии отсутствии каких-либо патологий и гормональных нарушений.
Иногда случается так, что доминантный фолликул не разрывается, а продолжает дальнейший рост. В этом случае говорят о появлении персистирующего пузырька. Этот процесс также может быть вызван сбоем в выработке гормонов и женщине рекомендуется пройти гормональную терапию.
Корректировка показателей (лечение)
В зависимости от того, какое количество антральных фолликулов выявлено, врач определяет методологию лечения.
При поликистозе основным методом лечения будет гормональная терапия, которая подбирается индивидуально в зависимости от того, выработка какого гормона превалирует, а какого недостаточна.
При показателях 6-10 может быть принято решение о стимуляции, если в течение 6-12 месяцев не удается зачать ребенка.
При полном отсутствии фолликулов говорят о бесплодии, поэтому в таких случаях гинекологи рекомендуют либо подумать об усыновлении, либо об экстракорпоральном оплодотворении (ЭКО).
Если же показатели в норме, а беременность все равно не наступает, то необходимо сделать спермограмму партнера на определение количества сперматозоидов и их подвижность.
Антральные фолликулы при планировании беременности играют важнейшую роль. Какое бы их количество не было выявлено, шансы забеременеть есть всегда. Современные методы лечения бесплодия помогают зачать и выносить здорового ребенка многим парам. Поэтому не стоит отчаиваться, и нужно лишь набраться терпения и настроиться на успешный результат.
oyaichnikah.ru
УЗИ яичников для выявления овуляции. Показания, как производится, результаты.
Репродуктивное здоровье для любой женщины очень важно. От состояния женских половых органов зависит самое главное, почувствует ли женщина радость материнства. Рождение ребенка – призвание любого человека, которое заложено на генетическом уровне, ведь природа требует продолжения человеческого рода.В современное время с развитием цивилизации, распространением инфекций, передающихся половым путем, с неправильным образом жизни людей, с неразборчивостью в половых связях, не все женщины имеют возможности здоровья стать матерями. В последнее время все больше девушек стремятся к независимости, карьерному росту, а как результат – продолжение рода откладывают на потом, и хорошо, если нежелательная беременность предупреждается, а не прерывается. С возрастом (после 30-35 лет) способность забеременеть резко снижается, что связано с физиологической особенностью гормонального старения женщин.
Немного статистики! Количество бесплодных женщин в мире ежегодно растет, и статистика некоторых стран ужасает. Так, по данным ВОЗ за 2010 год распространение бесплодия в мире среди женщин фертильного возраста (от 20 до 44 лет) составляет 1,9%, а невозможность родить второго или третьего ребенка имеет каждая десятая женщина.
Наибольшие показатели женского бесплодия в странах Европы, Средней Азии и Южной Африки, Северной Америки, а также в богатых странах мира. В России, Белоруссии, Украине, Молдавии бесплодными оказываются примерно 15% семей, среди которых около половины по причине женского бесплодия. Но медицина не стоит на месте и позволяет вылечить 95% всех случаев бесплодия у женщин. Хоть этот путь часто оказывается длительным, изнурительным и дорогостоящим, те, кто настойчив и терпелив, все же могут добиться своего, главное сильно захотеть и все для этого делать. Яичники –женский парный эндокринный орган, выделяющий половые гормоны и обеспечивающий функцию размножения, вырабатывают фолликулы. Яичники находятся в малом тазу.Строение яичника:
- белковая оболочка (зародышевая),
- корковый слой– содержит в себе фолликулы на разных этапах созревания,
- мозговое вещество – богато кровеносными сосудами и нервными волокнами.
Размеры яичников у женщин фертильного возраста:
- длина – от 2,5 до 5 см,
- ширина – от 1,5 до 3 см,
- толщина – от 0,5 до 1,5 см,
- вес – от 5 до 8 г.
Функции яичников:
- созревание яйцеклеток,
- продукция гормонов (эстрогены, прогестерон, андрогены).
Фазы менструального цикла:
- Фаза созревания фолликулов
- Фаза овуляции
- Лютеиновая фаза.
Процесс созревания фолликулов (фолликулогенез) очень сложный и регулируется множественными факторами.
Формирование фолликулов в организме девочки начинается еще в утробе матери и продолжается вплоть до климакса. Когда еще девочка не родилась, в ее яичниках находится до 500 тысяч фолликул, но к половому созреванию остается 4-5 десятков тысяч, а созревает всего лишь несколько сотен. Не созревающие фолликулы подвергаются рассасыванию (апоптоз – гибель фолликула).Этапы фолликулогенеза:
- Примордиальный фолликул – первичный ооцит (незрелая половая женская клетка), покрытый фолликулярными клетками,
- Первичный фолликул – фолликулярные клетки вокруг ооцита начинают делиться и дифференцироваться в зернистые клетки, формируя фолликулярный эпителий, который покрывается соединительной тканью и образует теки - оболочку фолликула. Яйцеклетка придвигается к фолликулярной оболочке, где образуется яйценосный бугорок. Между оболочкой фолликула и овоцитом начинает выделяться прозрачная зона, представляющая собой белковую жидкость (содержит в себе, в большей степени, глюкозамины). Белковая жидкость вырабатывается зернистыми клетками и является источником питания ооцита.
- Вторичный фолликул – дальнейшее утолщение и дифференцирование фолликулярного эпителия, формирование фолликулярной полости. Клетки фолликулярного эпителия продуцируют большее количество питательной жидкости, за счет чего увеличивается размер фолликула.При этом вокруг яйцеклетки формируется прозрачная оболочка из глюкозаминов, которая в дальнейшем служит питанием для оплодотворенной яйцеклетки и клеточная оболочка из фолликулярных клеток, которую называют лучистым венцом.
- Третичный фолликул (граафов пузырек) – самая высокая степень развития фолликула, зрелый фолликул готов к овуляторной фазе менструального цикла. Третичный фолликул – самый крупный, его размер достигает 1 – 1,5 см. Ежемесячно в яичниках начинает созревать с десяток примордиальных фолликулов, но интенсивно развивается и доходит до граафова пузырька только один, остальные фолликулы подлежат атрезии (рассасыванию).
Атрезия фолликулов происходит под действием гормонов (эстрогенов), которые высвобождаются из третичного фолликула. Этот процесс необходим для того, чтобы беременность, в норме была одноплодной.
 Овуляция наступает у большинства женщин на 14-й день менструального цикла или в середине цикла и длится всего лишь несколько минут. Эта фаза характеризуется выходом яйцеклетки из фолликула в маточную трубу.
Овуляция наступает у большинства женщин на 14-й день менструального цикла или в середине цикла и длится всего лишь несколько минут. Эта фаза характеризуется выходом яйцеклетки из фолликула в маточную трубу. Достигая своего максимального объема, третичный фолликул лопается и из него начинает вытекать фолликулярная жидкость с яйцеклеткой, покрытой прозрачной оболочкой и лучистым венцом. Яйцеклетка продвигается к маточной трубе и готова к оплодотворению. Оплодотворение происходит при слиянии яйцеклетки со сперматозоидом. При планировании беременности, ребенка «надо делать» за 3 дня до овуляции и через 1 день после нее.
Если зачатия не произошло, яйцеклетка погибает через 1 – 5 дней после овуляции.
Если овуляция прошла «удачно», с оплодотворением, наступает беременность, а если нет – наступает лютеиновая фаза менструального цикла.
Лютеиновая фаза характеризуется переходом отработанного фолликула в желтое тело. Эта фаза наступает через час после овуляции.Формирование желтого тела:
- Фолликулярные и соединительно-тканные клетки увеличиваются в размере и наполняются жировой тканью, которая и объясняет цвет желтого тела, фолликулярные клетки преобразовываются в лютеиновые клетки.
- Максимальные размеры (до 1,8 см) желтое тело достигает через 1 неделю после овуляторной фазы менструального цикла, в этот период происходит выработка желтым телом большого количества женских гормонов (в первую очередь прогестерона).
- Обратное развитие желтого тела – утрата жировых запасов, превращение желтого тела в белое тело, прекращение выработки женских гормонов. Этот этап заканчивается через 14-15 дней после овуляции или через 28-30 дней после менструации.
- Если наступает беременность, то желтое тело не подвергается инволюции, а сохраняется на протяжении всего периода беременности.
- Если беременность не наступила, наступает менструация.
Некоторые проявления предменструального синдрома и менструации:
- тянущие боли внизу живота и в поясничной области,
- отечность лица и конечностей,
- головные боли,
- слабость и головокружение,
- лабильность нервной системы, повышенная возбудимость, раздражительность,
- тошнота, рвота, частый жидкий стул.
Схематическое изображение процессов менструального цикла, происходящих в организме женщины.
Репродуктивная система – одна из самых сложных организаций женского организма, ведь размножение – эта основная цель любого живого. Регуляция этих процессов осуществляется пятью уровнями. Каждые звенья регуляции взаимосвязаны друг с другом, при нарушении работы одного из звеньев происходит сбой во всей репродуктивной системе.Схематическое изображение уровней регуляции репродуктивной системы.
Импульсы из окружающей и внутренней среды поступают в кору головного мозга – в экстрагипоталамические мозговые центры. Эти центры отвечают за эмоциональное состояние, стрессы, поведение. Именно это объясняет нарушение менструального цикла и изменение репродуктивных возможностей на фоне стрессовых ситуаций (например, смена климата, смерть близких, сдача экзаменов, смена работы, сильное желание забеременеть, страх нежелательной беременности и так далее).После анализа поступившей извне информации, в коре головного мозга вырабатываются вещества, передающие нервные импульсы в гипоталамус:
- Нейротрансмиттеры:
- дофамин,
- норадреналин,
- ГАМК,
- серотонин,
- мелатонин,
- ацетилхолин.
- Нейропептиды (опиоидные пептиды):
- эндорфины,
- динорфины,
- энкефалины.
Виды рилизинг-факторов:
- Статины – вещества, угнетающие выработку гормонов гипофиза;
- Либерины– вещества, стимулирующие выработку гормонов гипофиза. Люлиберины и их производные участвуют в работе репродуктивной системы.
Гипофиз состоит из двух частей:
- Аденогипофиз (передняя доля гипофиза) вырабатывает тропные гормоны, участвующие в регуляции работы эндокринной системы.
- Нейрогипофиз (задняя доля гипофиза) вырабатывает гормоны, влияющие на регуляцию тонуса гладкой мускулатуры, сосудов.
- Фолликулостимулирующий гормон или ФСГ – влияет на рост и созревание фолликулов.
- Лютеинизирующий гормон или ЛГ– влияет на образование желтого и белого тела в яичниках.
- Также в гипофизе вырабатывается пролактин – гормон, стимулирующий лактацию – выработку грудного молока после родов.
Какие гормоны выделяются в ходе менструального цикла?
- Фолликулярная фаза менструального цикла:
- Фолликулостимулирующий гормон(ФСГ) аденогипофиза способствуют созреванию примордиального фолликула и содержащейся в ней яйцеклетки.
- Лютеинизирующий гормон (ЛГ) нейрогипофиза способствует выработке андрогенов(синтезируется клетками теки фолликула), которые, в свою очередь, являются предшественниками гормонов эстрогенов.
- Эстрогены.При росте фолликула фолликулярные клетки и клетки теки начинают продуцировать эстрогены из андрогенов. Самый высокий уровень эстрогенов вырабатывается в третичном фолликуле.
- Овуляция:
- На фоне пика выработки эстрогенов синтезируются ингибины, которые отправляют импульсы в головной мозг и способствуют повышенной выработке рилизинг-гормонов в гипоталамусе и резкому повышению уровня лютеинизирующего и фолликулостимулирующего гормонов. В результате этого происходит овуляция – выход яйцеклетки из фолликула.
- Биологически активные вещества:коллагеназа, плазмин, простогладины, окситацин и релаксин – способствуютразрыву теки фолликула. Все эти биологически активные вещества вырабатываются клетками самого фолликула.
- Лютеиновая фаза менструального цикла:
- Постепенное снижение уровня эстрогенов, фолликулостимулирующего илютеинизирующего гормонов, одновременно лютеинизирующий гормон способствует началу образования желтого тела.
- Выработка прогестерона и эстрогенов клетками желтого тела, пик выработки этих гормонов наблюдается через одну неделю после овуляции.
- При формировании белого тела происходит резкое снижение уровня эстрогенов и прогестерона, на этом фоне происходит менструация.
Группы стероидных женских половых гормонов:
- Эстрогены: эстрадиол, эстриол, эстрон. В яичниках каждый день выделяется около 200 мкг этих гормонов, а в период овуляции – около 500 мкг. Нормальные и небольшие дозы эстрогеновспособствуют созреванию фолликула в яичнике, пролиферации и секреции эндометрия матки. Но увеличенные дозы эстрогенов подавляют овуляторную способность яичников и даже могут привести к атрофическим процессам в половых железах, а также способствуют разрастанию и утолщению эндометрия, образованию миотических узлов в матке.
- Гестогены: прогестерон. В период созревания фолликула прогестерона вырабатывается от 0,75 до 2,5 мг, а в период формирования желтого тела – до 20 мг. Прогестерон – гормон зачатия и наступления беременности. Он влияет на продвижении яйцеклетки по маточной трубе после овуляции, закрепление оплодотворенной яйцеклетки в матке, в первом триместре прогестерон благоприятствует развитию плодаи плаценты, регулирует тонус матки, препятствуя ее сокращению во время беременности, а также способствует расширению матки по мере роста плода. Увеличенные дозы прогестерона используют для оральной контрацепции из-за подавления овуляции.
- Андрогены: тестостерон, андростендион. Кроме яичников андрогены секретируют надпочечники. Из андрогенов в яичниках образуются эстрогены, также в небольшом количестве они способствуют пролиферации и секреции эндометрия матки. Андрогены большую роль играют в репродуктивной системе мужчин. Большое количество мужских гормонов в течение длительного периода в женском организме приводят к увеличению клитора и половых губ, нарушению овуляторной способности яичников и появлению вторичных мужских половых признаков.
- Матка. В процессе менструального цикла изменению подвергается только эндометрий. В эндометрии различают базальный и функциональные слои. Функциональный слой отторгается во время менструации, а базальный способствует восстановлению функционального слоя.
Изменения, которым подвергается эндометрий:
- Пролиферация – происходит параллельно созреванию фолликула. В этот период эндометрий представляет собой цилиндрический эпителий с трубчатыми железами. Клетки цилиндрического эпителия размножаются. Пролиферация эндометрия регулируется эстрогенами.
- Секреция– происходит во время лютеиновой фазы менструального цикла. При этом железами эндометрия секретируется жидкость, содержащая в себе гликоген, гликозаминогликаны и протеиды. Сосуды эндометрия увеличиваются в размерах, изгибаются и расширяются. Так матка готовится к прикреплению оплодотворенной яйцеклетки, наилучшие условия для этого наблюдаются через 1 неделю после овуляции. Толщина эндометрия достигает 8 мм. Этот процесс регулируется гормонами, вырабатываемыми желтым телом (прогестероном и эстрогенами). Если не наступила беременность, после снижения активности желтого тела, образования белого тела и снижения уровня женских гормонов происходит нарушение питания эндометрия. Из базального слоя выделяется биологически активные вещества (релаксин), которые способствуют подготовке к десквамации и отторжению функционального слоя.
- Десквамация (отслаивание эпителия) и отторжение эндометрия соответствуют менструации. Развивается на фоне значительного снижения уровня прогестерона и эстрогенов. Сосуды эндометрия сужаются, а затем резко расширяются, что приводит к их разрыву и появлению кровянистых выделений из влагалища.
- Регенерация (восстановление) эндометрия наступает сразу после отторжения и полностью происходит к концу менструации. Восстановление эндометрия происходит за счет базального слоя.Эндометрий готов к следующему менструальному циклу.
- Маточные трубы – основная функция их включается во время овуляции и в лютеиновую фазу менструального цикла. Под действием эстрогенов и прогестерона, начинает функционировать реснитчатый эпителий маточных труб, реснички способствуют продвижению яйцеклетки в полость матки. Также в этот период происходит сокращение гладкой мускулатуры маточной трубы, необходимые для продвижения яйцеклетки.
- Влагалище –под действием эстрогенов перед началом овуляции во влагалище выделяется большее количество смазочной жидкости, которая необходима для лучшего продвижения сперматозоидов к яйцеклетке.
- Молочная железа – в яичниках и в гипофизе выделяется гормоны пролактин и окситоцин, которые способствуют выработке грудного молока в молочной железе. Эстрогены способствуют увеличению молочной железы, формированию молочных протоков и увеличению сосков во время полового созревания девочки.
- Кожа – под действием эстрогенов и андрогенов в коже образуется коллаген, благодаря которому кожа гладкая. Чем меньше эстрогенов вырабатывается в организме женщины, тем раньше наступает старение кожи. Чем больше андрогенов, тем более развит волосяной покров кожи, на коже могут быть акне.
- Костная система – женские половые гормоны способствуют хорошему усвоению кальция костной тканью. При недостаточном уровне этих гормонов, наблюдается повышенная ломкость костей.
- Жировая ткань–при нарушении уровня гормонов яичников происходит нарушение метаболизма жировой ткани. При повышенном уровне эстрогенов – женщина склонна к полноте.
- Действие половых гормонов на обмен веществ:
- Минеральный обмен– задержка натрия и воды в тканях, усвоение кальция и фосфора костной тканью
- Углеводный обмен – повышает уровень глюкозы, гликогена и других углеводов в мышечной ткани,
- Обмен жиров – снижает количество холестерина в крови, стимулирует выработку аминокислот,
- Свертывающая система крови – эстрогены снижает уровень тромбоцитов.
- синтезирование половых стероидных гормонов в яичниках;
- гипоталамо-гипофизарную систему, нарушая баланс рилизинг-гормонов и фолликулостимулирующего и лютеинизирующего гормонов, что проводит к нарушению регуляции менструального цикла;
- обмен веществ, тем самым нарушая чувствительность органов-мишеней к половым гормонам;
- отсутствие овуляции,
- дисменорея или аменорея – нарушение цикла или отсутствию менструации,
- отсутствие становления менструации в подростковом возрасте у девочек,
- бесплодие,
- невынашиваемость беременности.
 В надпочечниках синтезируются стероидные гормоны, в том числе андрогены и в небольшом количестве эстрогены. Андрогены надпочечников являются резервными андрогенами для синтеза эстрогенов. При нарушении функции надпочечников с их гиперфункцией (например, гиперкортицизм, опухоль надпочечников) возможно повышение уровня эстрогенов и андрогенов, и как результат – нарушение овуляторной функции яичников, сбои менструального цикла, появление вторичных мужских признаков. УЗИ – ультразвуковое исследование внутренних органов. На современном этапе в медицине ультразвуковая диагностика стала одним из незаменимых доступных методов исследования, так как это эффективный и безопасный метод. Метод ультразвуковых исследований основан на пьезоэлектрическом эффекте. Ультразвуковое исследование также называют эхография или сонография.
В надпочечниках синтезируются стероидные гормоны, в том числе андрогены и в небольшом количестве эстрогены. Андрогены надпочечников являются резервными андрогенами для синтеза эстрогенов. При нарушении функции надпочечников с их гиперфункцией (например, гиперкортицизм, опухоль надпочечников) возможно повышение уровня эстрогенов и андрогенов, и как результат – нарушение овуляторной функции яичников, сбои менструального цикла, появление вторичных мужских признаков. УЗИ – ультразвуковое исследование внутренних органов. На современном этапе в медицине ультразвуковая диагностика стала одним из незаменимых доступных методов исследования, так как это эффективный и безопасный метод. Метод ультразвуковых исследований основан на пьезоэлектрическом эффекте. Ультразвуковое исследование также называют эхография или сонография. - Физические характеристики УЗИ:
- Пьезоэлектрический эффект – явление поляризации диэлектрика в результате механических воздействий. В аппарате УЗИ пьезоэлектрический эффект выполняет датчик УЗИ, который способен преобразовывать электрический ток в ультразвуковой.
- Поляризация диэлектрика–смена электрических диполей в диэлектрике.
- Диэлектрик – нейтральное вещество, которое не проводит электрический ток. При проведении УЗИ диэлектриком является специальный гель, которым обрабатывают кожу над исследуемым органом.
- Принцип метода ультразвукового исследования. Ультразвуковая волна проходит в тело, а встречаясь с плотной тканью, возвращается назад к датчику. Через жидкие среды ультразвуковые волны походят насквозь, и отображаются только тогда, когдасталкиваются с другой плотной стенкой органа или его структуры. Измеряя длину ультразвукового луча и сопоставивши эти измерения со всеми измерениями по кругу органа, компьютер анализирует и воспроизводит суммарное изображение органа и его структур.
- Что обследуют с помощью ультразвуковой диагностики:
- органы брюшной полости,
- органы полости малого таза (яичники, трубы, матка, шейка матки),
- плод у беременных, плаценту,
- головной мозг у младенцев,
- лимфатические узлы,
- щитовидную железу,
- плевральную полость,
- мягкие ткани,
- сосуды и так далее.
- Преимущества метода:
- неинвазивный метод,
- безболезненная процедура,
- визуализирующий метод: получение изображения, возможность сохранить полученные данные на электронном или бумажном носителе, что важно для диагностики и сравнения в динамике,
- информативность и точность,
- безопасность – не используется рентгеновские лучи, как во многих других визуализирующих методах (рентгенография, рентгеноскопия, компьютерная томография и другие),
- занимает мало времени, результат можно получить непосредственно сразу после исследования,
- возможность определять движения, например, при исследованиибеременных,
- УЗИ Допплера применяют при исследовании сосудов, этот метод основан на преобразовании звука, поэтому результатполучают в виде звуковой волны, а не изображения.
В каких ситуациях Ваш доктор может порекомендовать УЗИ яичников?
- Профилактические гинекологические осмотры,
- нарушение менструального цикла – нерегулярность менструального цикла или отсутствие менструации,
- сильные боли во время менструации, длительные и/или обильные менструальные кровотечения,
- боли внизу живота и в пояснице,
- определение сроков овуляции,
- резкие боли в животе в середине цикла (подозрение на апоплексию яичника),
- подтверждение наступления беременности,
- маточные кровотечения, кровомазания, не связанные с менструацией,
- необходимость определения овуляции при планировании беременности,
- болезненность во время полового контакта,
- рост объема живота, при подозрении кистозных образований на яичниках,
- невынашиваемость беременности,
- патология шейки матки,
- наличие любых заболеваний, передающихся половым путем, дисбиоза влагалища и других воспалительных процессов половых органов,
- отсутствие беременности в течение 2-х лет, при условии регулярного незащищенного полового контакта пары,
- патологические процессы в молочной железе (мастопатия, опухоли, кистозные образования и другое),
- патологии щитовидной железы или надпочечников,
- онкологические заболевания любых органов с целью исключить метастазы,
- изменения баланса половых гормонов,
- контроль экстракорпорального оплодотворения (ЭКО),
- выявление врожденных аномалий развития половых органов, появление выраженных вторичных мужских половых признаков у женщин,
- другие патологические и физиологические состояния организма.
- Дисменорея – нарушение цикличности менструального цикла;
- Аменорея – отсутствие менструации;
- При необходимости стимуляции овуляции, если менструальный цикл проходит без выхода зрелой яйцеклетки;
- Бесплодие – если не наступает беременность в течение 2-х лет ее планирования;
- Подготовка к получению яйцеклеток для проведения экстракорпорального оплодотворения;
- Выявление дисбаланса половых гормонов в крови,
- Планирование беременности, если в анамнезе была невынашиваемость плода, апоплексия яичников и так далее.
- для установления наличия или отсутствия овуляции как таковой,
- для определения сроков овуляции при планировании беременности (когда самый благоприятный период для зачатия)
- для подбора контрацепции,
- для определения благоприятного периода забора яйцеклеток при проведении экстракорпорального оплодостворения.
Существует три вида УЗИ-диагностики яичников:
- Трансвагинальная УЗИ-диагностика – яичники обследуются через влагалище. При этом на специальный датчик для трансвагинального УЗИ надевают одноразовый презерватив. Датчик со специальным гелем вводится во влагалище, и получают результат на экран компьютера в течение нескольких минут. Преимуществом данного метода является отсутствие необходимости специальной подготовки. Но все же исследование необходимо проводить после опорожнения кишечника и перед процедурой не употреблять продукты,провоцирующие повышенное газообразование в кишечнике.Этот метод высокоинформативный при исследовании яичников. Его нельзя применять только у беременных во ІІ и ІІІ триместре и у девственниц.
- Трансабдоминальная УЗИ-диагностика – при исследовании яичников через стенку брюшной полости. Приэтом специальный гель наносится на лобковую область живота, затем датчиком аппарата УЗИ врач-диагност проводит круговые движения. Несколько минут и получен результат. Этот метод требует специальной подготовки – наполнение мочевого пузыря, при чем, чем больше, тем достовернее результаты, опорожнение кишечника и воздержание от переедания и употребления пищи, вызывающей газообразование в кишечнике. Недостатком этого метода является мало информативность, по сравнению с трансвагинальным ультразвуковым исследованием. При беременности на сроке более 12 недельиспользуют только трансабдоминальное УЗИ.
- Трансректальное УЗИ – используется редко, например, у девочек, не живущих половой жизнью и у пожилых пациенток. Методика идентичная трансвагинальному УЗИ.
Медицина не стоит на месте и поэтому на современном этапе есть возможность получать трехмерное изображение органов с помощью ультразвуковой диагностики. Это дает возможность более качественно оценивать состояние яичников и других органов. Для этого используют трехмерный УЗИ-аппарат. При этом подходит как трансабдоминальное, так и трансвагиналное УЗИ.
- размеры яичников,
- форму яичников,
- наличие патологических включений в гонадах,
- структуру органа,
- связь яичников с окружающими органами и тканями,
- наличие и состояние доминирующего фолликула,
- выход яйцеклетки из фолликула,
- желтое тело в яичнике,
- состояние близлежащих органов, состояние маточных труб можно определить только при введении в них контрастного вещества,
- наличие жидкости в малом тазу.
- объем яичника составляет до 12 мл3,
- в каждом яичнике определяется около десятка незрелых фолликулов и только один доминантный;
- яичники могут прилегать к матке или располагаться на небольшом расстоянии от нее;
- в лютеиновую фазу всегда определяется желтое тело.
- Фолликулярная фаза:
- До 8-го дня после менструации в яичнике нельзя определить наличие доминирующего фолликула;
- С 8-го дня размер фолликула достигает 10 мм, уже визуализируется при УЗИ-диагностике;
- К 12-му дню размер фолликула 15мм – это третичный фолликул,
- К 14-15 дню фолликул готов к овуляции, его размер около 20-21 мм. Размеры фолликула около 17 мм уже говорят о предстоящей овуляции.
- Овуляция.
УЗИ-признаки приближающейся овуляции:
- размер доминирующего фолликула 17 мм и более,
- визуализация в фолликуле яйценосного бугорка,
- утолщение теки фолликула.
- доминантный фолликул уже не определяется или резко уменьшенный в размерах,
- небольшое количество жидкости в малом тазу (дугласовом пространстве – пространстве между прямой кишкой и маткой),
- Лютеиновая фаза: на УЗИ можно увидеть круглый мешочек на яичнике – желтое тело, которое образовывается всегда после овуляции, не зависимо от оплодотворения яйцеклетки. При благоприятном фоне для зачатия размер желтого тела составляет 18 мм. Если желтое тело имеет размеры более 23 мм – это говорит о наступлении беременности. Если беременность не наступила, большие размеры желтого тела могут указывать на наличие кист фолликула или желтого тела (в этом случае, овуляция обычно не происходит).
- Во время менструации в яичнике определяются фолликулы мелких размеров до 8 мм.
- Кисты яичников: фолликулярная или функциональная киста, киста желтого тела, эндометриоз яичника, тератодермоидная киста и другие. На УЗИ могут проявляться как увеличенные размеры фолликула или желтого тела,и как дополнительные образования.
- Образования в яичниках (доброкачественные и онкологические) на УЗИ видны как патологические плотные образования в строме яичников или плотно прилегающие к ним.
- Поликистоз яичников характеризуется наличием множества кист на обоих яичниках. Развитие поликистоза связано с нарушением баланса половых гормонов.
- Воспалительный процесс в яичниках (воспаление, вызванное заболеваниями, передающимися половым путем).На УЗИ наблюдается увеличение размера яичника, утолщение наружной оболочки, увеличение и расширение кровеносных сосудов в строме яичника.
- Истощение яичников, обычно наступает перед климактерическим периодом в норме, также может наблюдаться при неправильном образе жизни женщины (наркомания, голодание, чрезмерные занятия спортом, избыток или недостаток массы тела и другое). При УЗИ – исследовании на истощение яичников указывает небольшое количество незрелых фолликулов (единичные в каждом).
 Этот метод также удобный и можно проводить в домашних условиях. Такой микроскоп можно приобрести в аптечной сети. В качестве исследуемого материала используют слюну. Слюна под действием половых гормонов изменяется. Перед овуляцией наблюдается повышение уровня эстрогенов, что действует на состав слюны. Утреннюю слюну (сразу после пробуждения, до приема пищи) капают на стеклышко микроскопа, когда слюна высохнет, в микроскопе рассматривают слюну. При готовности овуляции слюна под микроскопом выглядит как листья папоротника. Если овуляция не наступает, слюна под микроскопом выглядит в виде отдельных точек. Этот метод используется редко, так как он малодоступный, необходимо посещать лабораторию и сдавать венозную кровь. При лабораторной диагностике овуляции определяют уровень половых гормонов в середине менструального цикла. Если менструальный цикл нерегулярный, то использование этого метода не совсем обоснованный. Признаком овуляции является повышение уровня фолликулостимулирующего и лютеинизирующего гормонов, а также повышение уровня прогестерона во второй половине менструального цикла. Если овуляция не происходит, наблюдается повышение уровня андрогенов и понижение уровня эстрогенов.
Этот метод также удобный и можно проводить в домашних условиях. Такой микроскоп можно приобрести в аптечной сети. В качестве исследуемого материала используют слюну. Слюна под действием половых гормонов изменяется. Перед овуляцией наблюдается повышение уровня эстрогенов, что действует на состав слюны. Утреннюю слюну (сразу после пробуждения, до приема пищи) капают на стеклышко микроскопа, когда слюна высохнет, в микроскопе рассматривают слюну. При готовности овуляции слюна под микроскопом выглядит как листья папоротника. Если овуляция не наступает, слюна под микроскопом выглядит в виде отдельных точек. Этот метод используется редко, так как он малодоступный, необходимо посещать лабораторию и сдавать венозную кровь. При лабораторной диагностике овуляции определяют уровень половых гормонов в середине менструального цикла. Если менструальный цикл нерегулярный, то использование этого метода не совсем обоснованный. Признаком овуляции является повышение уровня фолликулостимулирующего и лютеинизирующего гормонов, а также повышение уровня прогестерона во второй половине менструального цикла. Если овуляция не происходит, наблюдается повышение уровня андрогенов и понижение уровня эстрогенов. Будьте здоровы!
Специальность: Врач детский фтизиатр І категории
www.polismed.com