Кистозно солидное образование яичника что это
Кистозно-солидное образование в различных органах
Для многих пациентов медицинская терминология является непонятной и диагнозы вызывают панику, даже если на самом деле под сложным названием кроется обычная простуда. Сейчас не редко приходится слышать о диагностировании у человека кистозно-солидных образований. На самом деле это не редко и достаточно успешно излечимое заболевание. Зная, что такое кистозно-солидное образование и что это излечимо пациент перестает паниковать и быстрее идет на поправку.
Что такое кистозно-солидное образование
Все кистозные образования представляют собой полость заполненную или жидкостью, или тканевым содержимым. Из этого выделяют три вида образований в органах.
- Образование, полость которого заполнена вязким веществом, относится к доброкачественным опухолям. Оно может в течении жизни появляться, исчезать, увеличиваться или уменьшаться в размерах. Такой вид опухоли относится к доброкачественным кистозным образованиям и редко перерождается в злокачественную опухоль.
- В медицинской терминологии под солидным образованием понимают опухоль, которая имеет твердую оболочку, четкие границы. Внутри образования содержится тканевый компонент. Такое образование не исчезает и не меняет размеры. Как правило, подобная опухоль относится к злокачественным.
- Образования внутри которых содержится и жидкость и части тканей считаются кистозно-солидными. Имеет значение их место локализации. От этого во многом зависит какое содержимое будет преобладать внутри полости. Такие образования в большинстве случаев являются доброкачественными. В редких случаях опухоль изначально является злокачественной.
Кистозно-солидные образования в органах
Подобные образования могут возникать практически в любом органе. Об их возникновении могут свидетельствовать нарушения в работе или сопутствующие заболевания. Но не редки случаи, когда развитие патологии происходит практически бессимптомно, и о ее наличии пациент узнает случайным образом. Наиболее часто кистозно-солидные образования обнаруживаются при обследовании щитовидной железы, мочеполовой системы, головного мозга.
Образования щитовидной железы
Кистозно-солидное образование на щитовидной железе представляют собой частицы ткани самого органа, которые ограничены плотной оболочкой. Такие образования могут быть как одиночные, так и множественные. Специалисты выделяют несколько причин возникновения узлов щитовидной железы что есть основными:
- генетическая предрасположенность;
- перенесенные ранее заболевание, вызванное инфекцией;
- постоянное нервное перенапряжение и частые стрессы;
- расстройство гормонального фона.
Большое влияние на нормальное функционирование щитовидной железы оказывает содержание йода в организме. При его нехватке этот орган начинает давать сбой, который ощущает весь организм. Даже если пациент не подозревает о наличии у себя этой патологии, то это не значит, что она никак не проявляет себя. К симптомам заболевания можно отнести постоянную сонливость и чувство усталости. Оно отражается и на внешнем виде пациента. Волосы становятся ломкими и начинают выпадать. Кожа становится сухой, склонной к шелушению, и имеет нездоровый вид.
Образования органов малого таза и почек
Почки и яичнике являются именно теми органами на которых чаще всего появляются кистозные образования. Даже если они доброкачественные, то их несвоевременное лечение может привести к серьезным осложнением. Такой патологии, как киста яичников, наиболее подвержены женщины в возрасте от 20 до 50 лет. Основной причиной ее возникновения является дисбаланс гормонального фона. Существует ряд факторов, которые приводят к его сбою и повышают вероятность появления кистозно-солидной патологии.
- Период полового созревания.
- Период беременности и послеродовой период. Прерывание беременности.
- Климакс у женщин по 50 лет.
- Различные заболевания, приводящие к сбою гормонального фона, в том числе заболевания эндокринной системы.
- Прием гормональных препаратов.
- Недостаточный уровень личной гигиены.
Кисты, поражающие почки, довольно частое явление в медицине. Образования на органе могут быть различных видов, как кистозные, солидные, так и смешанного типа. Несмотря на то, что почки парный орган, нарушение в работе хотя бы одной из них приводит к серьезным последствиям. Медицинская статистика свидетельствует, что наиболее подвержены патологии люди после 40 лет. В основном заболевание поражает одну из почек, намного реже — обе. На образование кисты влияет ряд факторов, к которым относится:
- различные травмы и ушибы почек;
- поражение почки инфекционным заболеванием;
- туберкулез органа;
- операции или другие хирургические вмешательства;
- предрасположенность к камнеобразованию в органе или уже наличие их;
- высокое артериальное давление;
- патологии органа при рождении.
К почечным кистам относят как врожденные аномалии органа, так и приобретенные в течении жизни. Независимо от этого симптомы наличия кистозно-солидного образования во многом схожи. Как правило, это:
- болевые ощущения в нижней части поясницы;
- «скачки» артериального давления;
- трудности с мочеиспусканием
О заболевании почки всегда свидетельствует постоянная боль. Она может быть острой или тупой и ноющей.
Образование головного мозга
Главной причиной возникновения смешанной кисты головного мозга, как и любого другого органа, является воздействие на него неблагоприятных факторов. К ним относят:
- излучение ионов;
- длительное воздействие на организм солнечных лучей;
- постоянный контакт с агрессивными жидкостями и парами;
- вирусы и генетическая предрасположенность.
Кистозно-солидная патология головного мозга очень опасно своими осложнениями. Опухоль воздействуя на любую часть органа и сдавливая ее, тем самым нарушает снабжение ее кровью. Это означает, что питание части мозга осуществляется неполноценно. Как результат, это может повлиять на способность человека нормально передвигаться, нарушается работа пищеварительной системы, половой системы. Симптомы заболевания головного мозга могут самыми различными. Они зависят от места расположения кисты и ее размеров. Но как свидетельствует практика не всегда наличие образования крупного размера проявляется яркими симптомами.
Основными симптомами кистозно-солидной опухоли головного мозга является повышение внутричерепного давления, головная боль, головокружения и рвота.
Диагностика патологии
На сегодняшний день существует несколько методов, которые помогают диагностировать кисту смешанного типа.
- Ультразвуковая диагностика. В ходе проведения исследования есть возможность точно определить структуру образования, его размеры и расположение. Также УЗИ позволяет увидеть какая структура преобладает внутри кисты и сделать вывод о принадлежности ее к одному из видов. Но данный вид исследования не позволяет определить к доброкачественной или злокачественной относится опухоль. Именно эта информация позволяет назначить эффективное лечение.
- Для определения злокачественности опухоли применяется биопсия. Взятие материала на анализ из капсулы кисты достаточно проста и безболезненна. Тонкая игла вводится во внутрь образования и с помощью нее содержимое набирается в шприц. Далее оно отправляется в лабораторию на анализ.
- Диагностировать кистозно-солидную опухоль помогает и анализ крови. По результатам анализа и содержанию гормонов и соотношения составляющих крови специалист может сделать заключение о наличии патологии и ее характере.
- Компьютерная томография является основным способом диагностики перед оперативным вмешательством в качестве лечения. С помощью такого метода диагностики можно определить расположение в органе крупной опухоли, и получить точные сведения о характере патологии.
В зависимости от результатов диагностики врач назначает соответствующее лечение. Оно может быть как традиционным, так и оперативным. Способ лечения зависит от размеров опухоли и возможных осложнений, связанных с ней.
vseokiste.ru
Кистозно-солидное образование - что это такое?
Многие люди пугаются, если у них в организме вдруг обнаруживается опухоль. Почему-то большинство пациентов связывают эти образования только с раком, который непременно приводит к смерти. Однако в действительности все не так печально. Среди многочисленных видов опухолей есть и вполне безобидные, которые не оказывают существенного влияния на продолжительность жизни. К таким «хорошим» опухолям относится и кистозно-солидное образование. Что это такое, известно далеко не каждому человеку, не связанному с медициной. У некоторых людей слово «солидное» ассоциируется с понятием «большое, объемное», что вызывает еще большую тревогу и опасения за свою жизнь. В данной статье мы доступно и понятно объясним, что означает вышеупомянутая патология, как и почему она появляется, какие при этом бывают симптомы и много другой полезной информации.
Насколько кистозно-солидное образование опасно для жизни
Для начала отметим, что все многообразные виды опухолей, известные на данный момент, можно разделить на две категории:
- Доброкачественные (не образующие метастазы и, следовательно, не являющиеся раковыми).
- Злокачественные (образующие единичные или множественные метастазы, которые почти всегда распространяются по всему организму, что является одной из основных причин гибели пациента).
Примерно в 90 % случаев можно сказать о кистозно-солидном образовании, что это опухоль доброкачественная, то есть безопасная для жизни. Разумеется, этот прогноз сбывается, только если пациент не отказывается от предлагаемого доктором лечения и скрупулезно выполняет все рекомендации. Лишь небольшой процент таких патологий носит злокачественный характер. В данном случае речь о перерождении доброкачественной опухоли в злокачественную не идет. У тех немногих пациентов, кому «повезло» попасть в те роковые 10 %, патология изначально диагностируется как злокачественная.
Кистозно-солидное образование - что это такое
И «хорошие», и «плохие» опухоли классифицируются по их морфологическим признакам. Среди новообразований выделяют:
- Кистозные. Самые безопасные, как правило, легко излечимые. По форме бывают разными, имеют свойство по разным причинам расти, уменьшаться и совсем исчезать. Представляют собой полость, заполненную вязким веществом.
- Солидные. Самые опасные, в запущенном состоянии неизлечимые. Характеризуются твердой оболочкой, что влечет за собой неизменность форм и размеров, то есть они не увеличиваются, не уменьшаются и не исчезают. Внутри солидные опухоли заполнены тканевыми фрагментами.
- Кистозно-солидные. Представляют собой нечто среднее между первым и вторым типом опухолей. Могут появиться в любом органе, что определяет характер субстрата в их полости. В большинстве случаев содержат и части ткани, и жидкость.
Новообразования в головном мозге
Наибольшую тревогу у пациентов вызывают опухоли головного мозга. Кистозно-солидное образование (даже доброкачественное) всегда сдавливает соседние участки мозга, что вызывает у пациента невыносимые головные боли. Причина таких тяжелых ощущений кроется в том, что мозг заключен в твердую оболочку (череп), поэтому любой опухоли просто некуда деваться. Новообразование в мягких тканях имеет возможность выпячиваться наружу или занимать полости тела. Компрессия вынуждает опухоль мозга давить на соседние клетки, препятствуя доступу к ним крови. Кроме болей, это чревато нарушением работы всех систем организма (пищеварительной, двигательной, половой и так далее).
Причины возникновения
Науке пока доподлинно не известны все причины, вызывающие появление опухолей как злокачественных, так и доброкачественных. В случае с возникновением кистозно-солидных образований мозга выделяют следующие причины:
- Облучение.
- Длительное пребывание на солнце.
- Стрессы.
- Инфекции (особенно онковирусные).
- Генетическая предрасположенность. Заметим, что наследственный фактор может называться причиной опухоли в любом органе, не только в головном мозге, но специалисты не считают его приоритетным.
- Влияние канцерогенных факторов (работа с реактивами, проживание в экологически неблагоприятной местности). По этой причине опухоли различного характера чаще всего возникают у людей, которые в силу своей профессии работают с пестицидами, формальдегидами, другими химическими веществами.
Симптоматика
Проявить себя данная патология может по-разному, что зависит от ее локализации. Так, для кистозно-солидного образования продолговатого мозга (напомним, этот отдел расположен в затылочной части головы и является продолжением спинного мозга) характерны следующие проявления:
- Головокружение.
- Глухота (обычно развивается в одном ухе).
- Затруднение при глотании, дыхании.
- Нарушение чувствительности в тройничном нерве.
- Нарушение двигательной активности.
Опухоли в продолговатом мозге самые опасные, так как они практически не поддаются лечению. При травмировании продолговатого мозга наступает смерть.
В целом, для кистозно-солидных образований в различных отделах мозга характерны такие признаки:
- Головные боли, вплоть до рвоты.
- Головокружение.
- Бессонница или сонливость.
- Ухудшение памяти, ориентации в пространстве.
- Нарушение зрения, речи, слуха.
- Нарушение координации.
- Частая смена настроения без видимой причины.
- Напряжение мышц.
- Звуковые галлюцинации.
- Ощущение, что в голове какое-то необъяснимое давление.
Если возникло кистозно-солидное образование спинного мозга, это проявляется болями, усиливающимися в положении лежа и ночью, нисходящими прострелами, нарушением двигательной функции, парезами.
При появлении хотя бы некоторых признаков из приведенного списка, нужно немедленно отправляться к врачу.
Кистозно-солидное образование в щитовидке
Как правило, кистозно-солидное образование в щитовидной железе представляет собой ограниченную плотной оболочкой полость, заполненную клетками самой щитовидки. Такие полости наблюдаются единичными и множественными. Причины возникновения могут быть следующие:
- Наследственный фактор.
- Частые стрессы.
- Гормональные расстройства.
- Дефицит йода.
- Инфекционные заболевания.
Симптомы
Кистозно-солидное образование щитовидной железы может вообще никак себя не проявлять и быть обнаружено случайно при плановом осмотре пациента. В таких случаях врач с помощью пальпации нащупывает мелкие уплотнения на щитовидке. У многих людей при данной патологии появляются жалобы:
- Затруднения и даже болезненные ощущения при глотании.
- Одышка (которой раньше не было) при ходьбе.
- Осиплость голоса.
- Болевые ощущения (нехарактерный признак).
Возникновение кистозно-солидного образования в левой или правой долях щитовидки ощущаются примерно одинаково. Чаще они бывают очень небольшого размера (до 1 см). Однако зафиксированы случаи очень объемного кистозно-солидного образования (более 10 см).
Кистозно-солидное образование в почках и в малом тазу
Опухоли в почках у мужчин и женщин возникают с примерно равной частотой. Но у женщин гораздо чаще, чем у мужчин появляются в малом тазу кистозно-солидные образования. Что это может принести пациенткам? Поскольку в основном такая патология наблюдается у представительниц слабого пола в детородном возрасте, без своевременного лечения она может привести к бесплодию. Основной причиной заболевания являются гормональные нарушения, вызванные:
- Беременностью.
- Климаксом.
- Абортом.
- Приемом противозачаточных таблеток.
Проявляются опухоли болями в области поясницы и/или внизу живота, головной болью, нарушением менструального цикла.
На почках кистозно-солидные образования появляются по таким причинам:
- Травмы органа.
- Туберкулез (развивающийся в почках).
- Инфекции.
- Операции.
- Камни, песок в почках.
- Гипертония.
- Врожденные аномалии органа.
Больные жалуются на боли в области поясницы, на трудности с мочеиспусканием, нестабильное артериальное давление.
Диагностика
Кистозно-солидные образования любой локализации диагностируются с использованием следующих методов:
- Осмотр врачом, пальпация.
- Анализ крови.
- КТ.
- УЗИ.
- МПТ.
- Биопсия.
При возникновении кистозно-солидных образований в спинном мозге дополнительно проводят рентгенографию позвоночника, электронейромиографию, спинальную ангиографию.
Лечение
Обнаружение кистозно-солидной опухоли не является поводом для приготовления к смерти. В подавляющем большинстве случаев такая патология успешно лечится. По показаниям доктор может назначить медикаментозную терапию либо хирургическое вмешательство. В основном это зависит от локализации опухоли. Так, при кистозно-солидном образовании на продолговатом мозге операции не производятся, практикуется только лечение таблетками и радиотерапия. При локализации опухоли в других отделах мозга, как правило, назначается хирургическое вмешательство с использованием лазера и ультразвука. Назначают химиотерапию и лучевую терапию, только если новообразование неоперабельное. При данной патологии в щитовидной железе методы лечения зависят от размеров образования. Маленькие узелки (до 1 см) лечат таблетками. При появлении более крупных образований могут назначать пункцию с последующим удалением пораженной части щитовидки.
Прогнозы
Конечно, появление опухоли в каком-либо органе должно восприниматься со всей серьезностью. Если пациент вовремя обращается к врачу и выполняет все его предписания, то кистозно-солидное образование в почке, в щитовидной железе, в мочеполовой системе и некоторых других органах можно вылечить полностью и без осложнений. Исход лечения такой патологии в головном мозге менее благоприятен, так как при хирургическом вмешательстве практически всегда оказыаются задетыми и соседние ткани, что может повлечь за собой ряд осложнений. Опухоль в спинном или в продолговатом мозге - вариант с наименее благоприятным исходом. Но и в этих случаях своевременно начатое лечение может сохранить пациенту жизнь.
fb.ru
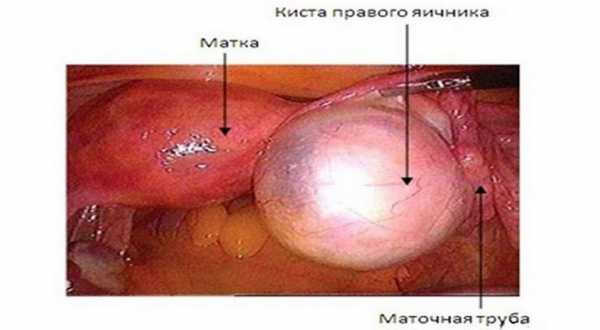
Опухоли яичника
Опухоли яичника могут возникнуть у женщин в любом возрасте, чаще в 40—50 лет, и редко у девочек. Опухоли яичника разделяют на 4 группы: эпителиальные, соединительнотканные, гормональноактивные и тератомы. В каждой из этих групп различают опухоли доброкачественные и злокачественные, но четкой границы между ними нет, так как при гистологически доброкачественной структуре опухоли яичника течение заболевания может быть злокачественным (быстрый рост опухоли, имплантации ее по брюшине, метастазирование).
Из доброкачественных опухолей яичника наиболее часто наблюдаются эпителиальные опухоли — кистомы серозные и псевдомуцинозные. Кистомы с папиллярными разрастаниями на поверхности относятся к потенциально злокачественным в силу их частой малигнизации. Злокачественная форма эпителиальных опухолей — рак, развивается преимущественно из предсуществующих доброкачественных опухолей. Соединительнотканные опухоли: доброкачественные — фибромы, злокачественные — саркомы.
Гормональноактивные опухоли яичника делятся на две группы: 1) «оженствляющие» — гранулезоклеточные (синоним фолликулома) и текомы (синоним текаклеточная опухоль); 2) «омужествляющие» — арренобластомы. Особой формой дисгормональных опухолей яичника является дисгерминома, возникающая преимущественно у девочек в период полового созревания. В яичнике наблюдаются также тератомы (см.) и дермоиды (см.). Разновидность тератобластом — хорионэпителиома (см.), характерным признаком которой является появление хорионического гонадотропина в моче.
Опухоли яичника могут возникнуть у женщин любого возраста, чаще от 40 до 50 лет, но иногда и у девочек. По частоте они занимают второе место среди опухолей женских половых органов. Превалируют доброкачественные формы. Источники происхождения опухолей яичника весьма многообразны. М. Ф. Глазунов выделяет три группы их: 1) нормальные компоненты яичника (основные и рудиментарные); 2) эмбриональные остатки и дистопии; 3) постнатальные разрастания, гетеротопии, метаплазии и параплазии эпителия. Особенностью опухолей яичника является стертость границ между доброкачественными и злокачественными формами и иногда сугубо злокачественное течение заболевания при относительно доброкачественном морфологическом строении опухоли или при слабых чертах возможной злокачественности (полиморфизм, атипии, митозы) без видимого инфильтративного роста.
Самая большая группа опухолей яичника — опухоли эпителиального происхождения. В соответствии с характером содержимого кистозных полостей этих опухолей их делят на серозные и псевдомуцинозные, а по особенностям выстилающего их эпителия к первым добавлено наименование «цилиоэпителиальные», а ко вторым — «железистые». Серозные цилиоэпителиальные опухоли — кистомы (cystoma cilioepitheliale, blastoma cilioepitheliale, cystoma serosum simplex, водянка яичника) — составляют основную массу доброкачественных опухолей яичника: они являются истинно доброкачественными опухолями, имеют округлую или овоидную форму, чаще однокамерные, односторонние. Опухоли могут достигать гигантских размеров. Содержимое полостей жидкое, прозрачное, различной окраски. При достижении значительной величины в результате внутриполостного давления выстилающий их эпителий уплощается и теряет реснички, а местами полностью атрофируется.
Пролиферирующие цилиоэпителиальные кистомы (папиллярные; синоним: папиллярная цистоаденома, или кистоаденома, папиллярная киста, пролиферирующая папиллярная киста, эндосальпингеома и др.) имеют на стенках сосочковые разрастания в виде одиночных или множественных выростов, постепенно выполняющих полости опухоли. По преимуществу это двусторонние многокамерные образования, неподвижные из-за сращений с окружающими тканями, иногда ложно, реже истинно интралигаментарные. Сопутствующий спаечный процесс объясняется перифокальной реакцией и предшествующим воспалением придатков. Сосочковые разрастания могут располагаться и на наружной поверхности кистом и переходить на брюшину. Эти опухоли относятся к потенциально злокачественным в силу их частой явной малигнизации. Возраст больных — чаще от 30 до 50 лет; около 1/5 заболевших моложе 30 лет. Особенность анамнеза — недостаточная детородная функция.
Малигнизированные цилиоэпителиальные опухоли включают в группу раковых опухолей яичника.
Псевдомуцинозные (железистые) кистомы встречаются реже цилиоэпителиальных. Как правило, это многокамерные опухоли (на разрезе напоминающие пчелиные соты), бугристые, изредка однокамерные, округлой или овоидной, не вполне правильной формы. Камеры опухоли различной величины, с более или менее плотными перегородками. Содержимое полостей слизеобразное, густое, различной окраски — псевдомуцин (не осаждающийся в противоположность муцину уксусной кислотой). Капсула опухоли состоит из плотной соединительной ткани, но по мере роста опухоли может местами истончаться, что сопровождается разрывом отдельных полостей. Содержимое при этом изливается в брюшную полость. В силу тяжести опухоли ножка ее склонна вытягиваться, и именно при этих опухолях часто происходит ее перекрут. Сецернирующие псевдомуцинозные кистомы могут достигать гигантских размеров.
Имеется разновидность сецернирующей псевдомуцинозной кистомы яичника, именуемая псевдомиксомой яичника.
Это однокамерные образования с тонкими, легко разрывающимися стенками. Густое содержимое кистом при разрыве изливается в брюшную полость и служит источником возникновения псевдомиксомы брюшины. При этом брюшная полость постепенно заполняется желеобразными массами, поступающими из опухоли яичника и из очагов, возникших на разных участках брюшины. Разрыв псевдомиксом яичника происходит самопроизвольно по мере достижения ими более или менее значительной величины, или при гинекологическом исследовании, или при операции. При доброкачественной гистологической структуре эти опухоли являются клинически злокачественными, ибо склонны прогрессировать и рецидивировать. Возможно и их морфологическое озлокачествление.
Пролиферирующие псевдомуцинозные кистомы характеризуются выраженной пролиферацией эпителия с экзофитным или погружным ростом, т. е. с образованием сосочков или дивертикулообразных углублений. Макроскопически это выражается видимыми сосочковыми разрастаниями или очаговым утолщением стенки. Эти опухоли также многокамерны, но с преобладанием мелких камер. Иногда у больных возникает асцит. В некоторых случаях встречается малигнизация псевдомуцинозных кистом. В разных участках одной и той же опухоли могут оказаться разные морфологические структуры: от сецернирующей до малигнизированной.
Рак. Для унификации и возможного сравнения различных наблюдений по раку яичника раковый комитет Международной федерации гинекологов и акушеров предложил пользоваться следующей классификацией по стадиям заболевания, определяемым клиническим обследованием и данными пробной лапаротомии.
Стадия I. Опухоль ограничена яичниками. Стадия Iа. Опухоль ограничена одним яичником. Стадия I6. Опухоль ограничена обоими яичниками. Стадия II. Опухоль поражает один или оба яичника с распространением на область таза. Стадия IIа. Первичные и вторичные поражения хирургически удалимы. Стадия II6. Первичные и (или) вторичные поражения хирургически не удалимы. Стадия III. Опухоль поражает один или оба яичника, имеются распространенные метастазы, но возможно частичное удаление. Стадия IIIа. Наличие абдоминального распространения и (или) метастазов. Стадия IIIб. Отдаленные метастазы вне брюшной полости (за пределами брюшины). Стадия IV. Опухоль, поражающая один или оба яичника, полностью неоперабельна. Стадия IVa. Случаи, при которых производится операция. Стадия IV6. Сомнительные случаи, которые, вероятно, являются карциномой яичника. Примечание: наличие асцита не влияет на определение стадии.
В соответствии с инструкцией МЗ СССР пользуются следующей классификацией рака яичника. I стадия. Опухоль в пределах одного яичника без метастазов. II стадия. Опухоль вышла за пределы яичника, поразив второй яичник, матку, одну или обе трубы. III стадия. Опухоль распространилась на париетальную тазовую брюшину. Метастазы в регионарные лимфатические узлы, сальник. IV стадия. Опухоль яичника прорастает соседние органы: мочевой пузырь, прямую кишку, петли кишок с диссеминацией по брюшине малого таза или с метастазами в отдаленные лимфатические узлы и внутренние органы. Асцит.
Принято также делить рак яичника на первичный, возникающий в них при отсутствии предсуществующих доброкачественных опухолей, вторичный, развивающийся на предсуществующих доброкачественных опухолях, и метастатический.
Первичный рак яичника особенно злокачествен, ибо может даже при малых размерах опухоли давать обширную диссеминацию. Обычно это двусторонние, реже односторонние образования, плотной или неравномерной консистенции, с бугристой, реже гладкой поверхностью. Микроскопическое строение этих опухолей солидное или железисто-солидное. Вторичный рак возникает преимущественно на почве папиллярных цилиоэпителиальных, реже псевдомуцинозных кистом и макроскопически при отсутствии диссеминации сходен с картиной пролиферирующих кистом. В одной и той же опухоли можно встретить на разных участках при гистологическом исследовании рак папиллярного и железистого строения.
Метастатический рак яичника возникает лимфогенным, гематогенным или имплантационным путем. Наиболее частой первичной локализацией рака при этом являются желудочно-кишечный тракт, особенно желудок, молочная железа, тело матки. Однако любая опухоль любого органа (в том числе и гипернефрома) может дать метастазы в яичнике и даже в предсуществующую кисту его (М. Ф. Глазунов). Морфологическое строение метастатических опухолей яичника обычно соответствует таковому первичной опухоли. Особую форму метастатических опухолей яичника представляют опухоли Крукенберга. Будучи метастазами рака желудка или кишечника, эти опухоли характерны перстневидными клетками, наполненными слизью, с оттесненным к периферии ядром, разбросанными отдельно или кучками в рыхловолокнистой, отечной строме.
Метастатические опухоли яичника чаще встречаются у женщин молодого возраста, склонны к быстрому росту, часто двусторонние. Нередко они обнаруживаются уже при значительных их размерах, хотя могут иногда выявляться лишь при микроскопическом исследовании. Форма опухолей овальная, круглая, почковидная или неправильная (при инфильтративном росте). Консистенция различна и связана с гистологическим строением. Крукенберговские опухоли за счет отека стромы обычно имеют эластическую консистенцию. В большинстве случаев метастатических опухолей яичника им сопутствует асцит.
Соединительнотканные опухоли яичника бывают доброкачественными (фибромы) или злокачественными (саркомы). Фиброма яичника — плотное, одностороннее, обычно подвижное образование с диффузным или узловатым ростом. Фиброме яичника иногда сопутствует асцит (без плеврита). Среди всех опухолей яичника фиброма составляет от 1,7 до 7,5% [Е. Н. Петрова и В. С. Фриновский, Барзилай (G. Barzilay)].
К саркомам яичника ранее относили многие опухоли, которые на протяжении последующих лет были выделены в особые группы гормональноактивных опухолей (текомы, дисгерминомы, гранулезоклеточные опухоли, арренобластомы и др.) и в современных статистиках саркомы яичника встречаются редко. К саркомам яичника в настоящее время относят только гормонально «немые» опухоли, имеющие саркоматозную структуру, но по морфологии которых не удается судить об их гистогенезе. Саркомы яичника отличаются быстрым ростом, мягкой консистенцией, склонностью к распаду и кровоизлияниям, с гладкой или бугристой поверхностью, обычно односторонние. Как и рак яичника, они могут возникать в результате метастазирования (лимфосаркомы, меланосаркомы). Особое место в ряду других опухолей яичника занимает опухоль Бреннера. Она состоит из соединительнотканных компонентов (типа фибромы) и эпителиальных (в виде тяжей, островков из клеток со светлой, хорошо очерченной цитоплазмой, иногда с образованием кист). Эта опухоль обычно не включается в разряд гормональноактивных, хотя нередко сопровождается явлениями гиперэстрогенизации или маскулинизации. По форме, величине и консистенции опухоль Бреннера сходна с фибромой. Обычно она доброкачественная, но встречаются и злокачественные формы. Опухоль редкая, и точный диагноз обычно ставится только после гистологического исследования.
К гормональноактивным опухолям яичника (дисгормональным) принято относить две группы опухолей: 1) гранулезоклеточные и текомы («оженствляющие»); 2) арренобластомы, лютеомы и опухоли из хилусных клеток («омужествляющие»). Гранулезоклеточная опухоль (синоним: фолликулома, гранулезоэпителиома, фолликулярная аденома, опухоль Кальдена, цилиндрома, эндотелиома, пфлюгерома, базальный рак, фолликулоидный рак) происходит из клеток гранулезной оболочки фолликулов яичника. Опухоли почти всегда односторонние, овоидной формы, гладкие или бугристые, желтоватого оттенка, часто неравномерной консистенции (мягкой, плотной, эластической), что обусловлено наличием кистозных полостей. Типичной структурой для гранулезоклеточной опухоли следует считать комплексы из гранулезных клеток, четко отграниченные от стромы. Клетки мелкие, с темным ядром и узким ободком цитоплазмы. Встречаются кисты («фолликулы»), выстланные пластами из гранулезных клеток. Клетки внутреннего слоя таких кист светлые, вакуолизированные. Возможны многочисленные структурные варианты гранулезоклеточных опухолей. Они встречаются в любом возрасте женщин, начиная с раннего детского возраста, чаще в 40—50 лет. Злокачественный характер гранулезоклеточных опухолей яичника наблюдается почти в 40% случаев (И. Д. Нечаева). По определению М. Ф. Глазунова, структурно и функционально злокачественные формы могут не отличаться от доброкачественных. Злокачественные формы дают обширное метастазирование, иногда после более или менее длительной ремиссии.
Текома (синоним: текаклеточная опухоль, fibroma thecacellulare xantomatodes) происходит из веретенообразных клеток коркового слоя яичника, встречается реже и преимущественно в более пожилом возрасте женщин. Это односторонние, округлой или овоидной формы опухоли, с гладкой поверхностью, плотной или плотноэластической консистенции. В отличие от фибром, на разрезе диффузно-желтого или пятнисто-желтого вида. Обычно подвижны, если нет сращений. Симптомы гиперэстрогенизации при текомах выражены ярче, и чаще наблюдается сосуществование с раком тела матки. В строении теком (см.) находят участки неактивные, сходные с фибромой, образованные тяжами веретенообразных клеток, расположенные в различных направлениях, и участки функционирующие. В последних много капилляров, клеточные элементы образуют четко очерченные группы клеток с нежнопенистой цитоплазмой и светлыми ядрами. Клетки эти содержат липиды и выделяют жидкость белкового характера, за счет чего в текомах встречаются полости, содержащие эту жидкость. Злокачественное течение при текомах встречается реже; злокачественные текомы иногда ошибочно описывают как саркомы.
Омужествляющие опухоли яичника редки, в основном это арренобластома. Обычно односторонняя опухоль, но описывают одновременное или последовательное возникновение арренобластом в обоих яичников. Форма опухолей круглая или овальная, с гладкой или бугристой поверхностью, серой, желтой или смешанной окраски, иногда с очагами кровоизлияний и с полостями, содержащими серозного вида жидкость. Возможны различные варианты структуры арренобластом (см.).
Особой формой дисгормональных опухолей яичника является дисгерминома, которую иногда относят к группе тератоидных опухолей. Возникает она чаще у девочек в периоде полового созревания и у женщин молодого возраста (см. Дисгерминома).
Тератомы (зрелая тератома), или герминогенные опухоли, могут быть доброкачественными — дермоидная киста (дермоид), струма, и злокачественными — тератобластома (незрелая эмбриональная тератома). Зрелая тератома (см.) — однокамерное (редко многокамерное) образование, с гладкой, тонкой стенкой, в котором заключены зрелые дифференцированные ткани, чаще всего волосы, сало, зубы, хрящи, иногда ткань щитовидной железы. Возникают эти опухоли в любом возрасте женщины, но чаще от 20 до 40 лет. Опухоли в громадном большинстве случаев односторонние и склонны располагаться впереди матки, подвижны, мягкой консистенции. На обзорном рентгеновском снимке таза обнаруживаются костные элементы содержимого кисты.
Тератобластома состоит из разнообразных клеток, которые в основном могут быть отнесены к эпителиальным или к мезенхимоподобным (М. Ф. Глазунов). Опухоли солидного или кистозно-солидного строения, овоидной или округлой формы, белесоватого оттенка, неоднородной консистенции, с бугристой или гладкой поверхностью. Их особенность (как и у дисгермином) — быстрый рост, раннее метастазирование и преимущественное возникновение в раннем периоде жизни женщины (первые три декады). Нередко они двусторонние, сугубо злокачественные. Частый спутник — асцит.
Разновидность тератобластом — хорионэпителиома (см.) отличается наличием гонадотропинов в моче.
- Клиническая картина
- Диагностика
- Лечение
Симптомы и течение. В начальном периоде, при возникновении опухоли яичника, как правило, симптомов заболевания нет. Иногда возникают болевые ощущения внизу живота.
По мере роста опухоли (чаще злокачественной) появляется выпот в брюшной полости, увеличивается живот, нарушается функция кишечника и мочеиспускание. Больные жалуются на вздутие живота, ухудшение самочувствия, слабость. При гормональноактивных опухолях появляются признаки соответственно с характером опухоли: при «оженствляющих» — раннее половое созревание у девочек, а у женщин в периоде менопаузы возобновление менструального цикла или его подобие и т. д.; при «омужествляющих» — рост волос на лице и др. При обследовании выявляется увеличение одного или обоих яичников, уплотнение их или неравномерная консистенция, иногда метастазы опухоли в малом тазу или уже за его пределами.
Лечение доброкачественных опухолей яичника всегда хирургическое, злокачественных — комбинированное (хирургическое, химиотерапия и лучевая терапия). При неоперабельных уже опухолях и при противопоказаниях к операции применяется только химиотерапия или ее сочетают с лучевой терапией. Больных с подозрением на опухоль яичника необходимо срочно направлять к врачу.
www.medical-enc.ru
Диагностика опухолей яичников
Несмотря на технический прогресс, диагностика опухолей яичника на основе влагалищно- и ректо-абдоминального исследования не утратила важности.
Диагностика опухолей яичников при осмотре
При двуручном гинекологическом осмотре можно выявить опухоль и определить ее величину, консистенцию, подвижность, чувствительность, расположение по отношению к органам малого таза, характер поверхности опухоли. Пальпируется опухоль, достигшая определенных размеров (когда за счет опухоли увеличивается объем яичника). При малых размерах опухоли или при гигантских опухолях и нетипичном расположении образования бимануальное исследование малоинформативно. Особенно трудна диагностика опухоли яичников у тучных женщин и у пациенток со спаечным процессом в брюшной полости после ранее перенесенных чревосечений. Не всегда по данным пальпации можно судить о характере опухолевого процесса. Бимануальное исследование дает лишь общее представление о патологическом образовании в малом тазу. Исключению злокачественности помогает ректо-вагинальное исследование, при котором можно определить отсутствие «шипов» в заднем своде, нависание сводов при асците, прорастание слизистой оболочки прямой кишки.
При двуручном влагалищно-абдоминальном исследовании у пациенток с простой серозной цистаденомой в области придатков матки определяется объемное образование кзади или сбоку от матки, округлой, чаще овоидной формы, тугоэластической консистенции, с гладкой поверхностью, диаметром от 5 до 10 см, безболезненное, подвижное при пальпации.
Папиллярные цистаденомы чаще бывают двусторонними, располагаются сбоку или кзади от матки, с гладкой и (или) неровной (бугристой) поверхностью, округлой или овоидной формы, тугоэластической консистенции, подвижные или ограниченно подвижные, чувствительные или безболезненные при пальпации. Диаметр новообразований колеблется от 7 до 15 см.
При двуручном гинекологическом исследовании муцинозная цистаденома определяется кзади от матки. Образование с бугристой поверхностью, неравномерной, чаще тугоэластической консистенции, округлой формы, ограниченной подвижности, диаметр от 9 до 20 см и более, опухоль чувствительна при пальпации.
При двуручном влагалищно-абдоминальном исследовании у пациенток с верифицированным диагнозом опухоли Бреннера сбоку и кзади от матки определяется объемное образование овоидной или (чаще) округлой формы, плотной консистенции, с гладкой поверхностью, диаметром 5-7 см, подвижное, безболезненное. Опухоль Бреннера нередко напоминает субсерозную миому матки.
УЗИ
Одно из ведущих мест среди методов диагностики опухолей яичников занимает УЗИ благодаря относительной простоте, доступности, неинвазивности и высокой информативности.
Эхографически гладкостенная серозная цистаденома имеет диаметр 6-8 см, округлую форму, толщина капсулы обычно 0,1-0,2 см. Внутренняя поверхность стенки опухоли гладкая, содержимое цистаденом однородное и анэхогенное, могут визуализироваться перегородки, чаще единичные. Иногда определяется мелкодисперсная взвесь, легко смещаемая при перкуссии образования. Опухоль располагается обычно кзади и сбоку от матки).
Папиллярные серозные цистаденомы имеют неравномерно расположенные на внутренней поверхности капсулы сосочковые разрастания в виде пристеночных структур различной величины и повышенной эхогенности. Множественные очень мелкие папиллы придают стенке шероховатость или губчатость. Иногда в сосочках откладывается известь, на сканограммах она повышенной эхогенности. В некоторых опухолях папиллярные разрастания заполняют всю полость, создавая видимость солидного участка. Папиллы могут прорастать на наружную поверхность опухоли. Толщина капсулы папиллярной серозной цистаденомы составляет 0,2-0,3 см. Папиллярные серозные цистаденомы определяются как двусторонние округлые, реже овальные образования диаметром 7-12 см, однокамерные или двухкамерные. Они располагаются сбоку или кзади от матки, иногда визуализируются тонкие линейные перегородки.
Муцинозная цистаденома имеет множественные перегородки толщиной 0,2-0,3 см, часто на отдельных участках кистозных полостей. Взвесь визуализируется только в относительно больших образованиях. Муцинозная цистаденома чаще большая, диаметром >20 см, (иногда — до 50 см), почти всегда многокамерная, располагается в основном сбоку и сзади от матки, округлой или овоидной формы. В полости визуализируется мелкодисперсная несмещаемая при перкуссии ультразвуковым датчиком взвесь средней или высокой эхогенности. Содержимое некоторых камер может быть однородным.
Опухоль Бреннера, смешанные, недифференцированные опухоли дают неспецифическое изображение в виде образований неоднородного солидного или кистозно-солидного строения.
ЦДК помогает более точно дифференцировать доброкачественные и злокачественные опухоли яичников. По кривым скоростей кровотока в яичниковой артерии, индексу пульсации и ИР можно заподозрить малигнизацию опухолей, особенно на ранних стадиях, поскольку злокачественным опухолям присуща активная васкуляризация, а отсутствие зон васкуляризации более типично для доброкачественных новообразований. При ЦДК доброкачественным эпителиальным опухолям яичников свойственна умеренная васкуляризация в капсуле, перегородках и эхогенных включениях. ИР не превышает 0,4.
Использование ультразвуковых сканнеров, обеспечивающих трехмерную реконструкцию (3D) акустической картины, дает возможность более детально визуализировать сосудистое русло яичникового образования, оценить глубину и пространственное соотношение нормальных и патологических структур.
Для диагностики опухолей яичников используют КТ и МРТ.
Лапароскопия
Эндоскопические методы исследования (лапароскопия) широко используются для диагностики и лечения опухолей яичников. Хотя лапароскопия не всегда позволяет определить внутреннюю структуру и характер образования, с ее помощью можно диагностировать небольшие опухоли яичника, не приводящие к объемной трансформации яичников, «непальпируемые яичники».
Лапароскопическая интраоперационная диагностика опухолей яичников имеет большую ценность. Точность лапароскопической диагностики опухолей яичников составляет 96,5%. Применение лапароскопического доступа не показано у пациенток со злокачественными яичниковыми образованиями, что определяет необходимость исключения малигнизации до операции. При выявлении злокачественного роста во время лапароскопии целесообразно перейти к лапаротомии (конверсии), так как при лапароскопическом удалении цистаденомы со злокачественным перерождением возможны нарушение целостности капсулы опухоли и обсеменение брюшины, могут возникать сложности при удалении сальника (оментэктомия).
Онкомаркеры
В диагностике опухолей яичников большое место отводят определению специфических биологических веществ биохимическими и иммунологическими методами. Наибольший интерес представляют многочисленные ассоциированные с опухолью маркеры – опухоль-ассоциированные антигены (СА-125, СА-19.9, СА-72.4).
Концентрация этих антигенов в крови позволяет судить о процессах в яичнике. СА-125 обнаруживается у 78-100% больных раком яичников, особенно при серозных опухолях. Его уровень превышает норму (35 МЕ/мл) только у 1% женщин без опухолевой патологии яичников и у 6% больных с доброкачественными опухолями. Опухолевые маркеры используют при динамическом наблюдении за больными со злокачественными опухолями яичников (до, в процессе лечения и после его окончания).
При двустороннем поражении яичников для исключения метастатической опухоли (Крукенберга) выполняют рентгенологическое исследование желудочно-кишечного тракта, при необходимости применяются эндоскопические методы (гастроскопия, колоноскопия).
Дополнительные методы диагностики опухолей яичников позволяют не только определить оперативный доступ, но и составить мнение о характере объемного образования, от чего зависит выбор метода оперативного лечения (лапароскопия-лапаротомия).
Полезно:
surgeryzone.net