История болезни фиброаденома молочной железы
История болезни по онкологии: Узловая форма фиброзно-кистозной мастопатии левой молочной железы, 1б клиническая группа
Паспортная часть.
ФИО:
Возраст: 50 лет
Место жительства:
Профессия:
Клинический диагноз: Узловая форма фиброзно-кистозной мастопатии левой молочной железы, 1б клиническая группа
Оперативное вмешательство: 5.05.05 – секторальная резекция левой молочной железы.
Дата поступления: 04.05.05 г
Дата начала курации: 11.05.05 г.
Расспрос
Жалобы
Больная предъявляет жалобы на опухолевидное образование в левой молочной железе, безболезненное, обнаружила случайно. В последнее время присоединились болевые ошушения и отечность молочной железы к вечеру.
Физиологические отправления – в норме.
Anamnesis morbi.
Больной себя считает с 2001 года, когда была прооперирована в СОКБ по поводу кисты левой молочной железы (проведена секторальная резекция). Находилась под наблюдением у онколога. Данное образование появилось в 2004 г, в последнее время увеличилось. Обратилась за помощью в СОКБ, была госпитализирована. Травмы, маститы, вмешательства на молочной железе кроме указанных отрицает.
Anamnesis vitae
1) Семейный анамнез. Родилась доношенной, последней из 2 детей в семье служащих. Родители на тот момент были здоровы. Беременность у матери протекала без особенностей. В развитии от сверстников не отставала. В школу пошла в 7 лет, окончила 10 классов, поступила в Смоленский техникум торговли, после окончания которого работала по специальности.
Наследственность отягощена по бронхиальной астме, ИБС.
2) Диетический анамнез. Вскармливалась грудным молоком. Питание на протяжении жизни признает удовлетворительным, достаточным. Особых пристрастий в пище не отмечает. Курение отрицает. Алкогольными напитками не злоупотребляет. Употребление наркотических и психотропных препаратов отрицает.
3) Перенесенные заболевания, операции, травмы. Детские инфекций указать затрудняется. В среднем 1 раз в год болеет ОРВИ. С 2001 г. установлен диагноз ИБС, стенокардия. Травм, операций не было. Сыпной тиф, брюшной тиф, туберкулёз, венерические заболевания отрицает.
4) Аллергологический анамнез. Аллергологических заболеваний в анамнезе не выявлено.
5) Санитарно-эпидемиологический и экологический анамнез. Проживает в местности, относительно благоприятной в санитарном, эпидемическом и экологическом плане, в благоустроенной квартире. Водоснабжение централизованное, перебоев в водоснабжении в последнее время не было. Уборная в удовлетворительном состоянии. Правила личной гигиены знает и соблюдает
6) Профессиональный анамнез. Работает бухгалтером. Профессиональных вредностей нет. С канцерогенными веществами по работе не сталкивалась.
7) Гинекологический анамнез. Менструации с 14 лет, установились через год, безболезненные, через 25-26 дней, по 3-4 дня. Родов – 2, протекали без особенностей, абортов – 3, все на сроке до 12 недель. Менопауза с 46 лет.
Физическое обследование (status praesens)
Общий осмотр (ectoscopia)
Состояние удовлетворительное. Сознание ясное. Положение активное. Осанка правильная, походка не изменена. Конституциональный тип телосложения – нормостенический. Голова – мезоцефалической формы, нормальной величены. Выражение лица – спокойное.
Кожные покровы телесного цвета, чистые, умеренной влажности, эластичные, тургор сохранен. Дериваты кожи без изменений.
Глазные яблоки, придаточный аппарат без особенностей.
Подкожная жировая клетчатка развита достаточно, распределена равномерно. Толщина подкожного жирового слоя на уровне пупка около 2 см. Периферические лимфатические узлы, доступные пальпации не определяются. Видимых отёков нет.
Мышцы развиты достаточно, безболезненны. Костная система без видимых деформаций. Суставы обычной конфигурации, активные и пассивные движения сохранены в полном объеме. Мягкие ткани в области суставов не изменены.
На педикулёз осмотрена – отр.
Антропометрическое исследование. Рост 164 масса 71 кг. Температура 36,7 ОС.
Исследование по системам
Дыхательная система
а) частный осмотр (inspectio).
Нос обычной формы. Носовая перегородка не искривлена. Носовое дыхание не затруднено. Болезненности при пальпации в области придаточных носовых пазух нет. Голос громкий.
Грудная клетка – нормостенической формы. Обе половину симметричны, одинаково участвуют в акте дыхания. Дыхание смешанного типа, ритмичное, нормальной глубины. Частота – 18 в минуту. Вспомогательная мускулатура в акте дыхания участия не принимает.
б) пальпация (palpatio)
Грудная клетка безболезненная, эластичная. Голосовое дрожание не изменено, одинаково проводится в симметричные отделы грудной клетки.
в) перкуссия (percussio)
При сравнительной перкуссии над симметричными областями грудной клетки выявляется ясный, легочный звук.
Топографическая перкуссия. Высота стояния верхушек спереди на 6 см выше середины ключицы, сзади – на 3 см латеральнее остистого отростка CVII. Ширина полей Кренига справа и слева по 4 см.
Нижние границы легких в пределах нормы:
| Правое | Левое | |
| Lin. parasternalis | нижний край 5 ребра | определение границ |
| Lin. mediaclavicularis | нижний край 6 ребра | не проводилось |
| Lin. axilaris anterior | нижний край 7 ребра | нижний край 7 ребра |
| Lin. axilaris media | нижний край 8 ребра | нижний край 8 ребра |
| Lin. axilaris posterior | нижний край 9 ребра | нижний край 9 ребра |
| Lin. scapularis | нижний край 10 ребра | нижний край 10 ребра |
| Lin. paravertebralis | на уровне остистого отростка ThXI | На уровне остистого отростка ThXI |
Подвижность нижнего края легкого:
| Правое | Левое | |
| Lin. mediaclavicularis | 6 см | не проводилось |
| Lin. axilaris media | 8 см | 8 см |
| Lin. scapularis | 6 см | 6 см |
г) аускультация (auscultatio)
Над всей поверхностью легких выслушивается везикулярное дыхание, хрипов нет. Бронхофония не изменена.
Сердечно-сосудистая система
а) частный осмотр (inspectio)
Видимых деформаций грудной стенки в области сердца нет. Верхушечный толчок визуально не определяется. Патологических пульсаций при осмотре сосудов шеи, в области сердца, эпигастральной области не обнаружено.
б) пальпация (palpatio)
Верхушечный толчок пальпируется в 5 м/р на 2 см кнутри от левой срединноключичной линии, обычной площади и характеристик. Сердечный толчок, систолическое и диастолическое дрожание пальпаторно не определяется.
Пульс одинаковый на обеих лучевых артериях, частота 60 ударов в минуту, равномерный, нормального наполнения и напряжения, скорость не изменена, сосудистая стенка эластична.
в) перкуссия (percussio)
Границы относительной тупости сердца:
| правая | в 4 межреберье на 1 см кнаружи от правого края грудины |
| левая | в 5 межреберье на 1,5 см кнутри от левой срединно-ключичной линии |
| верхняя | по нижнему краю 3 ребра |
Границы абсолютной тупости сердца:
| правая | в 4 межреберье по левому краю грудины |
| левая | на 1,5 см кнутри от левой границы сердечной тупости |
| верхняя | нижний край 4 ребра. |
Ширина сосудистого пучка – 5 см. Абрис – нормальной конфигурации. Правый диаметр – 3 см, левый – 9 см, поперечник – 12 см; md/ms – 1/3
г) аускультация (auscultatio)
Тоны сердца нормальной частоты, чёткие, ритмичные. Шумов и акцентов 2-го тона нет. АД – 140/80, пульс 60.
Пищеварительная система
а) частный осмотр (inspectio)
Слизистая полости рта, небных дужек, задней стенки глотки, мягкого и твердого неба, уздечка языка розовые. Язык влажный, не обложен. Десны не кровоточат. Кариозных зубов нет. Глотание не нарушено. Прохождение жидкой и густой пищи по пищеводу не затруднено.
Живот овальной формы, симметричный, передняя брюшная стенка участвует в дыхании.
б) пальпация (palpatio)
При поверхностной ориентировочной пальпации тонус мышц передней брюшной стенки сохранён, болезненности нет. Расхождения прямых мышц живота и грыжевых выпячиваний по белой линии живота не обнаружено. При глубокой методической скользящей пальпации полые органы брюшной полости обычной локализации и характеристик. Патологические образования не пальпируются. Нижний край печени пальпируется на уровне рёберной дуги, закруглённый, гладкий, безболезненный. Селезёнка в клиностатическом положении и положении по Сали не пальпируется.
в) перкуссия (percussio)
При сравнительной перкуссии над симметричными отделами живота выявляется тимпаничекий звук разной высоты. Притупления в отлогих местах нет. Размеры печени по Курлову – 10(0) х 8 х 7 см. Перкуторные размеры селезенки – 6(0) х 4 см.
г) аускультация (auscultatio)
Выслушиваются перистальтические шумы умеренной силы. Шум трения брюшины и сосудистые шумы не определяются.
Полную версию истории болезни по онкологии вы можете скачать здесь
www.medsm.ru
Фиброаденома молочной железы - Лечение рака в Израиле | Израильский Онкологический Центр №1
Фиброаденома молочной железы – это доброкачественная опухоль молочной железы, которая имеет железистое происхождение. Основным ее отличием от аденом является то, что новообразование это в своем составе содержит больше соединительной ткани, а не железистой. Получается, что в этой опухоли значительно преобладает строма над паренхимой.
В большинстве случаев эта патология встречается у молодых женщин на фоне гормональных сбоев. Фиброаденома является одной из форм узловой мастопатии и в большинстве случаев имеет доброкачественное течение. Очень редко размеры ее превышают 3 сантиметра. Если женщина внимательно относится к своему здоровью и регулярно проводит осмотр молочной железы, то в большинстве случаев новообразование в железе она обнаруживает самостоятельно.
Содержание:
Виды фиброаденом молочной железы
- Периканаликулярная – соединительная ткань разрастается вокруг протоков молочной железы, не вдаваясь в их просвет.
- Интраканаликулярная – происходит разрастание соединительной ткани в просвет протоков.
- Смешанная – характерны черты первого и второго типов.
- Филлоидная (листовидная) – характеризуется быстрым ростом и относительно высокой вероятностью перехода в злокачественное состояние. Она отличается от других фиброаденом тем, что может достигать относительно больших размером при отсутствии своевременного лечения. Хорошей новостью является то, что встречается она намного реже, чем другие типы.
↑ Наверх | Обращение на лечение ↓
Причины развития фиброаденомы молочной железы
Считается, что фиброаденома развивается в результате нарушения содержания уровня гормонов в организме и психоэмоциональных перегрузок. В пользу этого говорит то, что встречается заболевание в абсолютном большинстве случаев у молодых женщин, девушек и подростков. Гормональный фон в организме может иметь отклонения от нормы по разным причинам.
- Неустановившийся менструальный цикл.
- Вредные привычки – курение и злоупотребление алкоголем.
- Заболевания органов репродуктивной системы.
- Заболевания практически любого органа эндокринной системы также могут привести к такому нарушению гормонального фона, в результате которого появится фиброаденома молочной железы.
- Наследственная предрасположенность.
↑ Наверх | Обращение на лечение ↓
Клинические проявления фиброаденомы молочной железы
Новообразование это себя практически никак не проявляет. Оно не вызывает неприятных ощущений у женщины и редко видно невооруженным взглядом. В большинстве случаев оно обнаруживается во время самоосмотра молочной железы самой женщиной или при посещении врача по поводу другого заболевания или в качестве профилактического осмотра.
- Фиброаденома на ощупь безболезненна и имеет плотную консистенцию.
- Если речь идет о незрелой форме новообразования, то она характеризуется несколько мягкой консистенцией и меньшей обособленностью от окружающих тканей.
- Она легко смещается в стороны вследствие того, что не спаяна с окружающими тканями.
- Ее контуры четко отграничены от нормальной ткани железы, что еще раз указывает на доброкачественность процесса.
- Размеры могут варьироваться от нескольких миллиметров (достаточно трудно выявить самостоятельно) до нескольких сантиметров.
- Располагается фиброаденома вне зоны ореолы.
- Если наблюдать за фиброаденомой некоторое время, то можно отметить увеличение ее размеров. Однако это не всегда отмечается, поскольку в большинстве случаев новообразование растет медленно.
↑ Наверх | Обращение на лечение ↓
Диагностика фиброаденомы в Израиле
- Осмотр и пальпация молочной железы опытным маммологом. Это позволяет определить примерные размеры опухоли и охарактеризовать ее плотность, месторасположение и отношение к окружающим тканям. В зависимости от полученных данных врач назначает некоторые диагностические мероприятия.
- Ультразвуковое исследование – популярный и доступный метод диагностики, который без вреда для организма пациентки позволяет рассмотреть все ткани ее молочной железы.
- Маммография – снимок молочной железы, на котором видны все ее структуры, в том числе и опухоль.
- Биопсия – забор небольшого количества тканей организма пациентки для последующего цитологического и гистологического исследования. Выполняется в тех случаях, когда у врачей есть подозрения на то, что новообразование имеет злокачественную природу. В зависимости от обстоятельств может выполняться тонкоигольная аспирационная биопсия или толстоигольная, сопровождающаяся получение столбика ткани.
↑ Наверх | Обращение на лечение ↓
Лечение фиброаденомы в Израиле
Если новообразование не увеличивается в размерах и не беспокоит пациентку, то оно может наблюдаться на протяжении длительного времени без особых изменений. В ряде случаев показано хирургическое удаление фиброаденомы:
- она продолжает расти, не смотря на то, что гормональный фон пациентки приведен в норму;
- размеры или расположение опухоли таковы, что она видна невооруженным взглядом и делает несимметричными молочные железы;
- пациентка планирует беременность – период масштабных гормональных изменений в организме женщины, которые могут привести к изменению и росту фиброаденомы;
- листовидная фиброаденома может не только занимать практически всю железу, но и имеет все шансы перейти в злокачественное состояние, которое потребует уж более агрессивных методов лечения.
Операция заключается в выполнении небольшого разреза над проекцией опухоли и удалении ее. Врачи всегда стремятся сделать минимально заметное вмешательство и накладывают косметический шов, который впоследствии практически не заметен.
Ультразвуковое лечение – новый метод, который заключается в выполнении абляции тканей опухоли при помощи ультразвука. Датчик вводится в новообразование через небольшой прокол и производит разрушающее воздействие на ткани, которые впоследствии просто рассасываются. Неоспоримым преимуществом метода является его минимальная инвазивность и прекрасный косметический эффект.
Доктора отделения лечения фиброаденомы
www.cancertreatments.ru
24. Доброкачественные опухоли молочной железы (фиброаденома, липомы). Клиника, диагностика, дифференциальная диагностика, лечение.
Патологоанатомическая картина. Опухоль состоит из пролиферирую-щих эпителиальных элементов и соединительной ткани. Различают пери-и интраканаликулярные фиброаденомы. Размеры опухоли различны — от микроскопических до гигантских (листовидная опухоль молочной железы).
Клиническая картина и диагностика. Фиброаденома имеет округлую форму, четкие контуры, ровную гладкую поверхность, не спаяна с окружающими тканями. Пальпация ее безболезненна. При пальпации молочной железы в положении лежа опухоль не исчезает. На маммограмме видна тень округлой формы с четкими контурами (рис. 5.5). Более информативно УЗИ, так как позволяет выявить полость кисты и тем самым помочь дифференциальной диагностике между кистой и фиброаденомой. У пожилых женщин в фиброаденоме на фоне выраженного фиброза могут быть выявлены отложения кальция. При гистологическом исследовании отмечаются разные составляющие повышенного риска малигнизации, особенно у молодых женщин.
Фиброаденома (аденофиброма) — доброкачественная опухоль молочной железы, наиболее часто встречающаяся в возрасте 15—35 лет в основном (90%) в виде одиночного узла. Некоторые исследователи относят фиброаденому к дисгормональным дисплазиям.
Лечение. Опухоль обычно удаляют вместе с выраженной капсулой и небольшим количеством окружающей молочную железу ткани. У молодых женщин при операции следует позаботиться о косметическом результате. Разрез рекомендуют делать по краю ареолы. Затем несколько туннелируют ткань для доступа и удаления аденомы. При удалении ее одновременно убирают минимум здоровой ткани для получения хорошего косметического результата. Швы в глубине раны не накладывают. В Европе при уверенности в диагнозе фиброаденомы небольших размеров не удаляют. Фиброаденомы больших размеров (около 5 см в диаметре), наблюдающиеся иногда у молодых женщин, подлежат удалению и срочному гистологическому исследованию. По клиническим данным фиброаденому почти невозможно отличить от гамартомы. В таких случаях опухоль подлежит удалению.
Липома — доброкачественная опухоль, развивающаяся из жировой ткани, обычно располагается над тканью молочной железы и в ретромаммар-ном пространстве. Опухоль мягкой консистенции, дольчатого строения. Встречается чаще у пожилых женщин. На маммограмме выявляется в виде просветления с четкими ровными контурами на фоне более плотной железистой ткани.
Лечение. Удаление опухоли.
25. Острый гнойный мастит. Клиника, диагностика, дифференциальная диагностика, лечение.
Острый мастит — воспаление молочных желез. Заболевание может быть острым и хроническим. Мастит обычно развивается в одной молочной железе; двусторонний мастит встречается в 10% наблюдений. Послеродовой мастит у кормящих женщин составляет около 80—90% всех заболеваний острым маститом.
Этиология и патогенез. Возбудителями мастита обычно является стафилококк, стафилококк в сочетании с кишечной палочкой, стрептококком, очень редко протей, синегнойная палочка, грибы типа кандида. Первостепенное значение придают внутрибольничной инфекции. Входными воротами являются трещины сосков, протоки (при сцеживании молока, кормлении). Инфекция может распространяться на железу гематогенным или лим-фогенным путем из других инфекционных очагов. Развитию заболевания способствуют нарушения оттока молока.
Патологоанатомическая картина. Различают следующие фазы развития острого мастита: серозную, инфильтративную и абсцедирующую. В фазе серозного воспаления ткань железы пропитана серозной жидкостью, вокруг сосудов отмечается скопление лейкоцитов, характерное для местной реакции на воспаление. При прогрессировании воспалительного процесса серозное пропитывание сменяется диффузной гнойной инфильтрацией паренхимы молочной железы с мелкими очагами гнойного расплавления, которые, сливаясь, образуют абсцессы. Реакция организма на такое воспаление принимает системный характер — в этих случаях развивается синдром системной реакции на воспаление, фактически болезнь протекает как сепсисе. Особой тяжестью течения отличаются множественные и гангренозные формы мастита. По локализации абсцессы делят на подкожные, субарео лярные, интрамаммарные, ретромаммарные.
Клиническая картина и диагностика. Острый мастит начинается с боли и нагрубания молочной железы, подъема температуры тела. По мере прогрес сирования заболевания боль усиливается, увеличивается отек молочной же лезы, в ней четко определяются болезненные очаги плотной инфильтриро ванной ткани, появляется гиперемия кожи. Подмышечные лимфатические узлы становятся болезненными и увеличиваются в размере, повышается температура тела, появляется озноб. В крови выявляется лейкоцитоз, повы шение СОЭ. Переход серозной формы мастита в инфильтративную и гной ную происходит быстро — в течение 4—5 дней. Крайне тяжелое состояние больных наблюдается при множественных абсцессах, флегмонозном и ган гренозном мастите. Оно обусловлено переходом контролируемой иммунной системой местной реакции в тяжелый синдром системной реакции на вос паление, при котором контроль иммунной системы ослабевает. В связи этим появляются характерные для тяжелого синдрома системной реакци] на воспаление признаки — повышение температуры тела до 39°С и выше пульс учащается до 100—130 в 1 мин, увеличивается частота дыхания, мо лочная железа становится резко болезненной, увеличивается в объеме. Ко жа над очагами воспаления гиперемирована, появляются участки цианоза и отслойки эпидермиса. В крови отмечается выраженный лейкоцитоз со сдви гом лейкоцитарной формулы влево, при посеве крови иногда удается выде лить бактерии. В моче определяется белок. Клиническая картина болезни этот период сходна с таковой при сепсисе (гнойный очаг, бактериемия, тя желый синдром системной реакции на воспаление, полиорганная дисфунк ция жизненно важных органов). На этом фоне часто развивается полиор ганная недостаточность со смертельным исходом.
Лечение. В начальном периоде острого мастита применяют консерватив ное лечение: возвышенное положение молочной железы, отсасывание мо лока молокоотсосом. До определения возбудителей инфекции показана ан тибиотикотерапия препаратами широкого спектра действия. После бакте риологического выделения возбудителя препараты назначают с учетом чув ствительности микрофлоры. Паралелльно с этим проводят интенсивную те рапию для коррекции метаболических сдвигов. При любой форме мастит кормление грудью прекращают, чтобы не инфицировать ребенка. Сцежен ное из здоровой груди женщины молоко используют для кормления ребенка лишь после пастеризации.
После излечения мастита несколько раз делают посев молока. При отсут ствии роста микрофлоры разрешают восстановить кормление ребенка грудью. При тяжелом течении острого мастита показано подавление лактации Назначают препараты, ингибирующие секрецию пролактина: бромокрип тин (парлодел), комбинацию эстрогенов с андрогенами; ограничивают при ем жидкости. Тугое бинтование груди нецелесообразно. Показанием к по давлению лактации является быстро прогрессирующий мастит, особенно гнойный (флегмонозный, гангренозный).
При абсцедирующем гнойном мастите необходимо хирургическое лечение — вскрытие абсцесса, удаление гноя, рассечение перемычек между гнойными полостями, удаление всех нежизнеспособных тканей, хорошее дренирование двухпросветными трубками для последующего промывания гнойной полости.
Операцию производят под наркозом. Лишь при небольших подкожных абсцессах возможно применение местной анестезии. В зависимости от локализации абсцесса разрез выполняют над местом наибольшего уплотнения или флюктуации. При подкожном и интрамаммарном абсцессах производят радиальный разрез, при околоареолярном — дугообразный по краю ареолы. При ретромаммарном абсцессе разрез Барденгейера по нижней переходной складке молочной железы дает оптимальные возможности для вскрытия ретромаммарного гнойника и близко расположенных гнойников в ткани железы, иссечения нежизнеспособных тканей и дренирования ретромам-марного пространства, при этом появляется возможность вскрыть и глубоко расположенные абсцессы в задних отделах молочной железы, прилегающих к грудной стенке. Во время операции удаляют гной, все некротические ткани и ликвидируют перемычки и затеки. Полость абсцесса промывают антибактериальным раствором и дренируют одной или двумя двухпросветными трубками, через которые в последующем осуществляют промывание полости. Дренирование гнойной раны однопросветной трубкой, рассчитанное на пассивный отток гноя, не обеспечивает достаточное дренирование. От применения однопросветной трубки, а также тампонов, резиновых выпускников и пункционного метода лечения следует отказаться, так как при этом не удается провести полноценную санацию гнойной полости.
studfiles.net
Фиброаденома молочной железы: симптомы, лечения, профилактика
При появлении любого новообразования в груди возникает вполне естественная тревога. Однако не все новообразования в груди относятся к злокачественным опухолям, например фиброаденома молочной железы.
Содержание:
Описание фиброаденомы молочной железы
Фиброаденому молочной железы врачи считают доброкачественным разрастающимся образованием. По сущности, этот недуг соединительной ткани представляет собой узелковую форму аномалии железистой ткани женской груди и может появиться при неправильном развитии клеток молочной железы и соединительной тканей на фоне гормонального расстройства. Обычно это связано с недостаточным воспроизводством женского гормона — прогестерона или избыточным уровнем стероидного гормона эстрогена. Специалисты считают, что спровоцировать данную патологию могут заболевания гипофиза, эндокринной железы, болезни печени и надпочечников, сахарный диабет, гинекологические заболевания и болезни яичников, сбой цикла месячных, избыточный вес. Очень часто это заболевание обнаруживают у молодых, ещё не рожавших женщин.
Симптомы фиброаденомы молочной железы
Считается, что данный недуг протекает без явно выраженных клинических симптомов и представляет собой плотное, хорошо прощупываемое в глубине мягких тканей уплотнение в виде шарика или овальной формы, в большинстве случаев образование обнаруживается в верхней зоне молочной железы, прилегающей к подмышечным впадинам.
Наиболее оптимально, когда каждый месяц после окончания месячных женщина самостоятельно ощупывает молочные железы. Обнаружив образования обязательно следует обратиться в женскую консультацию. При этом не имеют значение размеры включения, имеются ли ощущения боли или отсутствуют. Раковые образования на начальных стадиях также безболезненны.
Основные симптомы:
- Чувство ноющей боли. Встречается не часто в период роста образования или накануне месячных. Возможны болевые ощущения при наличии филлоидной фиброаденомы женской груди.
- Круглые «шарики» в верхней наружной области груди. Как правило эти образования небольших размеров — диаметр от нескольких миллиметров до трёх и больше сантиметров. При ощупывании имеются чёткие границы опухоли.
- Новообразование находится подвижном состоянии и никак не связано с кожей и окружающими тканями. При пальпации «горошина» свободно смещается из стороны в сторону и имеет чёткие границы.
Признаки фиброаденомы груди
- Уплотнение хорошо ощупывается при пальпации и имеет отчетливые границы.Онкологическое образование характеризуется размытыми краями.
- Образование подвижное. При пальпации «шарик» свободно перекатывается в широких пределах окружающих его тканей, раковые опухоли же врастают в ткани.
- В большинстве случаев боли при фиброаденоме груди вообще отсутствуют, а опухоль обнаруживают случайно при пальпации. Если не наблюдается развитие новообразования, тогда лечение не требуется. Достаточно лишь наблюдаться у врача.
- Как правило, новообразование не меняется в размерах и очертаниях.Если гормональные изменения носят не постоянный характер, а наблюдались лишь один раз, тогда опухоль не увеличивается в размерах и не изменяет форму в продолжении цикла.
- Отсутствуют признаки воспалительного процесса. При нормальном течении заболевания вокруг уплотнения отсутствуют раздражения и следы покраснения.
При данном заболевании опухоль обычно не увеличивается и абсолютно безболезненна. Однако перед месячными, когда в крови начинает повышаться уровень прогестерона и клетки наполняются жидкостью в молочной железе могут чувствоваться болевые ощущения. Это возникает из-за отёка тканей.
Виды фиброаденомы молочной железы
- интраканаликулярную — происходит процесс разрастания рыхлого новообразования из соединительной ткани в просветы между млечными протоками железистой ткани, прилегая вплотную к стенкам;
- периканаликулярную — происходит процесс разрастания опухолевых клеток из соединительной ткани, образуя вокруг млечных в молочной железе плотное образование, в котором часто накапливаются соли Са (кальцинаты);
- смешанную — присутствуют процессы разрастания опухоли и в просветы млечных протоков, и вокруг них;
- филлоидная (или листовидная) — крайне агрессивное, опасное и стремительно разрастающееся злокачественное образование с высокой вероятностью перерождения в саркому.
Основные причины фиброаденомы молочных желез

В настоящее время у врачей нет единственного мнения по поводу причины формирования фиброаденомы груди и всё ещё остаётся предметом научных изучений. Однако, у основной части докторов не вызывает сомнения тот факт, что появление плотных подвижных «шариков» в женской груди могут провоцировать различные гормональные нарушения, вызванные изменением количества стероидного гормона эстроген.
Факторы формирования:
- Пубертатный период. Чаще всего заболевание диагностируют у подростков в период полового формирования в возрасте 15-30 лет. Как в это время происходят гормональные изменения и налаживание цикла месячных.
- Период менопаузы. После сорока лет, у многих женщин наступает период, в котором возможны характерные изменения концентрации женских половых гормонов.
- Нарушение процесса обмена веществ. У женщин, болеющих сахарным диабетом и имеющих избыточный вес часто диагностируют фиброаденому груди. Это вызвано сбоями в работе эндокринной системы, что и провоцирует гормональный дисбаланс.
- Наступление беременности. В этот период у женщин происходят сильные изменения гормонального фона, что может спровоцировать рост новообразований. Зачастую после родов происходит самопроизвольное рассасывание опухоли.
- Искусственное прерывание беременности. После аборта, на фоне дисбаланса гормонов могут наблюдаться гормональные изменения, появиться маточные кровотечения.
- Психоэмоциональные стрессовые ситуации. На женское здоровье пагубное влияние оказывает частое пребывание в стрессовом состоянии. После перенесения сильного нервного потрясения в организме женщины может произойти гормональный сбой.
Фиброаденома груди во время беременности
 В интересном состоянии в женском организме наблюдается гормональная перестройка и на этом фоне может произойти ускоренное разрастание доброкачественного образования. Увеличение железистых тканей в женской груди активизирует гормон — эстроген, а за производство грудного молока отвечает гормон пролактин. Соответственно, при вынашивании младенца в груди могут интенсивно разрастаться клетки паренхимной ткани. Поэтому почти у 1/4 случаев в этот период может наблюдаться разрастание образования в молочной железе. Невозможно предвидеть как фиброаденома будет вести себя в этот период, и несмотря на заверения, что заболевание не оказывает негативное влияние на саму беременность и развитие эмбриона, врачи настоятельно рекомендуется удалить образование при планировании рождения младенца..
В интересном состоянии в женском организме наблюдается гормональная перестройка и на этом фоне может произойти ускоренное разрастание доброкачественного образования. Увеличение железистых тканей в женской груди активизирует гормон — эстроген, а за производство грудного молока отвечает гормон пролактин. Соответственно, при вынашивании младенца в груди могут интенсивно разрастаться клетки паренхимной ткани. Поэтому почти у 1/4 случаев в этот период может наблюдаться разрастание образования в молочной железе. Невозможно предвидеть как фиброаденома будет вести себя в этот период, и несмотря на заверения, что заболевание не оказывает негативное влияние на саму беременность и развитие эмбриона, врачи настоятельно рекомендуется удалить образование при планировании рождения младенца..
Схожее мнение об фиброаденоме груди у гинекологов и в случае процедуры ЭКО. Ведь перед проведением манипуляции и во время её выполнения стимулируют работу женских яичников, поэтому повышенная концентрация в крови эстрогена может спровоцировать усиленное разрастание фиброаденомного новообразования.
Диагностирование фиброаденомы молочной железы

Во множестве случаев заболевание обнаруживают у женщин в возрастной группе от 20 до 35 лет, правда, встречаются случаи выявления в раннем возрасте у подростков во время полового созревания или у женщин в возрасте после 50. В настоящее время диагностирование фиброаденомы груди, не считая визуального обследования с ощупыванием пальцами молочной железы пациентки и сбора подробной истории болезни, охватывает:
- лабораторный биохимический анализ крови на присутствие гормонов;
- исследование УЗИ;
- маммография женской молочной железы;
- забор клеток или иссечение тканей для анализа на наличие онко;
- цитологическое исследование клеток образования.
УЗИ
Исследование новообразования с помощью УЗИ обеспечивает возможность получения чёткой картинки даже тех зон груди, которые «недосягаемы» для рентгена и находятся в непосредственной близости от стенки грудной клетки. Благодаря этому исследованию можно различить образование фиброаденомы и капсулу кисты молочной железы. Правда с помощью ультразвукового исследования нельзя определить характер образования.
Биопсия
Чтобы выявить характер новообразования обязательно проводится манипуляция с пункцией материала фиброаденомы. Эту процедуру выполняют без операции, методом тонкоигольной аспирационной биопсии (FNAB) — материал для исследования забирается при помощи шприца и пункционной иглы. Проникнув иглой в новообразование из него набираю некоторый объём материала. При всей малоинвазивности данного метода, результаты исследования считают недостаточно достоверными. После этого врач обязан инцизионным способом биопсии под местной анестезией произвести иссечение маленького фрагмента патологического образования. Полученные ткани направляют на гистопатологическое исследование.
Гистология
Такой патоморфологический способ исследования образца тканей взятых из образования молочной железы является важным при диагностировании злокачественных образований и оценки лекарственного лечения. При помощи данного исследования можно точно определить характер и степень поражения фиброаденомой железистой ткани груди. Цитология фиброаденомы также является необходимым исследованием при дифференциальном диагностировании других доброкачественных новообразований груди и позволяет с высокой достоверностью убедиться в отсутствии или наличии злокачественных клеток и определить процесс формирования опухоли и из какой тканевой структуры она появилась.
Как лечить фиброаденому молочной железы
В настоящее время имеется несколько способов лечения заболевания. Выбор методики зависит от срока обнаружения опухоли и её размеров. Если новообразование маленького размера, не растёт и совершенно безболезненно, тогда оперативного вмешательства не требуется. Пациентки могут вести прежний образ жизни, необходимо лишь стать на диспансерный учёт и раз в три месяца посещать врача. Исключительно хирургический метод врачи рекомендуют при лечении фиброаденомы филлоидного типа, а также пациенткам, возраст которых выше сорока, беременным – во избежание перерождении опухоли в рак груди, да и разрастающееся образование может мешать нормальному грудному кормлению младенца.
Удаление фиброаденомы молочной железы лазерной абляцией 
Это малоинвазивная беспрецедентная методика, при которой происходит выжигание опухоли лазерным лучом. Лазероиндуцированную термотерапию применяют для удаления опухолей любого размера. После оперативного лечения можно кормить грудью. Под воздействием высокой температуры происходит разрушение клеток образования.
Последовательность выполнения прижигания лазерным лучом:
- Обезболивание. Как правило процедура выполняется под местной анестезией. Пациентке вводят безболивающий препарат в вену или молочную железу. После того, как оно начнёт действовать грудь обрабатывают дезинфицирующим средством.
- Разрез. На месте образования врач делает небольшое отверстие длиной до 1 см и через него вводят аппарат, который пучком ультразвуковых волн облучает поражённые ткани, будто- бы расплавляет их. Спустя некоторое время соединительные ткани самопроизвольно перерождаются в новые здоровые. Это позволяет сохранить молочные железы для грудного кормления младенца.
- Накладывание шва на разрез. Отверстие сшивают и накладывают повязку. После операции и прекращения действия анестезии пациентка уходит домой.
- Процесс восстановления. Основным преимуществом такой абляции является абсолютная безопасность и миниатюрные разрезы. Восстановление пациентки после удаления лазером включения фиброаденомы проходит быстро. На месте разрушенного уплотнения остаётся чуть видимый след от шрама и форма груди при этом остаётся без изменения.
Операция по удалению фиброаденомы молочной железы
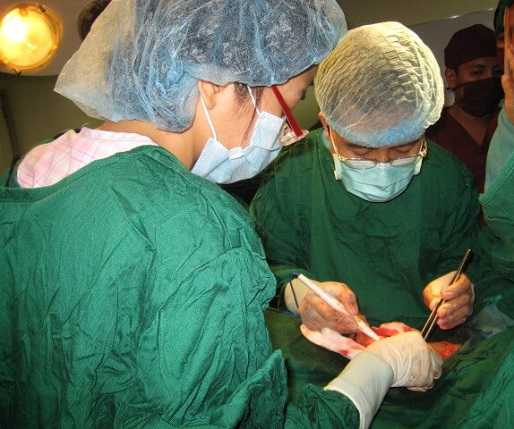
Операцию делают тогда, когда размер новообразования достаточно большой. Врач настаивает на его удалении, при диаметре опухоли больше 20 мм или происходит её стремительное увеличение (в течение шести месяцев в два раза). А также в том случае, когда требуется удалить косметический дефект груди понижающий качество жизни женщины. В любом случае необходимо проконсультироваться у лечащего врача.
Виды хирургических операций:
- Энуклеация. При удалении опухоли таким методом процедуру выполняют под местным наркозом, достаточно сделать укол лидокаина или новокаина в грудь и пациентка в этом случае пребывает в полном сознании. Грудь пациентки обрабатывают антисептическим средством. Затем доктор тонким скальпелем в зоне подмышечных впадин выполняет маленький линейный разрез или полукруглый — по краю ареолы соска молочной железы. Это делает послеоперационный шрам почти незаметным. Врач, орудуя пинцетом, лазерным лучом или зондом вырезает лишь поражённые клетки ткани при этом не затрагивая окружающую здоровую ткань, поэтому такая манипуляция минимально травматическая.
- Лампэктомия. Эта операция под общим наркозом заключается в частичном иссечении новообразования и проводят её тогда, когда результат биопсии показывает наличие не характерных клеток. Это может быть и не злокачественное образование, но предрасположенное к перерождению в патологию. В подобной ситуации врач выполняет разрез над опухолью и вырезает её вместе с частичкой здоровой ткани. В ходе операции изменяется форма груди и уменьшается размер. Часто в этом случае выполняется пластика груди и устанавливаются импланты из силикона.
- Мастэктомия. В ходе хирургической процедуры полностью удаляют молочную железу. При маленьких доброкачественных образованиях в груди операцию по полному удалению не делают. Процедуру мастэктомии в многих случаях назначают при наличии в молочной железе нескольких фиброаденомных образований крупных размеров. Опухоли при этом злокачественные или имеют склонность видоизменяться. После такой манипуляции выполняют пластику груди с вживлением имплантантов.
С помощью медицинских препаратов

При данном недуге врачи не часто назначают консервативный или нетрадиоционный курс лечения. Если образование небольшого размера и не увеличивается, доктор не торопит с операцией, и тогда может назначить гормоносодержащие препараты, которые способны только локализовать разрастание опухоли.
- Лекарственные гелеобразные средства на основе женского полового гормона — прогестерон и его синтетических аналогов. Средство наносят в небольшом количестве на поражённую молочную железу и втирают до полного впитывания. Процедуру выполняют два/р в день. Лечение проводят по специальной схеме или каждый день. Часто врач назначает лечение таким препаратом только во 2-ой фазе менструального цикла. Преимущество лекарства — его относительная безопасность. При местном применении гормон проникая в небольших количествах в ткани груди способствует снижению отёка соединительной ткани, уменьшает проницаемость капилляров, подавляет активность эпителиальных клеток, выстилающих протоки молочных желёз. Практически не всасывается в кровоток.
- Гомеопатические средства для приёма внутрь в виде капель или таблетированной форме. В составе не гормональных препаратов содержатся вещества только натурального происхождения и травы. Назначаются при комплексной терапии ПМС, фиброзно-кистозной мастопатии, различных нарушениях цикла месячных, при лечении бесплодия. Показывает хороший эффект в случае, когда фиброаденомная капсула полностью не образовалась и у новообразования ещё мягкие границы. За счет содержания в лекарствах Angus castus (обыкновенного прутняка) в задней области гипофиза снижается количество пролактина, который зачастую оказывается причиной появления образования.
- Лекарства с активным веществом, относящимся к фармакологической группе гестагенов и представляющие собой подобие естественного женского гормона прогестерона — синтетическое гормональное вещество дидрогестерон. Назначают при лечении эндометриоза матки и фиброаденомы груди. Синтетический гормон снижает выработку эстрогена, предотвращая развитие опухоли. Лекарственные препараты не угнетают овуляцию и не действует как контрацептив, и не провоцируют набор массы. Крайне редко может незначительно увеличится вес.
- Приём вит. «Е». Данный препарат обеспечивает восстановление слизистой оболочки и укрепление мышцы матки. После приёма лекарственного средства значительно улучшается состояние кожи и структура волос. За счёт нормализации слизистой матки в организме вырабатывается незначительное кол-во эстрогена, благдаря этому образование не увеличивается. Вит. принимают совместно с гормонсодержащимися препаратами.
Лечение народными средствами

Лечение уплотнения груди народными методами может быть эффективным только в том случае, если новообразование не несёт серьёзной угрозы здоровью женщины. Необходимый эффект оказывают настойки и отвары из трав. Настойки готовят на спиртовой основе, в качестве которой подходит медицинский спирт, самогонка или коньяк.
Рецепты нетрадиционного лечения:
- Цветки ромашки аптечной, плоды фенхеля, корневище алтея лекарственного, пырея и солодки.
- Эффективный отвар для восстановления гормонального баланса. В равных количествах смешать измельчённые ингредиенты. Столовую ложку сбора залить ст. кипятка и настаивать 10-15 минут. Приготовленное средство после остывания процедить. Употребить в течение дня за три приёма. Продолжительность лечения — 21 день.
- Вахта трехлистная, мята, кореневища валерианы, шишки хмеля. Отвар из этого травяного сбора замедляет рост фиброаденомы. В ёмкости смешать по две ст.л. вахты трехлистной и мяты, и по одной ст.л. корневиша валерианы и шишек хмеля. Одну ст. л. получившегося сбора залить одним ст. кипячёной воды, настаивать 30 мин, процедить. Снадобье принимать перед употреблением пищи по ½ ст. 3/р в сутки. Продолжительность курса лечения — две недели.
- Полынь горькая. Хорошо замедляет рост фиброаденомы груди. Три ч. л. сушённой измельчённой травы залить 1 ст. крутого кипятка, ёмкость накрыть и настаивать в течении двух — трёх часов, процедить. Принимать — по 1 ч. л. после завтрака и обеда — первые два дня, с третьего дня лечения дозу увеличить до одной ст. л. Длительность оздоровительного курса – 10 дней. Повторить приём средства после недельного перерыва. Для эффективных результатов необходимо провести 3-4 цикла.
- Мазь для рассасывания образования. В металлическую посудину налить один стакан рафинированного подсолнечного масла и добавить осколок жёлтого воска размером со спичечный короб. Состав подержать на маленьком огне до образования однородной смеси. В получившуюся массу мелко покрошить одно отварное куриное яйцо (лучше домашнее). Далее помешивая варить на небольшом огне. После образования пенки снять с огня. Когда пена осядет, опять поставить на огонь и продолжать варить в общей сложности 30 минут. Ещё горячую смесь процедить через сложенную несколько раз марлю и оставить до полного охлаждения. Применять в виде мази 2/р в сутки по месту.
- Кукурузные рыльца, плоды можжевельника, трава тысячелистника. Измельчённые и высушенные травы в равных частях залить ст. горячей воды проварить десять минут и накрыв настоять в течении 35-40 минт. Отвар принимать после приёма еды 3/р в сутки по 1/4 ст. — 10 дней.
- Сухие перегородки грецкого ореха. Настойка на спирту из перегородок применяют при многих болезнях, кроме лечения фиброаденомы груди её принимают при патологии щитовидки, лечении болезней ЖКТ, суставов. Пол литровую бутылку тёмного стекла на 1/3 наполнить высушенными перегородками, доверху заливают водкой, плотно закрыть, настаивать в тёмном месте три недели. Готовую на-ку принимать за 30 мин. до еды по ст. л. 1/р сутки. Перегородки грецкого ореха — ценный источник йода, при недостатке которого в женском организме могут образоваться аденома, мастопатия молочной железы, миома матки.
Желательно на грудь не накладывать никаких согревающих аппликаций, это может ухудшить ситуацию и спровоцирует рост новообразования.
Начинать что-либо принимать самостоятельно без консультации с опытным специалистом строго запрещается. Ведь это может привести к плачевным последствиям. Поэтому лечение фиброаденомы груди травами нужно проводить с осторожностью.
Удалять или нет фиброаденому молочной железы

У медиков по этому поводу нет единого мнения. Девушкам, которые в ближайшее время не планируют забеременеть, рекомендуется курс консервативного лечения, которое состоит из комплексного приёма гормонсодержащих препаратов и вит. Если спустя шести месяцев такого лечения опухоль не исчезает, тогда доктор может предложить хирургическое вмешательство.
Целесообразность удаления хирургическим способом:
- Недостаточный эффект после консервативного лечения. Лекарственные препараты показывают хорошую динамику в случае, когда оболочка капсулы новообразования ещё полностью не сформировалась. В большинстве случаев лечение гормональными препаратами не приносит желаемых результатов.
- Планирование рождение малыша. Женщинам репродуктивного возраста и желающим забеременеть врачи рекомендуют оперативное вмешательство по удалению образования. Ведь при беременности происходят изменения в работе гормональной системы, а это может спровоцировать ускоренное развитие опухоли или перерасти в саркому.
- Стремительное развитие новообразования. Если образование быстро растёт в размерах, тогда его обязательно следует вырезать. При фиброаденоме больших размеров проводят мастэктомию (хирургическая операция с полным удалением груди). Поэтому вовремя сделанная операция обеспечит сохранение её размера и формы.
- Филлоидная (листовидная) фиброаденома груди. Образованию такой разновидности характерна форма пласта, и такая опухоль часто может перерасти в саркому.
- Непрерывно ноющие боли. При болевом ощущении опухоли рекомендуют хирургическую операцию. Чувство боли может свидетельствовать о перерождении новообразования.
Фиброаденома, хоть и считается доброкачественной опухолью доставляет много неприятностей женщине. Новообразование может стремительно развиваться и переродиться в саркому.
Заключение о необходимости операции по удалению выносит только лечащий врач.
Последствия диагноза
Медики считают крайне редкой, а порой практически невозможной вероятность превращения новообразования фиброаденомы груди в злокачественные эпителиальные ткани. Наряду с этим, специалисты не утаивают факты, что результаты клинических исследований и маммография молочной железы обычно выявляют доброкачественные фиброадены, а при оперативном удалении новообразование оказывалось злокачественной опухолью. Количество случаев диагностирования листовидной фиброаденомы в мягких тканях груди не больше двух процентов всех фиброэпителиальных образований, при этом. уровень перерождения доброкачественных клеток в злокачественные, согласно одним сведениям составляет от трёх до пяти процентов, другие сведения говорят о десяти процентах.
Поэтому женщинам, которым диагностировали листовидную фиброаденому груди, придётся решать проблемы связанные с фиброаденомой и раком груди. При этом, женщины в семье, которых ранее диагностировался рак груди больше подвержены риску столкнуться с онкологией, в сравнении с женщинами, у которых в семейном анамнезе отсутствуют случаи онко груди. Доброкачественные новообразования обычно не увеличиваются у женщин в предклимактерический период и в разгар климакса. Согласно исследованиям британских маммологов, каждый год до десяти процентов фиброаденом груди исчезают самопроизвольно, и как правило, они начинают регрессировать после периода менопаузы.
Последствия удаления
Одним из результатов после иссечения включения фиброаденомы груди остаётся рубец, который спустя несколько лет будет практически незаметный.
Второе, такая операция не означает полное исцеление. Причина возникновения новообразования в груди связана с нарушениями гормонального баланса. Опухоль удалили, в гормональный дисбаланс не исчез. Поэтому сто процентно гарантировать, что после операции опухоль не появиться вновь, никто не может. Повторные доброкачественные фиброэпителиальные новообразования могут. проявиться почти в 15-ти процентах случаях. Повторное проявление самой канцероопасной листовидной (филлоидной) фиброаденомы может наблюдаться у восьми процентов пациенток.
Питание при фиброаденоме молочной железы

При таком недуге нет какой-либо специальной диеты, единственное, это нужно соблюдать правильное питание. Специалисты советуют включать в большем количестве свежих фруктов и овощей, в особенности капусту различных сортов и ламинарии, как приправу — семена кориандра и полезную пряность — мускатный орех, для питья — зелёный чай и свежеприготовленные соки. Желательно исключить из рациона:
- жирную еду, (провоцирует повышенное выделение желчи, которая в свою очередь является источником стероидных гормонов);
- зернобобовые культуры (бобы, горох, фасоль);
- чёрный натуральный кофе;
- категорически запрещено курение и употребление алкогольных напитков.
Профилактика
 Для профилактики данного заболевания женщинам необходимо избегать облучения солнечным светом, отказаться от солярия, не перегревать организм при принятии горячей ванны (только душ), исключить согревающие компрессы на грудь, избегать стрессовые ситуации. Регулярно проводить самостоятельный осмотр грудных желёз. Своевременное обнаружение новообразования в груди способствует раннему диагностированию заболевания. При диагностировании фиброаденомы груди, следует каждые три месяца проходить медосмотр у врача-маммолога, после стабилизации состояния два раза в год.
Для профилактики данного заболевания женщинам необходимо избегать облучения солнечным светом, отказаться от солярия, не перегревать организм при принятии горячей ванны (только душ), исключить согревающие компрессы на грудь, избегать стрессовые ситуации. Регулярно проводить самостоятельный осмотр грудных желёз. Своевременное обнаружение новообразования в груди способствует раннему диагностированию заболевания. При диагностировании фиброаденомы груди, следует каждые три месяца проходить медосмотр у врача-маммолога, после стабилизации состояния два раза в год.
К какому врачу обращаться

- Маммолог
- Онколог-маммолог
- Хирург
Данное заболевание можно обнаружить самостоятельно при ежемесячном ощупывании груди или при прохождении ежегодного профилактического обследования у маммолога, которое обязательно для женщин после 35 лет, а тем более, которые находятся в группе риска. Диагностика фиброаденомы грули не вызывает никаких сложностей.
Для уточнения или подтверждения диагноза могут назначить:
- рентгеновскую маммографию;
- УЗ-маммографию — для молодых девушек и пациенток с небольшой грудью.
infoporn.org.ua