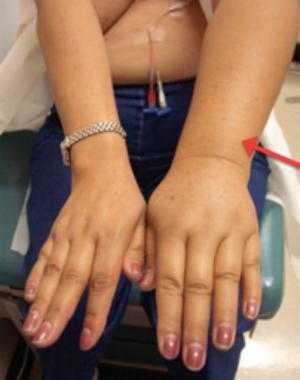
Больно ли делать пункцию молочной железы
Все о пункции молочной железы
Содержание:Пункция (лат.punctio) – это прокол чего-либо с целью взять жидкость (экссудат, гной, прочее) на анализ. Биопсия – медицинский метод прижизненного забора клеток и тканей (биоптата) для дальнейшего исследования (гистология, цитология). Обе методики применяются при патологиях молочных желёз. Пункционная биопсия – способ забора клеток и тканей при помощи игл особого строения. Они бывают трёх видов. Аспирационные – у них очень тонкие стенки, а кончики срезаны под разными углами. Модифицированные аспирационные – они отличаются от обычных. Их кончики также обрезают под разными углами, но затачивают, чтобы можно было брать не только клетки, но и кусочки тканей. Третий вид игл – режущие.
В каких случаях делают пункцию молочной железы?
Исследование показано при уплотнениях, которые определены на УЗИ или маммографе, деформации молочной железы, а также:
- изменении положения соска (втянутость внутрь);
- изменение внешнего вида кожи на груди (гиперемия, шелушение, краснота);
- выделениях из соска, трещинах и язвах на нём и/или на ареоле.
Пункция молочной железы показана для дифференциации обнаруженных новообразований (доброкачественных от злокачественных), постановки точного диагноза и подбора адекватной терапии. В некоторых случаях одновременно с забором тканей проводится лечение кист (отсасывание жидкости).
Противопоказания для пункции молочной железы
Проводить исследование запрещено при беременности и грудном вскармливании, плохой свёртываемости крови (гемофилия), после недавно перенесённой операции на молочных железах, повышении температуры тела, остром воспалительном процессе (инфекция, вирус) или обострении хронических болезней. Ещё одно важное противопоказание – аллергическая реакция на анестезию.
Это нужно знать! Ожидание ребёнка и лактация считаются относительными противопоказаниями. Здесь решение остаётся за лечащим врачом. Если отсрочка уточнения диагноза опасна для жизни, принимается решение о проведении забора патологического материала из груди.
Как делают пункцию молочной железы?
Исследование не требует особой подготовки. Женщине нужно не принимать несколько дней перед и после пункции антикоагулянты (препараты против образования тромбов). По поводу других лекарств нужно переговорить с лечащим врачом.
Пункция проводится без анестезии, особенно если новообразование залегает близко к поверхности кожи. Если уплотнение локализовано в глубоких слоях груди, возможно местное обезболивание.
Пункция молочной железы проводится при помощи обычного шприца (поверхностная) или специального пистолета. Также возможно введение щипцов. Внешне они ничем не отличаются от иглы, однако в руках врача кончики раздваиваются и «откусывают» крохотный кусочек патологической ткани. Обычно его бывает достаточно для гистологического анализа.
Это нужно знать! Обычная пункция молочной железы длится не больше 10 минут. На опорожнение кисты может потребоваться больше времени – всё зависит от её размера и глубины локализации.
Под контролем узи
Любая пункция груди проводится под ультразвуковым контролем. Исключение – новообразования, которые находятся близко к коже и легко прощупываются. Техника проведения требует одновременного присутствия в диагностическом кабинете двух специалистов – онколога и сонолога.
Врач-узист, сканирующий молочную железу датчиком аппарата УЗИ, наблюдает на экране монитора за продвижением иглы и проводит корректировку, если требуется. Онколог делает непосредственно пункцию. Он же отправляет пунктат на гистологию.
Пункция кисты молочной железы
Проводится под местной анестезией. Чем глубже в груди находится киста, тем сложнее до неё добраться. Исследование проводится под контролем УЗИ. При глубоком залегании новообразования используется специальный пистолет и иглы бóльшего диаметра.
Врач действует в следующей последовательности:
- Обрабатывает место прокола на груди антисептиком.
- Вводит иглу и медленно продвигается к новообразованию, следя за своими действиями по монитору.
- Производит забор содержимого кисты.
- Как только шприц будет наполнен, извлекает иглу из груди.
- Если киста опустошена неполностью, врач повторяет свои действия ещё раз.
- Место проникновения иглы снова обрабатывается антисептиком, сверху накладывается пластырь
Когда жидкость полностью удалена, стенки кисты схлопываются, и новообразование в груди перестаёт существовать. Такой способ лечения считается оптимальным за счёт малой инвазивности. Психологическипроцедура намного легче переносится женщинами, чем полноценное хирургическое вмешательство.
Пункция фиброаденомы молочной железы
Это новообразование относится к доброкачественным. Возникает в молочных железах у женщин репродуктивного возраста (до 35 лет). Основа фиброаденомы – железистая ткань. Причина возникновения – осложнение мастопатии. Размер новообразования – 0,2 – 15 мм. Под кожей подвижно, не имеет постоянного места локализации, края ровные.
Считается, что фиброаденома груди никогда не перерождается в рак, но это мнение ошибочно. Опухоли размером более 2 см удаляются хирургическим путём. До этого момента за новообразованием наблюдают. Пункция необходима для уточнения диагноза.
Исследование проводится под контролем УЗИ. С помощью иглы делается забор патологической ткани и отправляется на гистологию.
Пункция узла молочной железы
Ничем не отличается от аналогичного исследования в отношении кисты или фиброаденомы груди. Проводится под контролем УЗИ, если узел залегает глубоко. При локализации близко к поверхности кожи для точного введения иглы достаточно пальпирования. В этом случае применяется тонкоигольная пункция. При заборе материала из глубоких слоёв молочной железы используют толстые иглы.
Анализ и расшифровка результатов пункции молочной железы
Собранный пунктат наносится на стерильные предметные стёкла и отправляется в лабораторию. Здесь под микроскопом он изучается, и врач «выносит вердикт». Примерно в 85% случаев новообразование в молочной железе оказывается доброкачественным.
В расшифровке указывается присутствие или отсутствие атипичных клеток. Терминология следующая:
- Норма – образец тканей чист, атипичные клетки не обнаружены.
- Неполный – проведённый анализ не дало результата. Вероятная причина – недостаточное количество материала для исследования в пунктате.
- Нераковые – в образце обнаружены атипичные клетки, но это не опухоль. Такой результат получают, когда у женщины диагностируется мастопатия или мастит.
- Злокачественные – присутствие атипичных клеток подтверждено.
- Доброкачественные – клетки в образце материала хаотично делятся, но при этом не теряют связи с тканями, из которых они произошли (дифференциация).
Последствия и осложнения после пункции
Правильно проведённое исследование проходит без последствий для пациентки. Редко может образоваться небольшой отёк или гематома груди в месте прокола. Пункция проводится стерильными инструментами, поэтому попадание внутрь молочной железы инфекции маловероятно.
Обратите внимание! Если появилась боль, разрешается принять обезболивающее (не аспирин) и приложить к груди пузырь со льдом.
Отзывы после прохождения пункции молочной железы
Пункция молочной железы – это возможность подтвердить или опровергнуть предварительный диагноз. Для многих женщин она становится спасительным кругом. Когда они узнают результаты гистологии – рак не подтверждён, то готовы проходить такую процедуру каждый раз, как врач заикнётся о её необходимости. И это несмотря на то, что впервые были категорически против.
Вот лишь несколько отзывов о пункции молочной железы:
Тамара, 33 года «Проблем со здоровьем не испытывала, и уж тем более не жаловалась никогда на боли в груди. После первой беременности примерно через год обнаружила в молочной железе, справа, совсем маленькое уплотнение. Пошла к врачу, мне сделали УЗИ и сказали, что будем наблюдать – предположительно мастопатия в начальной стадии. Ещё через год я забеременела. «Шарик» в груди исчез, и я про него забыла. И вот примерно год назад уже в другой груди при самообследовании нащупала странную штуку. Она постоянно меняла место расположения, совсем не болела, при прощупывании казалась чем-то идеально правильной формы. На УЗИ предположили фиброаденому груди и послали на пункцию. Боялась жутко. Но врач попался хороший – всё объяснил, успокоил. Делали под контролем УЗИ. Совершенно не больно. И после пункции тоже никаких болей не было. Мне просто заклеили дырочку от иглы пластырем и отправили домой. На гистологии диагноз подтвердился. Так что не бойтесь, это совсем не больно.»Наталья, 29 лет
«При прощупывании груди обнаружила какое-то уплотнение. Врач сказал, что нужно сделать УЗИ. Но как-то не было времени. Замоталась на работе и про свою «штучку» даже забыла. Вспомнила только тогда, когда при лежании на животе она стала давать о себе знать (было больно). Снова пошла к врачу, потом на УЗИ. Сказали, что киста и надо делать пункцию. Вроде как даже от неё во время процедуры сразу и избавят. Очень не хотелось, чтобы в меня иголкой тыкали, но пришлось. По факту выкачали из груди жидкость и всё. Не больно ни капельки, и на больничный не пришлось идти.»Нина
«У дочери в 23 года снизу груди появился какое-то уплотнение. Не болело, мягкое было. Я её сразу к гинекологу, та её на УЗИ. И сразу диагноз – рак. Правда, сказали, что это неточно. Мол, сделайте пункцию молочной железы. Дочь наотрез отказывалась идти на такое обследование, еле уговорили. Оказалось, что это жировой некроз молочной железы и вроде как на УЗИ он действительно похож на рак. Вот так нам пункция помогла успокоиться.»Исследование новообразований молочных желёз при помощи забора пунктата наиболее информативно и позволяет точно поставить диагноз. Большинство женщин отказываются делать пункцию, мотивируя это тем, что «не надо меня иголками колоть». Однако те, кто прошёл через процедуру, имеют другое мнение. Если кто-то из вас, читатели, делали пункцию молочной железы, поделитесь своими впечатлениями. Были ли у вас какие-то осложнения, боли, насколько оправдался предварительный диагноз?
Page 2
Содержание:МРТ молочных желез или магниторезонансная томография – один из методов диагностики женской груди, который позволяет обнаружить новообразования на ранних стадиях. Считается безопасным, однако из-за дороговизны назначается только в крайних случаях – для подтверждения или опровержения сомнительного диагноза. Разновидность магнито-резонансной томографии – МРТ с контрастом. В кровь через вену вводятся специальные препараты (Омнискан, Гадовист, Магневист, Дотарем). Инъекция делается непосредственно перед процедурой или во время неё.
Что показывает МРТ молочных желез?
Исследование не заменяет, а дополняет УЗИ и маммографию. Оно даёт чёткую картинку тканей женской груди, которую можно изучить на экране монитора или распечатать. Назначается при малой информативности других исследовательских методов. МРТ молочной железы показывает точное местоположение опухоли и её особенности. Это позволяет точно подобрать терапию.
Магниторезонансная томография показывает:
- структуру тканей молочных желез, их плотность;
- млечные протоки и присутствие в них папиллом;
- новообразования, место, где они локализованы, их форму, размер;
- категорию новообразований (добро- или злокачественные);
- лимфоузлы (норма или увеличенные);
- имплантаты и их возможные повреждения.
Когда необходимо делать?
МРТ молочных желез выполняется на 8 – 12 сутки менструального цикла у женщин репродуктивного возраста или в любое время в постменопаузе. Показана в следующих случаях:
- Ранняя диагностика в качестве скрининга у женщин, которые находятся в группе риска по онкозаболеваниям.
- Вспомогательное исследование. Если УЗИ или маммография не дали чёткого результата.
- В течение нескольких лет после мастэктомии. В такой ситуации ультразвук и маммография не дают объективной информации.
- Контроль состояния после химиотерапии.
- Установка имплантатов. Контроль результатов (несколько исследований – сразу после операции, после реабилитации).
Обратите внимание! Скрининг с помощью МРТ молочных желез делают трём категориям женщин: с генетической предрасположенностью, после радиотерапии раковой опухоли, с другими факторами риска развития рака груди.
Специальная подготовка к исследованию не требуется. Однако кое-какие правила всё же придётся соблюсти:
- снять с себя всё металлическое, включая очки и зубные протезы;
- сообщить врачу о фобиях, например, боязни закрытого пространства.
Обратите внимание! Непосредственно перед магниторезонансной томографией пациентка должна переодеться в свободную больничную одежду. Также можно взять с собой смену подобного белья.
МРТ молочных желез длится не больше часа, в некоторых случаях в пределах 30 минут. Женщину укладывают в аппарат. Он представляет собой специальный стол с парой отверстий под молочные железы (пациентка лежит лицом вниз), который находится внутри трубы.
Существует 2 типа аппаратов магниторезонансной томографии – открытые и закрытые. Первые используют в случаях, когда больная страдает клаустрофобией. Качество исследования в открытых аппаратах МРТ значительно ниже в сравнении с закрытыми.
Самое сложное в процедуре – лежать неподвижно и при этом не напрягаться. Особенно важно не двигаться в момент работы магнита. Аппарат сильно шумит, поэтому пациентам выдают наушники или беруши.
Важно! Магниторезонансная томография молочных желез – абсолютно безболезненная процедура. В некоторых случаях в районе груди может ощущаться тепло или лёгкий дискомфорт – это нормальное явление. Так организм реагирует на сильное магнитное поле.
Противопоказания и побочные эффекты
Исследование считается безопасным, однако при беременности назначается только в случае, если без этого не обойтись. Также существуют некоторые ограничения, при которых о целесообразности проведения МРТ молочных желез делает заключение врач:
- почечная недостаточность (потребуется сдача крови для оценки функциональной способности почек);
- присутствие в теле медицинских металлических изделий – титановых протезов, скоб и штифтов, нейростимулятора (обычно не является причиной запрета на проведение МРТ молочных желез).
Важно! Присутствие в теле следующих имплантатов является абсолютным противопоказанием к проведению магниторезонансной томографии груди: кардиостимуляторы, внутрисосудистые стенты, кохлеарный имплантат, клипсы, которые используются при аневризмах головного мозга. Также запрещено проводить исследование в III триместре беременности и пациенткам с ожирением – они просто не поместятся в трубу аппарата.
Побочные явления от МРТ молочных желез фиксируются лишь в 1% случаев и только при использовании контрастного вещества. Обычно они выражаются в подташнивании, несильном головокружении, сонливости и слабости. Если женщина в этот момент кормит ребёнка грудью, то на срок в 2 суток нужно сделать перерыв, а молоко сцеживать, чтобы избежать лактостаза.
Расшифровка результатов
Обычно данные исследования готовы в день обращения. Больной их выдают на руки вместе с кратким заключением. Чтобы узнать точно, что показала магниторезонансная томография молочных желез, нужно обратиться к врачу, который направил на исследование, или к маммологу, или к онкологу. По результатам расшифровки назначается новая или корректируется старая терапия.
МРТ груди с контрастным веществом помогает врачу:
- выявить процессы, зарождающиеся или уже протекающие в молочных железах;
- уточнить размеры лимфатических узлов;
- определить тип новообразования, его размер, местоположение и насколько оно злокачественно.
Отзывы о прохождении МРТ молочной железы
Впечатления всех пациенток от процедуры положительные. Они отмечают профессионализм врачей-радиологов и хорошую психологическую поддержку.
Оксана, Москва
«Пришлось делать МРТ молочных желез – не могли понять, что это за шарик у меня в груди. Пункция несколько раз показывала отрицательный результат, но новообразование никуда не девалось и даже немного увеличивалось в размере. Послали на МРТ молочной железы. Я не очень люблю лежать неподвижно, а тем более, когда вокруг тебя ещё и что-то присутствует. Побеседовали на эту тему с врачом. В итоге дали мне успокоительное. Я улеглась на стол и ухитрилась задремать. После МРТ меня пришлось будить. Никаких ощущений вообще – нисколько не больно. По описаниям некоторых женщин обследование – это какой-то кошмар. На самом деле всё очень комфортно. Не бойтесь сделать МРТ груди, если вам назначают.»
Римма, Уфа
«Когда-то по молодости сделала аборт. Теперь уже в старости расплачиваюсь кистами в груди. Врач подозревал что-то посерьёзней, потому после очередной маммографии послал на МРТ молочных желез. Особого страха не было. Пришла к назначенному времени. Все украшения оставила дома, даже часы. Переоделась в ночную рубашку из х/б ткани. Чтобы сделать МРТ молочных желёз, нужно лечь на живот, при этом грудь свешивается в предназначенные для неё два отверстия. Минут 40 полежала, отдохнула, и всё. К счастью диагноз подтвердился – только кисты.»
Алла, Москва
«Несколько лет моя врач наблюдала за состоянием груди. Новообразование, которое на УЗИ было похоже на фиброаденому, вроде бы не увеличивалось в размерах (0,7 см). Но врач беспокоилась, что может что-то пропустить нехорошее. Поэтому направила меня на МРТ. Всё прошло лучше, чем я ожидала. Радиолог заметил, что я нервничаю и дал успокоительное, после которого я мирно продремала всю процедуру, благо выдали беруши, поэтому я дополнительно ещё и ничего не слышала. По результатам МРТ никакая у меня не фиброаденома, а обычная киста.»
МРТ молочной железы – безопасная и безболезненная процедура. Если врач направляет на неё, нужно её проходить без лишних вопросов. А у вас, читатели, какие впечатления от МРТ груди? Было ли такое, что врач, ознакомившись с анамнезом, отзывал своё направление? И почему это произошло?
lady-galaxy.com
Пункция грудной железы: показания, виды, порядок проведения
Одним из наиболее надежных и достоверных методов исследований новообразований в груди является пункция. Далее будут подробно рассмотрены вопросы, что представляет собой эта процедура, как берут пункцию молочной железы и какие могут быть последствия.
Что такое пункция, кому она показана
Что же такое пункция молочной железы? Это прокол тканей, который позволяет получить доступ к новообразованиям и исследовать их содержимое. Процедура применяется с различными целями:
- диагностика;
- откачивание жидкости из новообразований.
Обычно пунктирование производится после предварительного исследования пациентки (УЗИ, маммография). В таком случае можно говорить о наиболее точной оценке состояния здоровья женщины.
Маммолог может посоветовать сделать пункцию молочной железы в таких случаях:
- обнаружено уплотнение;
- в процессе маммограммы выявлены «нехорошие» участки;
- УЗИ показало наличие подозрительных очагов;
- соски начали шелушиться, на них появились язвочки или корочки, имеются кровянистые выделения;
- отмечается изменение формы ареолы.
Если вам назначили пункцию – не стоит сразу переживать и настраиваться на самое худшее. Более 80% женщин благодаря этой процедуре узнают об отсутствии у них рака.
Насколько опасна пункция
Если проводится пункция молочной железы под контролем УЗИ, все риски случайного травмирования сведены к минимуму. Бóльшую опасность представляет не сама процедура, а отказ пациентки от ее проведения, который приводит к отсутствию подтвержденного диагноза. В таком случае лечение затягивается и возникает риск развития осложнений заболевания.
Однако следует придерживаться определенных правил, так как в некоторых ситуациях пункция противопоказана:
- период беременности и кормления грудью;
- наличие менструации (первые 4–5 дней цикла);
- нарушение свертываемости крови (на фоне болезни или из-за приема лекарств – аспирин, кардиомагнил и пр.);
- наличие аллергии на обезболивающие препараты.
Если пункцию проводит опытный доктор, и учтены все противопоказания, процедура не представляет никакой опасности.
Как осуществляется пункция
В большинстве случаев процедура не требует госпитализации – она проводится в кабинете лечащего врача.
Как происходит подготовка к забору материала
Подготовка к пункции молочной железы начинается за неделю до проведения процедуры. Пациентка должна исключить употребление аспирина и антикоагулянтов (препараты, разжижающие кровь).
Перед осуществлением процедуры место расположения новообразования уточняется при помощи аппарата УЗИ или маммографии. В случае глубокого расположения узелка забор пунктата (материала) производится под постоянным контролем УЗИ.
Особенности проведения процедуры и ее виды
Отдельно следует рассмотреть вопрос, как делают пункцию молочной железы. Данная процедура подразумевает:
- прокол тканей;
- введение иглы непосредственно в новообразование;
- забор материала (жидкость, частицы тканей);
- извлечение материала для его дальнейшего исследования.
Многих женщин интересует, больно ли делать пункцию молочной железы. Если узелок расположен не глубоко, процедура является практически безболезненной, поэтому проводится без наркоза. В более сложных случаях предусматривается использование анестезии.
Современные методы пунктирования
Существует несколько методов забора пунктата. Какой из них применять в конкретном случае – решает доктор.
Тонкоигольная пункция
 Игла для пункции молочной железы под контролем УЗИ и биопсии
Игла для пункции молочной железы под контролем УЗИ и биопсии Данная процедура используется наиболее часто. Она актуальна в тех случаях, когда уплотнение располагается близко к поверхности кожи и легко поддается пальпированию (прощупыванию).
- Женщина садится на кушетку, доктор обеззараживает место прокола и вводит иглу в железистую ткань.
- Материал отсасывается шприцем, игла извлекается.
- Место прокола обрабатывается бактерицидным средством.
Процедура практически безболезненная, поэтому проводится без анестезии. Основными преимуществами такого способа забора материала являются:
- минимальная вероятность осложнений;
- кожа груди и внутренняя железистая структура не повреждаются (не остается ни наружного, ни внутреннего рубца).
Отсутствие рубцов гарантирует более точную трактовку результатов мамограммы при дальнейших обследованиях.
Стереотаксическая пункция
Технология забора материала совпадает с тонкоигольной пункцией, однако производится несколько проколов в разных местах уплотнения. Женщина при этом должна лежать на спине, весь процесс контролируется при помощи аппарата УЗИ или маммографа. Снимки с разных ракурсов позволяют определить наиболее подходящее место прокола с учетом локализации узелка.
Толстоигольная пункция груди
В данном случае применяется толстая игла, которая позволяет доктору проникнуть глубже в ткани и изъять больше материала. Это гарантирует более точные результаты исследования пунктата. Сама игла оборудована специальным режущим устройством для удобства забора тканей.
Советуем ознакомиться с материалом о болезнях молочных желез, причинах возникновения, симптомах и методах обследования. Какие заболевания требуют диагностической пункции вы можете подробнее узнать из этой статьи.Инцизионный метод
Процедура осуществляется с целью иссечения кусочка пораженных тканей, если имеется подозрение о том, что новообразование является злокачественным. Производится под местной анестезией. Этот вид пункции считается мини-операцией. Обычно он используется, если предварительно проведенная биопсия дала сомнительные результаты.
Трепан-биопсия груди
Пункция осуществляется при помощи специального «пистолета-иглы» под контролем аппарата УЗИ. Данный метод применяется, если новообразование располагается довольно глубоко и не поддается пальпации.
Аспирационный метод (откачивание содержимого кисты)
В кисту вводится игла, к которой подсоединяется шприц. Полное откачивание кистозной жидкости провоцирует «склеивание» стенок новообразования. При этом значительно уменьшается болевой синдром.
Результаты пункции молочной железы трактует доктор. Если пункция грудной железы осуществляется без контроля УЗИ, имеется риск изъятия материала из здорового участка тканей. В таком случае результат будет ложноположительным. Поэтому даже если анализ не показал наличие рака, но подозрения остаются довольно высокими, врачи принимают решение удалить новообразование и провести его детальное гистологическое исследование.
Последствия прокола молочной железы
После проведения процедуры могут наблюдаться такие симптомы:
- припухлость, отечность тканей;
- кровоподтеки, гематомы;
- изменение формы груди (если производилось отсасывание содержимого кисты).
Эти признаки обычно проходят через несколько дней. Нередко гематомы вовсе не появляются. Шрам после вмешательства не образуется. Осложнения после пункции молочной железы проявляются в инфицировании тканей, однако они наблюдаются крайне редко.
Бояться пункции груди не стоит. Данная процедура позволяет выявить проблему на ранней стадии и принять адекватные методы для ее устранения.
Без исследования содержимого новообразования практически невозможно установить точный диагноз, поэтому лечение может быть не совсем корректным.
grudinfo.ru
Пункция молочной железы
Пункция молочной железы – это уникальный способ получить самую правдивую информацию о характере и природе новообразования в груди. Как правило, это исследование назначают в комплексе с УЗИ груди и маммографией. Точность полученных результатов полностью зависит от соблюдений правила забора материала и профессионализма лабораторных сотрудников. В некоторых случаях возможно неоднократное прохождение процедуры.
Кому необходимо делать пункцию груди?
Гинеколог или маммолог может выдать направление на прохождение данного исследования в нескольких случаях, а именно:
- прощупывается уплотнение в молочных железах;
- если УЗИ и маммограф обнаруживают подозрительные «темные» очаги;
- воспаление соска, выделяющаяся из него жидкость или изменение формы ареолы.
Как берут пункцию молочной железы?
Существует несколько способов забора биологического материала, но самым распространенным является использование тончайшей и длинной иглы. Ее вводят в место, где располагается новообразование, на которое указывает УЗ аппарат. Многие женщины переживают, что пункция молочной железы – это больно. Спешим развеять все сомнения. Да, процедура не из приятных, но современное оборудование и обезболивающие препараты сводят болевые ощущения к минимуму. Иногда для точности результатов пункции молочной железы нужно использовать более толстую иголку или пистолет для биопсии. В любом случае стоит обсудить с врачом вероятность местной анестезии.
Противопоказания к проведению процедуры
Такой вид исследования абсолютно не приемлем, если женщина находится в положении, кормит ребенка грудью или ее организм отрицательно реагирует на обезболивающие медикаменты.
Пункция кисты молочной железы
Данный вид биопсии актуален, если киста достигает размеров более 2 см и необходим для избавления от новообразования. Шприцом с длинной иглой из кисты откачивается жидкость, которая в последствие будет отправлена на лабораторное исследование. Сама опухоль буквально «склеивается».
Пункция фиброаденомы молочной железы
Биопсия фиброаденомы – единственный способ, который может дать ответ на вопрос, злокачественная или нет опухоль в груди. В ходе исследования производится забор кусочка ткани новообразования через разрез или при помощи иглы. Материал изучается на предмет присутствия пораженных раком клеток.
Чем опасна пункция молочной железы?
Это один из самых популярных вопросов, которые задают женщины в кабинете маммолога. Такой вид исследования абсолютно безвреден, поскольку исключает повреждение крупных кровеносных сосудов или нервных окончаний. Это возможно благодаря параллельному использованию аппарата УЗИ.
Последствия пункции молочной железы
После проведения процедуры несколько суток из места прокола может выделяться сукровица. Это обычное явление, которое не требует дополнительного медикаментозного лечения. Гематому после пункции молочной железы можно уменьшить путем прикладывания холодных компрессов или специальных рассасывающих мазей. В редких случаях, если использовалось нестерильное оборудование, возможно занесение инфекции. Поэтому если после пункции молочной железы женщина отмечает сильные боли, воспаление груди, ее нагрубание и температуру, следует немедленно обратиться к врачу.
Лишь пункция молочных желез дает шанс с уверенностью говорить о природе опухолей груди, подтверждать или опровергать наличие раковых образований и принимать верное решение о последующих лечебных мерах.
Избежать всех возможных осложнений после пункции молочной железы можно, если ответственно отнестись к выбору клиники, которая предоставляет такой вид исследований, и доверить проведение биопсии опытному специалисту в данной области.
Статьи по теме:| Методов обследования груди существует множество, начиная с самостоятельного осмотра. В этой статье мы расскажем еще об одном методе – термографии. Помимо состояния молочных желез, термография может оценить здоровье и другим систем организма мужчин и женщин. | Диффузная фиброзно-кистозная мастопатия Что представляет собой заболевание под таким устрашающим диагнозом, каковы методы его диагностики и лечения, а также как может повлиять изменение рациона питания на развитие диффузной фиброзно-кистозной мастопатии – обо всем этом читайте в нашей статье. |
| Где только не поселяются папилломы, если организм женщины поражен папилломавирусом. Вырост на соске не только становится поводом для появления комплексов, это еще и риск развития опухоли груди. Выход один: удалять, исследовать и укреплять иммунитет. | Камфорное масло при мастопатии В лечении заболевания женской груди хороши далеко не все средства. Прежде чем обращаться к народной медицине, стоит посоветоваться с маммологом, чтобы не навредить груди еще больше. Камфорное масло для лечения мастопатии врачи обычно одобряют. |
womanadvice.ru
Опасно ли делать пункцию молочной железы?
Пункция молочной железы проводится при взятии образцов биопсии при подозрении на онкологию. Эта процедура является одним из немногих методов, что позволяет почти со стопроцентной точностью установить правильный диагноз и определить характер опухоли. Вот почему результаты пункции молочной железы дают возможность врачу выбрать правильную схему лечения.
Что такое биопсия
Если говорить о том, что в буквальном смысле означает ответ на вопрос, «что такое пункция молочной железы», то надо заметить, что само слово «пункция» означает «прокол» и ничего больше. Например, пункция молочной железы проводится у коз и коров с целью увеличения надоев. Это не имеет никакого отношения к людям и лечению, а знание медицинского жаргона это еще не означает правильное его употребление.
В действительности, когда в отношении женщины или мужчины употребляют выражение «пункция молочной железы что это такое за слово», имеют в виду взятие образца для биопсии. Но если слово «пункция» буквально означает «прокол», то биопсия – это наблюдение за живой тканью. Тогда становится понятно, что результатов пункции молочной железы расшифровка без взятия образца для биопсии невозможна.
Что такое биопсия груди? Это процедура, во время которой берется немного ткани из груди пациента, у которого подозревают онкологию, после чего образец исследуется. Как берут образец для биопсии из грудной железы, зависит от типа анализа и картины заболевания. Обычно образец клеток выкачивается через иглу, но может и быть вырезан в ходе хирургической операции.
Расшифровка анализов на ТОРЧ-инфекции170Понятно, что фраза «берут пункцию» неграмотная, которую повторяют как жаргон. Брать пункцию (то есть, «прокол») нельзя, а можно только сделать. Для помощи и направления действий хирурга используется пункция молочной железы под контролем УЗИ или маммографии. Существуют различные варианты, как делают пункцию молочной железы:
- Аспирация тонкой иглой. При этой процедуре тонкая игла используется для взятия клеток из неблагополучной области.
- Пустая игла. Эта более толстая игла используется для взятия маленького цилиндрика тканей из аномальных тканей.
- Биопсия делается с помощью вакуумной аппаратуры.
- Хирургической вырезание части тканей.
После изъятия материала врач изучает образцы пункции груди под микроскопом и оценивает, к какой разновидности заболевания относится опухоль, является она доброкачественной или злокачественной. При постановке диагноза учитывается наличие разрушений ткани, насколько большой является опухоль, есть ли кальцификация (отложение кальция), и насколько это опасно. Такие действия помогут правильно разработать план лечения.
Биопсия груди проводится в кабинете врача, в клинике или в операционной палате. То, где показано проводить эту процедуру, зависит от размера и локализации новообразования, общего здоровья пациента и типа биопсии. Поскольку профессиональные хирурги могут проводить биопсию за короткое время с минимальным риском серьезных осложнений, пациент обычно не нуждается в госпитализации, за исключением случаев, когда из-за состояния здоровья он нуждается в постоянном наблюдении врачей.
Когда обращаться к врачу
Любой пациент, вне зависимости от пола, с подозрительным ростом клеток груди, определенной во время сканирования или по другим симптомам рака груди, должен пройти биопсию. Только это обследование позволит почти достоверно подтвердить или опровергнуть подозрение на онкологию. В 99% всех случаев рак груди возникает у женщин, однако случается, что поражает он и мужчин.
Чтобы вовремя обнаружить патологию, человек должен проходить регулярные обследования вне зависимости от пола при наличии любых уплотнений или других симптомов, могущих быть симптомами рака.
Во врачебном осмотре нуждаются также пациенты, которые обнаружат у себя уплотнение в подмышке или над ключицей, особенно если оно увеличивается в размерах. При этом нужно учитывать, что если у мужчин присутствует генетическое расстройство, называемое Клайнфельтера, при котором увеличиваются груди, также у них увеличивается также шанс возникновения рака груди.
Поводом для посещения врача с подозрением на онкологию груди могут быть такие симптомы:
- Покраснение или раздражение кожи на груди.
- Шелушение кожи в области груди.
- Образование ямок на коже груди.
- Выделения из сосков при отсутствии лактации.
- Втягивание сосков или их вогнутая форма.
- Зуд сосков.
- Изменения в размере или форме груди.
- Боль в груди.
Важно учесть, что эти признаки и симптомы не обязательно означают наличие злокачественного заболевания. Среди наиболее распространенных доброкачественных опухолей – это ситуация, когда увеличена киста. Когда растет это образование, наполненное жидкостями или наполовину твердым веществом, это далеко не всегда говорит о злокачественной опухоли.
Также бывают межканальные папилломы. Так называют небольшие образования, похожие на бородавки, а также уплотнения, сформированные омертвевшей жировой тканью. Наиболее частой причиной их появлений – последствия травмы груди. У молодых женщин часто образуется разновидность нераковых образований, которые называются фиброаденомы. Поэтому обнаружив у себя подозрительное уплотнение, чтобы избавиться от сомнений, идите, сделайте и расшифруйте результаты биопсии.
Особенности диагностики
Врачи различных специальностей вовлечены в оценку состояния пациента, которому предстоит биопсия груди. Самой болезнью занимаются онкологи, которые определяют болезнь, лечат её, следят, не увеличилась ли опухоль в размерах. К примеру, ненормальности в груди могут быть впервые замечены на обследовании у семейного врача, в женской консультации, гинекологом или медсестрой. Нередко уплотнение может обнаружить сама женщина.
Ненормальная структура в груди может быть найдена во время скрининговой процедуры, примером которой является маммография. Небольшие отложения кальция, называемые кальцификациями, часто идентифицируются во время сканирования груди на рак и предраковые состояния. Они могут присутствовать и при доброкачественных структурных перерождениях.
Еще одной категорией врачей являются радиологи, которые расшифровывают результаты рентгена груди, а также результаты других разновидностей сканирования. Радиологи работают совместно с хирургами, выполняя процедуры для получения образцов тканей груди. Патологи – это специалисты в области патологии, которые исследуют под микроскопом клетки и определяют присутствие онкологических болезней в организме.
Во время осмотра врач должен подтвердить присутствие груди с учетом истории болезни, которая уточняется путем расспроса пациента и путем клинического обследования. Оно включает пальпацию (ощупывание) груди и интерпретацию результатов диагностической маммографии, также врачу может понадобиться узнать, что показывает сканирование, к которому относится УЗИ и МРТ.
Ультразвуковое обследование – важная часть диагностики. Во время этой процедуры специальный прибор посылает звуковые волны в область груди, которые отражаются обратно в приемник. При этом получается изображение на экране компьютера с картиной внутренних структур организма. Эта техника позволяет отличить кисту от твердого образования. Врач может дать также направление на лабораторный анализ, когда берется выделение из сосков, которые не являются нормой и не похожи на молоко, чтобы определить присутствие атипичных раковых клеток. И только после подтверждения присутствия подозрительного новообразования, врач дает направление на биопсию.
Что надо знать
Во время нехирургической биопсии пациент может вовсе не нуждаться в анестезии. Также может применяться лишь местное обезболивание, которое только притупляет чувствительность подозрительной области. Иногда пациент нуждается в седативном (успокаивающем) лекарстве или в общей анестезии, во время которой засыпает. Пациенты, которым будет проводиться общая анестезия, должны не принимать пищу в течение 12 часов.
Норма показателя СОЭ у детей187Многих пациентов интересует перед взятием биопсии, когда делать пункцию молочной железы, больно ли это. Кроме небольшой боли от укола при инъекции анестетика, у пациентов обычно не возникает болевых ощущений во время или после процедуры. Но у некоторых пациентов могут возникнуть осложнения после пункции молочной железы. Это легкая болезненность или боль, появление кровоизлияний и небольшие изменения цвета кожи. Эти симптомы можно снять обычными лекарствами, которые продаются в аптеке.
Риск таких осложнений, как инфекции и кровотечения, небольшой при нехирургической биопсии, но немного повышается при хирургических процедурах. Однако нехирургическая биопсия менее надежна, как хирургическая для постановки правильного диагноза и результат временами не определен. Такое бывает, если материал на анализ брали на участке, где не оказалось раковых клеток. Поэтому некоторые пациенты, которым проводилась нехирургическая биопсия, нуждаются после этого в хирургической.
Тем не менее, в общем случае, нехирургическая биопсия вызывает меньше стрессовых состояний, не нарушает форму кожи, не оставляет внутренней рубцовой ткани и не ухудшает результаты будущих маммографических исследований. Кроме того, при этом виде биопсии риск осложнений минимален.
Page 2
Биопсия – это метод диагностики, характеризующийся забором клеток у исследуемого органа, для выявления патологического процесса, а также для получения информации о том, как действует на пациента проводимое лечение. К сожалению, смертность от онкологии в нашей стране растет с каждым годом, и число заболевших также находится на большом уровне, поэтому данное исследование выполняется чаще при подозрении на онкологическое заболевание. Виды биопсии различны и применяются в различных областях медицины. Биопсия что это?
Основные виды
Каждый вид отличается от другого способом выполнения исследования. Основные виды биопсии:
- Эксцизионная – при таком исследовании проводится хирургическое вмешательство. В результате такой диагностики не только исследуется характер поражения, но и появляется возможность удалить новообразование или больной орган.
- Инцизионная – оперативное вмешательство, в результате которого происходит забор пораженных тканей, однако, от такой процедуры нет лечебного эффекта.
- Трепан – биопсия – забор биоматериала, проводимый при помощи специальной иглой – трепан.
- Пункционная – получение образцов производится посредством прокола тонкополой иглой. Биопсия пункция – малоинвазивный метод.
- Стереотаксическая – особенность метода в его значительно небольшом вмешательстве в организм. Чтобы получить доступ к необходимому материалу, его местоположение предварительно рассчитывается на основе ультразвукового исследования.
- Браш- биопсия или щеточная – биоматериал собирается специальной щеткой, находящейся на конце тонкой струны. Для проникновения данного инструмента используется катетер.
- Тонкоигольная аспирационная – также считается одним из малоинвазивных видов, биоптат собирается с использованием специального шприца, который забирает биоматериал в полость.
- Петлевая – необходимые для исследования ткани при таком методе отсекаются инструментом с петлей, термическим или электрическим методом.
- Трансторакатальная – используется для получения биоптата из легких. Проводится с использованием компьютерного томографа через грудную клетку открытым или пункционным способом.
- Жидкостная – используется при анализе жидкостей (крови, лимфе и т.д.) на наличие онкомаркеров.
- Радиоволновая – проводится с применением аппарата Сургитрон.
- Открытая – используется, когда доступ к биоматериалу открыт.
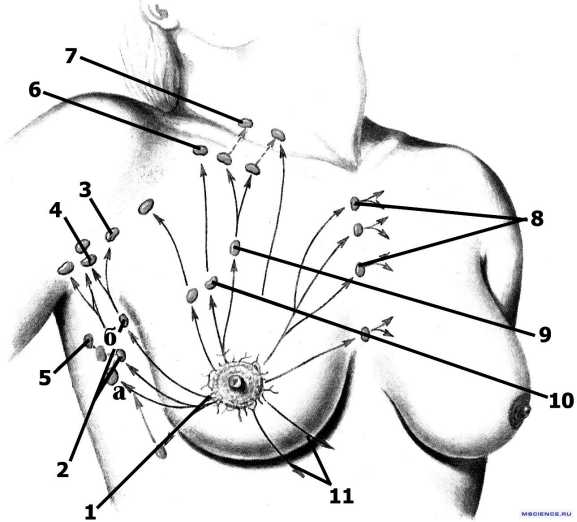
- Прескаленная – забор материала с надключичных лимфатических узлов и жировых тканей на углу яремной и подключичной вены.
Малоинвазивность методов заключается в том, что при проведении нет необходимости делать полостные операции. В тех случаях, когда биоматериал находится в месте недоступном для глаза, и для пальпации необходимо дополнительное оборудование, например, рентген.
Важно знать пациенту
Развитие современной медицины не стоит на месте и одним из важных достижений является то, что забор материала на данный момент можно проводить из любого органа, даже ткани сердца и головного мозга. Что такое биопсия и как она проводится в каждом конкретном случае, подробно расскажет проводящий процедуру специалист.
Зачем делать пункцию лимфоузла?1737Говорить о важности данной процедуры можно очень долго, конечно, пациент сам решает, соглашаться ли на биопсию или нет. Однако необходимо помнить, что если полноценная жизнь и здоровое состояние для пациента важны, он не будет думать о целесообразности проведения процедуры, а согласится на нее сразу же.
Также биопсия подтвердит тот или иной диагноз, и развеет все страхи по поводу состояния здоровья. Так, при наличии ракового заболевания, но отказа пациента от биопсии, возникнут сильные осложнения из-за развития онкологии, а также возможен скорый летальный исход.
Обнаруженная благодаря своевременной биопсии патология будет развиваться под присмотром врача, и это даст возможность найти подходящий курс лечения как можно раньше. Так пациент получит больше шансов на выздоровление.
Кроме того, может подтвердиться информация, что исследуемая ткань доброкачественная, и соответственно, на пациента дополнительно не будут воздействовать агрессивные методы лечения, которые применяются при лечении злокачественных тканей.
Проведение биопсии не займет много времени. Малоинвазивные методы делаются несколько минут, и пациент в этот же день отправляется домой, при оперативном вмешательстве на восстановление организма потребуется больше времени.
Правила подготовки
Особенных подготовительных мероприятий для пациентов проведение биопсии не требуется. Однако, подготовка к биопсии имеет ряд рекомендаций для пациента, которые необходимы, чтобы процедура прошла максимально эффективной. Что необходимо сделать пациенту заранее:
- Любое лечение необходимо прекратить, так как при приеме лекарственных препаратов организм может среагировать непредсказуемо.
- Проведение процедуры необходимо делать натощак, так как пища может ухудшить действие анестезии.
- При проведении биопсии шейки матки, пациентке запрещены половые контакты за несколько суток.
- Отказ от вредных привычек (курение и алкоголь) за несколько суток.
- Запрещено проводить лечение вагинальными свечами или тампонами при биопсии шейки матки.
- При сборе анамнеза врачом необходимо сообщить ему обо всех возможных аллергических реакциях, хронических заболеваниях, и о беременности.
Несмотря на то что некоторые виды малоинвазивны, рекомендуется пригласить с собой сопровождающего, в случае, если будет необходима помощь после процедуры.
Перед биопсией необходимо сдать ряд анализов. Врач назначает пациенту общий анализ крови, исследование на свертываемость крови, анализ на сифилис, гепатит В и С, ВИЧ, на инфекции. При биопсии шейки матки необходимо сдать мазок на флору, на цитологию, кальпоскопию. У мужчин проводят биопсию яичек и перед этим назначается мазок из уретры. Перед диагностикой заболеваний сердца назначается электрокардиограмма. А также важно уточнить группу крови и резус-фактор.
Некоторые анализы являются обязательными для всех видов биопсии, некоторые специфические. Специфические назначают при необходимости исходя из специфик процедуры. Как проводится биопсия?
Проведение анализа
Биопсия проводится по некоторым этапам. Суть биопсии заключается в том, что проводится забор биоптата из патологических мест организма. Забор материала проводится нередко во время операции, таким образом, получается двойной эффект от процедуры, с одной стороны, проводится лечение, а с другой стороны, диагностическая процедура.
Процесс проведения забора биоматериала проводится под контролем специальных медицинских аппаратов. Это могут быть томографы, эндоскоп, узи аппарат и рентген аппарат. При применении таких аппаратов специалисту лучше видно область, из которой необходим забор материала и процедура будет намного упрощена.
Анализ биоматериала проводится двумя способами – гистологическим и цитологическим. В основе гистологического исследования лежит методика, в результате которой проводится всесторонний анализ тканей новообразования. При цитологическом изучаются только клетки. В результате цитологического исследования получаются напольные данные, однако, при некоторых исследованиях их достаточно. В результате гистологического исследования результатом становится точный диагноз.
Цитологическое исследование не менее важно, чем гистологическое, так как в некоторых случаях возможно взять только лишь часть материала, то есть небольшой слой клеток, поэтому его применяют также часто.
После проведения процедуры взятый материал отправляется на изучение в лабораторию. В лаборатории специалисты применяют специальные вещества, которые делают биоптат твердым, путем удаления лишней жидкости. Данная манипуляция обязательная, так как только в твёрдом виде появляется возможность нарезать материал на очень тонкие куски, которые будет легко изучить.
Далее, материал окрашивают специальным веществом, которое даст реакцию на материале, на основе которой специалист сделает, вывод какой тип клеток присутствует в биоптате – злокачественный или доброкачественный. При проведении исследования будет выявлено само заболевание, а также можно выяснить, насколько оно развито и какое лечение необходимо провести, чтобы эффективнее справиться с патологией. Что показывает биопсия?
Результаты биопсии
Проведение процедуры может быть проведено по плану врача, а также в срочном порядке, когда такая диагностика становится необходима в настоящий момент. Последний вид анализа биопсии, как правило, становится необходим во время операции. На лабораторные исследования у специалистов уходит около получаса. Результаты плановой биопсии пациент получает немного позже, расшифровка биопсии может занять до 10 дней.
Разницей между плановой и срочной биопсией может стать точность анализа. На точность анализа влияет квалификация специалиста, который проводит процедуру. Если опыт врача в данной области многообразен, то ему можно довериться. На результате анализа сказывается, как врач берет биоматериал, а также то, в каком количестве он взят. При недостаточном количестве лаборанты не смогут провести нормальный анализ, и он может показать ложноотрицательный результат.
Важно, насколько соблюдена методика проведения анализа материала. При срочной биопсии некоторые этапы приходится пропускать, так как у специалистов имеется недостаток времени, поэтому абсолютно достоверными полученные данные назвать нельзя, однако, в сложившейся ситуации такие данные считаются целесообразными.
Появление выделений после биопсии шейки матки0153Кроме того, применение цитологического или гистологического исследования, должно быть выбрано в соответствии с ситуацией. Цитологическое исследование нельзя считать полностью достоверным, так как оно может указать на наличие онкоклеток, но не дает информации о заболевании. Расширенная биопсия с гистологическим исследованием максимально информативный метод. Сроки оговариваются врачом заранее.
Возможные осложнения
Биопсия считается наиболее информативным, так как биоматериал дает полную картину о заболевании. Нередко многие пациенты страдают от осложнений после проведения процедуры. Если техника проведения биопсии полностью соблюдена и процедура была осуществлена квалифицированным специалистом, то вероятность возникновения негативных последствий очень мала. Однако, могут случиться следующие осложнения:
- Кровотечение в месте отсечения биоматериала. Важно, после забора осуществить перевязку открытой раны, а также обработать ее специальными растворами, которые ускорят заживление и остановят течение крови. Биопсия легких наиболее опасная процедура, которая часто приводит к кровотечению. Серьезных последствий не будет, если специалист будет очень аккуратно проводить все манипуляции. Открытая биопсия характеризуется образованием открытой раны. Биопсия в большинстве случаев приводит к повреждениям разной степени, но профессионализм врача уменьшит такие последствия.
- Инфицирование поврежденной ткани. При неправильно проведенных восстановительных и перевязочных процедурах, поврежденная ткань может инфицироваться. Заражение одного участка может привести к обширному распространению бактерий. Высокая температура после биопсии в таком случае не исключена. Чтобы такой ситуации не случилось, важно, проводить обработку ран асептическими и антисептическими растворами.
Осложнений после биопсии легко избежать. В современных клиниках используется новейшее оборудование, а также жестко соблюдаются правила санитарии, поэтому риск возникновения очень мал. Но и пациент также должен заботиться о своем здоровье и беречь себя после биопсии, а также добросовестно выполнять все рекомендации врачей. Неважно, точечная ли рана на теле или открытая, за ней необходим регулярный уход вплоть до заживания. Таким образом, при раннем обращении больного к врачу и проведении диагностики одним из видов биопсии, у человека появляется шанс на выздоровление.
Page 3
Анализом на сперму (спермограммой) является процесс самой точной диагностической методики, при котором выявляется не только, почему произошло бесплодие, а также причина различных заболеваний в половой сфере. Как правило, специалист (андролог) направляет пациента на прохождение анализа на сперму.
Методика проведения процедуры
Данный вид анализа проверяет различный вид исследований на эякулят, а при помощи спермограммы определяется точная оценка того, какое количество и качество сперматозоидов. Тест на спермограмму: зачастую прохождение такого анализа проводят, когда бесплодие и хотят выяснить точную причину образования. Но, многие специалисты считают, что необходимо проходить данную процедуру перед подготовкой к зачатию. Это один из обязательных анализов для мужчин. Во многих случаях, его проводят, чтобы проверить фертильность при многих мужских болезнях таких, как простата, варикоцелы, гормональное нарушение, травма и инфекционное заболевание. Сдать анализ спермограммы: при лабораторном исследовании врач выявляет такие диагнозы, как:
- нормоспермию (это когда явного отклонения от норм показателя не обнаружено);
- олигозооспермию (когда обнаружено мало сперматозоидов);
- процесс астенозооспермии (при малоподвижном действии веществ);
- процесс тератозооспермии (когда проявляется аномалия веществ);
- процесс азооспермии (отсутствие веществ в эякулятах);
- процесс аспермии (когда отсутствует эякулят или сперматозоиды в нем);
- процесс олигоспермии (когда слишком малые объемы вещества);
- процесс лейкоцитоспермии (при повышенном содержании белого кровяного тельца в эякуляте);
- процесс акиноспермии (неподвижность сперматозоидов);
- процесс некроспермии (когда в эякулятах выявили мертвые вещества);
- процесс криптоспермии (при недостаточных количествах живого активного сперматозоида);
- процесс гемоспермии (когда присутствует кровь в системе).
Заключение спермограммы выявляет специалист. Спермограмма анализ: как правило, перед сдачей анализов на сперму нужно изначально подготовиться за четыре дня до прохождения процедуры. Требуется полный отказ до данной методики от курения и алкогольных напитков. Необходимо избегать перегрева тела, не посещать бани и сауны. А также от горячей ванны отказаться на несколько дней, только душ можно.
Для максимально достоверного результата перед проведением данной процедуры в течение четырех дней рекомендуется не вступать в половой контакт. Если пациент принимал антибиотик, то требуется временно отложить процедуру, а пройти обследование можно будет после 15 дней, как прошло лечение медицинским препаратом.
Норма показателя СОЭ у детей189Оценка показателя
Чтобы оценить эякулят, то есть различные методики для его определения, как правило, определяют при помощи макроскопического исследования. При данном подходе определяется объемность, качество вязкости, кислотности, запаха и цвета в эякулятах. Нормальным объемом является показатель от двух до шести миллилитров. При избыточном количестве эякулятов это не означает высокую плодовитость, а всего лишь, что произошла низкая концентрация у веществ. Здоровые эякуляты являются около десяти минут в процессе обследования густыми и вязкими, а после чего происходит их разжижение из-за воздействия фермента. При помощи микроскопического обследования сперматозоидов используют проведение процедуры при помощи люминесцентного микроскопа.
При проведении микроскопического исследования происходит оценка того, какие количества сперматозоида в пробах, а также определение их формы подвижности положения. Если происходит процесс склеивания, то это означает, что произошел воспалительный процесс. Виды спермограммы: спермограмма тест, расшифровывают анализ и показатель при спермограмме, как правило, в тот день, когда была проведена процедура. А результат анализов на сперму готовится в день, когда сдали вещество на биоматериал или в течение последующего дня. Нормой показателя при анализах на сперму являются такие результаты в виде объема не менее двух миллилитров. Проводится спермограмма в специальной лаборатории.
При недостаточном объеме в эякуляте иногда происходит нехватка андрогена, а также гонадотропного гормона. Это означает, что произошла дисфункция в семенных пузырьках или семявыводящем протоке. При избыточном количестве эякулятов происходит гиперфункция в половой железе, а также возможно происходит развитие воспалительного процесса. У консистенции должна быть основа с вязкостью. Спермограмма тест: процесс разжижения должен быть спустя 20 минут. При этом соотношение вязкости должно доходить до пол сантиметра. Сперму на анализ: при повышенной вязкости, зачастую происходит воспалительный процесс в простате.
Исследуемые вещества должны быть бело-сероватого цвета. Если малое количество веществ в сперме, то цвет становится прозрачно-голубоватым или опалесцирующим. Когда вещества в сперме полностью отсутствуют, то цвет становится прозрачным. Образование розового цвета означает то, что есть кровь в сперме. А при желтом окрасе происходит воспалительный процесс в системе. Анализ на спермограмму, анализа спермограммы, когда проводится, то общим количеством сперматозоида к эякулятах должно быть не менее сорока миллионов. Как правильно сдавать? Специалист заранее все объясняет пациенту, во избежание ошибочного результата анализа.
Отклонения от нормы
Научно доказано, что в среде влагалища множество клеток сперматозоида умирает, так как данная микрофлора на них пагубно влияет. И до того момента, как они приблизятся в область яйцеклетки многие погибнут. В случае, когда частиц сперматозоида в недостатке в организме, то погибают все и процесс оплодотворения не осуществится. В случае, когда маленькое количество подвижных частиц сперматозоида, то это влияет на процесс оплодотворения. Как проводится? При повышенном количестве слабоподвижных веществ, зачастую образован процесс гормонального нарушения, а также патологического процесса в семявыводящем протоке.
При суммарном количестве активноподвижного и малоподвижного количества сперматозоида результат означает факт того, что при высоком проценте малоподвижного количества веществ было долгое воздержание у пациента. Когда обнаружены неподвижные сперматозоиды, то это не является отклонением от нормы. Каждая клетка так, как и сперматозоид обладает своим жизненным циклом. Сдать сперму необходимо, если специалист назначил эту процедуру. Следовательно, половина клеток сперматозоида являются уже старыми или погибшими. Чтобы выяснить точную причину, почему произошла неподвижность, применяют вещества эозина.
Когда сперматозоиды мертвые, то данное вещество разрушает их оболочки и клетки окрашиваются в другую цветовую гамму, как правило, красного цвета. Но, если сперматозоиды не изменили свою цветовую гамму при воздействии данного вещества, но движение не происходит, то это означает, что произошло морфологическое нарушение. Когда отсутствуют слипшиеся сперматозоиды, то есть агглютинация, то это признаки того, что произошло воспаление или нарушена работа в иммунной системе. Выполнения данной процедуры важны и проводится она не только в случае причин образования, а также в профилактических целях. Спермограмма необходимая процедура, в случае когда хватает причин для беспокойства по поводу зачатия.
Как сдавать анализ? Если вещества эритроцитов присутствуют в системе, то это означает, что в кровь они попали. Это значит, что сперма с образованием опухолевого процесса, а также предстательная железа травмирована. Также вполне возможно, что уретра с новообразованиями. Головка содержит генетическую информацию. Если спермия с аномалией головки, то это означает ее неспособность к оплодотворению яйцеклетки. АсАты являются иммуноглобулинами, антиспермальными телами. При их наличии в системе происходит нарушение подвижности вещества сперматозоида, а также они нарушают процесс оплодотворения. Это называется сбоем в системе.
Проведение обследования
Спермограммой является лабораторная методика обследования в эякуляте, при которой оценивают оплодотворяющую особенность в мужской сперме. При помощи спермограммы выявляется, способен ли мужчина к процессу оплодотворения, а также это важная методика диагностирования урологического заболевания. При исследовании оценивается концентрация, форма, а также движение сперматозоида. При помощи данной методики определяется количественный, качественный и морфологический параметр в сперме. Специалист проводит тщательное обследование в лаборатории под микроскопом. Для проведения процедуры есть определенные показания. Обычно назначают при бесплодном браке, когда выявлен мужской фактор.
При бесплодии у мужчины, если процесс образовался при простатите, когда был образован варикоцел, инфекционная травма, а также гормональные нарушения. Также при подготовке к другим исследованиям для планирования беременности. Материалы для процедуры получают при мастурбационном методе. Собирают эякуляты в условиях клиники, при помощи специального одноразового контейнера, который изготовлен из пластикового нетоксичного материала. Когда пациент наполняет контейнер, то запрещается касание внутренних поверхностей в крышке. Вещество для процедуры должно обладать стерильностью.
Когда получили сперму, то ее незамедлительно отправляют на лабораторное обследование, а результаты процедуры специалист изучает, и делает определенный вывод. Как сдать? Помимо сперматозоида, в якулятах есть специализированная округлая клетка. Их бывает несколько, они являются лейкоцитами и незрелыми клетками в спермагенезе. Это означает, что клетками при преобразовании которых образуется зрелый сперматозоид. Нормой концентрации лейкоцита, как правило, не более одного миллиона на миллилитр. Срок получения результата 2 дня.
Причины повышения С-реактивного белка279Специалисты считают, что при большой концентрации иммунной клетки происходит воспалительный процесс в придаточной половой железе такой, как: простата или семенная вазикула.
Если при обследовании не проводят специальное окрашивание, то клетку лейкоцита от незрелой клетки в спермогенезе тяжело выявить. Следовательно, рекомендуется окрашивание для выявления точной картины. Спермаглютинацией, то есть склеиванием спрематозоидов являются сигналы того, что произошло грозное иммунное нарушение, на которое зачастую не реагируют. Во многих случаях, предполагают, что это из-за агглютинации.
Название процесса агглютинация означает, что сперматозоиды не могут нормально передвигаться и достигать яйцеклетку. Сам процесс склеивания может затронуть лишь небольшие части сперматорзоидов и не будет препятствовать передвижениям многих, но образование процесса агглютинации означает, то что присутствуют антиспермальные антитела, которые зачастую приводят к бесплодию. Сданный анализ помогает выявить в случае образования отклонения от нормы, а также новообразования.
1diagnos.ru