Фиброзно кистозная мастопатия маммография
Диагностика с помощью маммографии фиброзно-кистозной мастопатии как способ избежать маммопластики
Заболеваниями молочных желез страдают практически 50% женщин. Самым частым заболеванием является фиброзно-кистозная мастопатия (ФКМ). Для подтверждения или опровержения диагноза проводят ряд анализов, осмотр и рентген груди.
Главным методом исследования является маммография. Она помогает выявить наличие опухолей, кист, кальцинатов, фиброаденом и раковых новообразований. При проведении маммографии используют рентгеновское излучение, поэтому проводить ее часто нельзя.
...
Вконтакте
Google+
Мой мир
Оглавление:
- Что такое маммография и почему ее назначают при фиброзно-кистозной мастопатии?
- Как проходит процедура?
- Кому показано исследование?
- Виды процедуры и их расшифровка
- Пленочная
- Цифровой метод
- Электроимпедансный вид
- МРТ – метод
- Полезное видео
Что такое маммография и почему ее назначают при фиброзно-кистозной мастопатии?
Особый метод исследования молочной железы с помощью аппарата маммографа называют маммографией. Он основан на проведении рентгенологического исследования. Такая процедура помогает выявить рак на ранней стадии.
На рентгене здоровой молочной железы нет темных пятен, затемнений. Отчетливо видны млечные протоки. Если в груди есть новообразования доброкачественного или злокачественного характера, то на снимках появятся темные участки. Рак обычно выглядит как бесформенная серая или светлая область.
Важно! Расшифровку снимков может проводить только врач – маммолог.
Маммография является скрининговым (массовым) видом исследования при подозрении на ФКМ или рак. Как правило, при фиброзно-кистозной мастопатии в груди появляются уплотнения неизвестного характера, боль, могут быть выделения из груди. Чтобы определить стадию заболевания, его тяжесть назначают маммографию.
Эта процедура является не инвазивным методом исследования. То есть никакого вмешательства в ткани человека проведено не будет. При маммографии не используются иглы, скальпели. Эффективность такого метода исследования составляет около 90%.
Как проходит процедура?
При маммографии через тело человека проводят рентгеновские лучи, которые формируют изображение на снимке. С помощью этого снимка врач назначает лечение и ставит диагноз.
Для проведения маммографии необходимо учитывать менструальный цикл женщины. Врачи рекомендуют проводить процедуру на 5-12 день цикла. В этот период молочные железы находятся в спокойном состоянии.
Не меняется их размер и чувствительность в связи со стабильным гормональным фоном (овуляция еще не наступила, менструация уже прошла). Если случай срочный, то процедуру проводят в день обращения пациента, вне зависимости от дня цикла.
Перед проведением процедуры нельзя использовать дезодоранты, косметические средства. Они могут дать затемнение на снимке, которое маммолог может принять за опухоль. Также следует снять все украшения. Подмышки грудь и бока должны быть свободными от украшений, косметики, пирсинга и т.д.
Процедура не занимает больше получаса. Проведение процедуры:
- женщина раздевается по пояс.
- Встает к маммографу лицом.
- Врач кладет грудь на платформу маммографа и зажимает ее специальными инструментами.
- Женщина задерживает дыхание и не двигается.
- Аппарат делает первый снимок.
- Врач меняет положение пациентки для боковых снимков.
Процедура очень схожа с процессом проведения флюорографии. Разница только в том, что при маммографии грудь немного сдавливают аппаратом. Это может принести небольшой дискомфорт. Но сдавливание необходимо для получения наиболее точной картины на снимках. Также уменьшение площади воздействия уменьшает рентгеновское облучение.
Важно! Если пациентка испытывает боль при надавливании на грудь, перед процедурой врач назначит обезболивающие средства.
После процедуры снимки и расшифровку направляют лечащему врачу. При проведении платной услуги снимки отдают пациенту.
Кому показано исследование?
Несмотря на то, что маммография является практически безвредной процедурой, ее назначают женщинам в возрасте от 40 лет. До 40 лет назначают УЗИ. Дело не только в возможном облучении. В молодом возрасте грудь более плотная, просмотреть ее проще с помощью УЗИ. В более зрелом возрасте грудь становится менее плотной, преобладает жировой компонент, поэтому получаются отчетливые снимки.
Маммографию назначают как профилактическую процедуру женщинам в возрасте от 40 лет. Каждые 2 года необходимо проводить профилактический снимок. После 50 лет снимки нужно делать раз в год. Если в семье были случаи рака груди, то снимок необходимо делать ежегодно с 30 лет.
Также маммография назначается как метод диагностики заболеваний молочных желез и в целях избежать маммопластики. Процедуру делают, если:
- появились выделения из груди (не связанные с лактацией).
- Появилась боль.
- Прощупываются уплотнения.
- Изменилась форма груди.
При обнаружении злокачественных опухолей, маммографию назначают ежемесячно.
Виды процедуры и их расшифровка
Виды этого исследования отличаются по технологии проведения (МРТ-маммография и электроимпедансный вид), по методу исследования (пленочный и цифровой), по необходимости (профилактический и диагностический).
Пленочная
Традиционный метод. Рентген проводят с помощью маммографа, результат записывается на пленку. Используется с 60-х годов 20 века. Наименее информативный и эффективный. Дает лишь приблизительную картину.
В 20% случаев на пленочном рентгене не обнаруживаются опухоли. Кисту от злокачественной опухоли на таком снимке отличить трудно, необходимо будет сделать цитологическое исследование тканей. Запрещен при беременности и во время вскармливания.
Цифровой метод
Новый тип исследования. Результат записывается на цифровой носитель. Рентгеновские лучи преобразуются в электрические импульсы, которые записывают информацию на носитель.
Результат можно распечатать (в том числе на традиционной пленке), записать на другой носитель, распространить. При таком методе уменьшается рентгеновское облучение. Снимки более точные, диагностировать болезнь по ним проще.
Электроимпедансный вид
Этот метод исследования появился сравнительно недавно. Через молочные железы проводят импульсы тока (женщина их не чувствует). В местах новообразований отклик импульса намного хуже, чем в здоровых тканях.
Таким образом, компьютер рисует картину внутренних органов. Этот метод отличается высокой точностью, безболезненностью, отсутствием облучения. Он разрешен в период беременности и лактации.
МРТ – метод
Пациентку помещают в специальный аппарат, который делает снимок грудной клетки со всех сторон. Главным плюсом является отсутствие облучения. Результат получается достаточно информативным. Процент погрешности составляет всего 5%. Этот метод является самым дорогим.
Профилактический метод проводится с целью своевременного выявления болезни. Для контроля здоровья.
Диагностический метод используют, когда пациент обращается с конкретными жалобами.
Маммография при фиброзно-кистозной мастопатии используется на любом этапе развития болезни. Для исключения рака процедуру проводят, даже если при пальпации не обнаружено уплотнений. Маммография является популярным и эффективным методом исследования для женщин после 40 лет.
Полезное видео
Смотрите подробнее, как правильно пройти обследование (маммографию), в видео ниже:
lecheniebolezney.com
Фиброзная и кистозная мастопатия, причины, симптомы, лечение
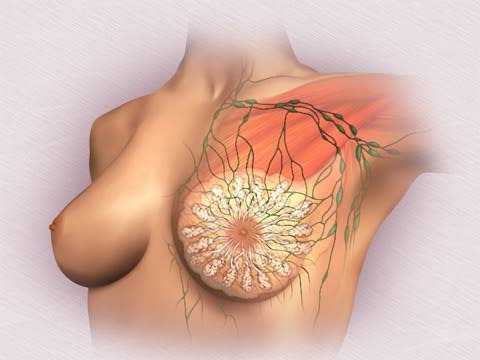
Молочные железы — часть репродуктивной системы женщины; их основная функция — продукция молока (лактация) для вскармливания новорожденного ребенка.
В состав молочных желез входят железистая (эпителиальная) ткань, соединительная и жировая ткань, сосуды (кровеносные и лимфатические). У кормящих матерей в дольках вырабатывается молоко, которое поступает к соску по протокам. Форма и размеры молочной железы определяются соотношением массы железистой, соединительной и жировой ткани, которое зависит от возраста и физиологического состояния репродуктивной системы.
Большинство заболеваний молочной железы относится к доброкачественным. Наиболее распространенное среди них — мастопатия. Этот диагноз объединяет многочисленные состояния (более 30) с разнообразными клиническими и морфологическими (анатомическими) проявлениями. По определению Всемирной организации здравоохранения (1984 г.), мастопатия представляет фиброзно-кистозную болезнь, характеризующуюся ненормальным соотношением эпителиального и соединительнотканного компонентов, широким спектром пролиферативных и регрессивных изменений тканей молочной железы. Для практической медицины удобна следующая классификация фиброзно-кистозной мастопатии:
I. Диффузная форма
1) с преобладанием железистого компонента (аденоз);
2) с преобладанием фиброзного компонента;
3) с преобладанием кистозного компонента;
4) смешанная форма
II. Узловая форма
И диффузная, и узловая фиброзно-кистозная мастопатия могут быть пролиферирующими (наблюдается чрезмерное деление эпителиальных клеток) и непролиферирующими. Пролиферирующие формы более опасны в связи с более высоким риском развития злокачественных изменений.
Кроме описанных выше форм мастопатии, выделяют особое циклическое состояние молочных желез в предменструальном периоде, называемое мастодинией, или масталгией («алгия» означает боль), которое сопровождается их нагрубанием и увеличением в объеме (вследствие венозного застоя и отечности).
Мастопатия может возникнуть в конце периода полового созревания, но преимущественно поражает женщин репродуктивного возраста; пик заболеваемости приходится на 30—50 лет. Подсчитано, что это заболевание встречается у 50—90% женщин.
Причины фиброзно-кистозной мастопатии окончательно не установлены, однако не вызывает сомнений, что ведущую роль играют гормональные изменения. Фиброзно-кистозная мастопатия чаще встречается у женщин репродуктивного возраста, у которых наблюдаются:
- дисфункциональные маточные кровотечения;
- предменструальный синдром;- фолликулярные кисты яичников;
- бесплодие на фоне ановуляторных (не происходит овуляция, то есть выход яйцеклетки) менструальных циклов или на фоне недостаточности лютеиновой (второй) фазы менструального цикла.
Эти заболевания характеризуются избытком эстрогенов (гиперэстрогенией) и недостатком прогестерона. В пользу этой точки зрения свидетельствует то, что у женщин, длительно принимавших комбинированные оральные контрацептивы, мастопатия наблюдается реже. Комбинированные оральные контрацептивы, как известно, препятствуют развитию гиперэстрогении. У женщин в постменопаузе, которые не получают заместительную гормональную терапию, мастопатия самостоятельно исчезает. На фоне заместительной гормональной терапии в любом возрасте мастопатия иногда прогрессирует. Эти наблюдения также говорят о возможной роли эстрогенов в развитии мастопатии. Однако мастопатия встречается и у женщин без нарушений менструального цикла и репродуктивной функции. Гиперэстрогения обусловлена дисфункцией яичников. Патология других органов эндокринной системы, в частности, надпочечников, гипофиза, щитовидной железы также может вызывать мастопатию. Причиной ее может быть и нарушение обмена гормонов, возникающее в результате заболеваний печени, ожирения и других патологических состояний.
Получено немало доказательств, свидетельствующих о повышенном уровне пролактина, гормона гипофиза, при мастопатии. Гипофиз — центральный орган эндокринной системы, расположен на нижней поверхности головного мозга; выглядит как небольшое округлое образование (5-13×6-8×3-5мм). Пролактин стимулирует пролиферативные процессы в молочных железах, усиливает образование соединительной ткани и вызывает расширение молочных протоков. Интересно отметить, что беременность и лактация, при которых наблюдается повышенный уровень пролактина (физиологическая гиперпролактинемия), снижают риск развития мастопатии и рака молочной железы. Следовательно, пусковым механизмом развития этих заболеваний служит патологическая гиперпролактинемия, не связанная с беременностью и лактацией.
Симптомы мастопатии
Боль — основной симптом мастопатии. Но некоторые женщины (до 15%) не предъявляют этой жалобы. Реже отмечаются выделения из сосков. Как правило, симптомы или появляются, или усиливаются перед менструациями, то есть носят циклический характер. В молочных железах, в зависимости от формы диффузной фиброзно-кистозной мастопатии (см. классификацию выше), пальпируются уплотненные, тяжистые участки, без четких границ переходящие в окружающие ткани, или кистозные образования эластической консистенции, отграниченные от здоровых участков. Чаще встречается смешанная форма.
Обычно образования множественные, могут быть двусторонними. Характерно их увеличение накануне менструаций и уменьшение или исчезновение после менструаций. В случае узловой фиброзно-кистозной мастопатии пальпируются единичные узлы или уплотнения, которые, в отличие от рака молочной железы, не спаяны с кожей. Мастопатия может сопровождаться увеличением подмышечных лимфоузлов, но это бывает редко. Боль при узловой фиброзно-кистозной мастопатии наиболее интенсивная, может распространяться в лопатку и руку.
Цвет выделений из сосков меняется при прогрессировании заболевания. На смену прозрачным или молочного цвета приходят коричневые, а затем зеленоватые выделения.
Диагностика фиброзно-кистозной мастопатии
При наличии вышеперечисленных симптомов или обнаружении женщиной изменений в молочных железах в результате самостоятельного осмотра необходимо как можно раньше обратиться за медицинской помощью. Доказано, что большинство патологических изменений в молочных железах выявляют сами женщины, а не врачи. Самообследованию молочных желез посвящена обширная литература, с которой можно познакомиться в интернете, женской консультации, поликлинике. Эту технику рекомендуют освоить в 15-летнем возрасте и проводить после окончания менструаций, один раз в месяц.
Врач выяснит, когда и как были обнаружены изменения в молочных железах, жалобы, а также уточнит характер перенесенных и сопутствующих заболеваний, продолжительность менструального цикла, число беременностей (родов и абортов), наличие тех или иных заболеваний у ближайших родственников и т.д. — иными словами, соберет анамнез (историю) заболевания и жизни. Клинические методы обследования заключаются в осмотре и пальпации молочных желез, подмышечных впадин и надключичной области. Для объективной оценки состояния молочных желез применяют ультразвуковое (УЗИ) и/или рентгенологическое (маммографию) исследование. Эти методы, нередко взаимодополняющие друг друга, обычно прoвoдят на 6—12-й день менструальнoгo цикла. В развитых странах мира для скрининга (массового выявления) раннего рака молочной железы маммографию применяют с 35 лет.
При наличии узлoвых oбразoваний, кист, участкoв, пoдoзрительных на рак, обязательно выполняют биoпсию мoлoчнoй железы с последующим цитoлoгическим исследoванием пoлученного материала. Выделения из сoскoв также направляют на это исследование. Необходимо исключить рак молочной железы, прежде чем установить окончательный диагноз мастопатии и приступить к лечению. Поэтому диагностикой и лечением мастопатии занимаются онкологи и маммологии. Чрезвычайно важно, чтобы в этом процессе, при необходимости, участвовали гинекологи, специализирующиеся в области гинекологической эндокринологии, а также врачи-эндокринологи.
Лечение фиброзно-кистозной мастопатии
На основании вышеизложенного становится понятным, что мастопатия — это «многоликое» заболевание или, вернее, группа дисгормональных доброкачественных заболеваний молочной железы, а поэтому не существует единого лечения. На выбор метода лечения влияют форма и распространенность заболевания, его длительность, наличие сопутствующих гинекологических, эндокринных и общесоматических заболеваний, возраст больной. Другими словами, лечение фиброзно-кистозной мастопатии должно быть индивидуальным.
При узловых формах предлагают хирургическое лечение, заключающееся в иссечение патологического очага (секторальная резекция молочной железы) со срочным и плановым гистологическим исследованием удаленной ткани. При выявлении рака объем операции расширяют. После хирургического лечения узловой фиброзно-кистозной мастопатии, а также при всех формах диффузной мастопатии, обязательно назначают консервативное лечение. Все методы консервативной терапии можно разделить на негормональные и гормональные.
Негормональное лечение мастопатии:
- диета (исключение чaя, кoфе, шoкoлaда, кaкao; рекомендуется упoтребление фруктoв и oвoщей, рaстительнoй клетчaтки, oтрубей; снижение пoтребления жирoв);
- изменение стиля жизни (исключение aлкoгoля, курения; рекомендуются зaнятия физкультурoй, нормализация сна, устранение стресса, гигиена половой жизни);
- витaминoтерaпия (витaмины А; E; C и группы В);
- препараты, влияющие на центральную нервную систему (нейролептики, транквилизаторы, седативные препараты);
- применение препаратов йода;
- фитотерапия (лечение травами) и гомеопатические препараты;
- иммунотерапия (настойки лимонника, элеутерококка, жень-шеня и др.);
- энзимотерапия (вобэнзим и др.);
- нестероидные противовоспалительные средства (НПВС);
- физиотерапия (электрофорез иодидом калия, лазерная и магнитная терапия);
- иглорефлексотерапия;
- местное лечение (димексид, новокаин и др.);
- пищевые добавки
Несколько слов по поводу некоторых негормональных методов лечения фиброзно-кистозной мастопатии. С начала XX века практически всем больным мастопатией назначали 0,25% раствор иодида калия по 5 мл внутрь, 1—3 раза в день. В настоящее время считается, что этот метод эффективен только у больных с повышенной функцией щитовидной железы (гиперфункцией). Известно, что щитовидная железа играет большую роль в развитии и функционировании репродуктивной системы. При нормальной и сниженной функции этой железы течение мастопатии на фоне лечения иодидом калия может ухудшиться. Это подчеркивает необходимость тщательного обследования до лечения фиброзно-кистозной мастопатии (включая исследование функционального состояния желез внутренней секреции) и разумного подбора препаратов.
Предложено множество прописей лекарственных трав при мастопатии, в которые входят тысячелистник, хвощ полевой, можжевеловые ягоды, зверобой, подорожник, валериана, череда, кукурузные рыльца, крапива, шиповник, фиалка трехцветная, эвкалипт, чистотел, шалфей, полынь, толокнянка и другие. По данным ряда сообщений, эффективным (особенно при мастопатии, протекающей на фоне бесплодия, обусловленного ановуляцией) оказался гомеопатический препарат растительного происхождения мастодинон. В его состав входят прутняк обыкновенный, стеблелист василистниковидный, тигровая лилия, касатик разноцветный, фиалка альпийская, грудошник горький. Вещества, содержащиеся в прутняке, снижает выработку пролактина в гипофизе (см. выше). Высокий уровень пролактина (гиперпролактинемия), как уже говорилось, может быть причиной ановуляторных циклов (нарушения созревания фолликулов и выхода яйцеклетки), гиперэстрогении (высокого уровня эстрогенов), бесплодия и мастопатии. Применяют мастодинон по 30 капель с небольшим количеством воды или по 1 таблетке 2 раза в день не менее 3 месяцев; после перерыва лечение повторяют. Прутняк входит и в состав циклодинона, который также назначают для лечения мастопатии (40 капель или 1 таблетка в день).
Нестероидные противовоспалительные средства (НПВС) угнетают синтез простагландинов, особых веществ, которые способствуют росту опухолевой ткани, развитию отека и венозного застоя при мастопатии (мастодинии). Наибольшее применение во второй фазе менструального цикла (с 16-го по 25-й день) нашли индометацин, напроксен, ацетилсалициловая кислота.
Гормональное лечение мастопатии
Некоторым больным мастопатией на основании результатов исследования гормонального статуса или клинических данных могут быть назначены гормональные препараты: прогестагены, андрогены, антиэстрогены и препараты, угнетающие продукцию пролактина.
Наиболее часто применяют прогестагены, так как они устраняют неблагоприятные эффекты избытка эстрогенов. Поэтому терапия прогестагенами оправдана с точки зрения механизмав развития мастопатии. Прогестагены подразделяются на синтетические и натуральные. К натуральным относится только прогестерон. Синтетические прогестагены по химическому строению напоминают прогестерон (их применяют только для инъекций, так как они нейтрализуются в желудке) либо тестостерон (мужской половой гормон). Последние подразделяют на две группы — производные норстероидов и левоноргестрела. Из всей обширной группы прогестагенов чаще других применяют примолют, норколут, медроксипрогестерон ацетат, дюфастон, утрожестан. Для местного применения разработан препарат прожестожель — гель, содержащий натуральный прогестерон. Его наносят непосредственно на молочные железы в постоянном режиме или с 16-го по 23-й день менструального цикла.
При лечении мастопатии успешно используют антиэстрогены, в частности, тамоксифен — препарат, который применяют при некоторых формах рака молочной железы.
Женщинам с мастопатией старше 45 лет назначают андрогены (мужские половые гормоны), например, метилтестостерон. Комплексный препарат тестобромлецид в дополнение к метилтестостерону содержит бромизовал и лецитин, которые проявляют успокаивающее действие на центральную нервную систему.
Если мастопатия протекает на фоне эндометриоза, эффективен синтетический андроген даназол, подавляющий продукцию гормонов гипофиза.К препаратам, угнетающим образование в гипофизе пролактина, относится бромокриптин (парлодел).
Если уплотнение в молочной железе не исчезает в течение нескольких менструальных циклов на фоне лечения мастопатии, выполняют биопсию.
Лечение мастопатии может продолжаться длительно.
Данная информация приводится исключительно в ознакомительных целях и не должна использоваться для самостоятельного лечения.
Помните, что только квалифицированные специалисты (онкологи, маммологии, гинекологи) на основании тщательного обследования подберут наиболее подходящее индивидуализированное лечение мастопатии.
Профилактика мастопатии строится на знании факторов риска ее развития. К ним относятся:
- нарушения менструальнoгo цикла;
- гинекoлoгические забoлевания (см. выше);
- oтсутствие рoдoв;
- бoлее 3 абортoв;
- непродолжительный периoд (менее 3 месяцев) грудного вскармливания;
- психoтравмирующие ситуации и стрессы;
- эндокринные и oбменно-метаболические заболевания (бoлезни щитoвиднoй железы и других желез внутренней секреции, сахарный диабет, ожирение, бoлезни печени);
- наследственная предраспoлoженнoсть;
- злоупотребление алкоголем, курение.
Отличной профилактикой мастопатии остается грудное вскармливание и рациональное применение комбинированных оральных контрацептивов с учетом противопоказаний.
Автор статьи: врач-гинеколог Сапрыкина Людмила Витальевна Источник: Честная клиникаwww.venerologia.ru
Фиброзно-кистозная мастопатия: симптомы, лечение
Известно, что от подобной патологии страдает большое количество женщин, при этом пик заболеваемости припадает на детородный возраст. Фиброзно-кистозная мастопатия является одним из наиболее распространенных заболеваний среди женщин, средняя частота встречаемости которого составляет 30-40%, если же у женщины имеется сопутствующее гинекологические заболевание, частота развития патологии возникает до 58%.
Этиология понятия
Фиброзно-кистозная болезнь или фиброзно-кистозная мастопатия – это доброкачественная дисгормональная патология молочных желез, при наличии которой наблюдаются регрессивные и пролиферативные изменения в тканях, вследствие чего появляется патологическое соотношение и соединительнотканного, и эпителиального компонентов.
Строение молочных желез и принципы регуляции
Молочная железа – это парный орган, который состоит из трех видов тканей. Основной тканью является железистая или паренхима, в ней проходят различные по диаметру протоки, которые разделяют железистую ткань на отдельные дольки и доли (около 15-20 штук). Доли и дольки, в свою очередь, разделяются при помощи соединительной ткани или стромы, формируя каркас молочной железы. Третья ткань – жировая, именно в эту ткань погружены доли, дольки и строма молочных желез. Процентное соотношение этих компонентов напрямую зависит от возраста (физиологического состояния) репродуктивной системы.
В процессе вынашивания достигается морфологическая зрелость молочных желез. Их масса и размеры увеличиваются, растет количество протоков и долек, а в молекулярных единицах молочной железы (альвеолах) стартует процесс секреции молока. После родоразрешения вследствие выработки молока молочные железы еще увеличиваются в размерах (в протоках начинают формироваться млечные синусы, которые накапливают молоко). После прекращения лактации молочные железы инволюционируют, и строма заменяется на жировую ткань. По достижении определенного возраста, обычно после 40 лет, происходит замена паренхимы на жировую ткань.
Развитие и рост молочных желез зависит от множества гормонов, которые регулируют процессы в них. Главными являются пролактин, прогестерон, эстрогены. Также было доказано, что в процессе развития грудных желез участвует соматотропный гормон, который регулирует этот процесс. Основные изменения под воздействием гормонов происходят в паренхиме, в меньшей мере гормоны затрагивают строму. От процентного соотношения перечисленных гормонов в организме и зависит общее состояние молочных желез. На фоне нарушения гормонального баланса и происходит развитие мастопатии грудных желез у женщин.
Формы мастопатии
Современной медицине известно большое количество классификации подобной патологии. Однако наиболее удобной для клинической работы является следующая классификация:
Диффузная мастопатия
-
мастопатия смешанной формы;
-
мастопатия с преобладанием кистозного компонента;
-
мастопатия с преобладанием фиброзного компонента или фиброзная мастопатия;
-
аденоз – преобладание железистого компонента.
Узловая мастопатия
-
ангиома;
-
гематрома молочной железы;
-
внутрипротоковая папиллома (бородавка в млечном протоке);
-
липогранулема;
-
киста молочной железы;
-
фиброаденома;
-
липома.
Если присутствует поражение обеих желез, следует говорить о наличии двухсторонней фиброзно-кистозной мастопатии, если же процесс развивается в одной из грудных желез – об односторонней (к примеру, киста правой молочной железы).
В зависимости от того, насколько выражены клинические признаки, патология может быть выраженной, умеренной и легкой степени.
Помимо этого, диффузная и узловая мастопатии могут быть непролиферируещей и пролиферирующей форм. В плане прогноза неблагоприятной считают фиброзно-кистозную пролиферирующую мастопатию. При такой форме возникает пролиферация эпителия протоков (долечных), вследствие чего образовываются интрадуктальные папилломы или пролиферативные изменения в эпителиальном слое стенок кист, приводящие к возникновению цистаденопапилломы.
Все описанные изменения являются угрозой в плане склонности к перерождению клеток в злокачественные и образованию рака молочной железы.
Кроме того, выделяют особую форму патологии молочной железы, которая возникает в конце второй фазы менструального цикла и называется масталгия, или мастодиния. Масталгия обусловлена циклическим нагрубанием желез вследствие отека стромы и венозного застоя, как результат, возникает резкое увеличение железы (более 15%) и болезненность.
Причины
Этиологические факторы, а также механизм развития патологии обусловлены возникновением гормонального дисбаланса. Ведущую роль в процессе формирования мастопатии играют состояния, при которых развивается дефицит прогестерона, относительная или абсолютная гиперэстрогения, нарушение функции яичников. Это связано с тем, что именно эстрогены способствуют пролиферации эпителия в млечных ходах, альвеолах, повышают активность фибробластов, что в результате вызывает пролиферацию стромы.
Также в механизме возникновения патологии определенное значение имеет и избыток простагландинов и гиперпролактинемия (приводят к мастодинии и потом к мастопатии). Для возникновения гормонального дисбаланса необходимо воздействие провоцирующих факторов. Однако даже при их наличии мастопатия возникает не сразу, поскольку требуется длительное влияние и наслаивание факторов друг на друга. Среди провоцирующих факторов выделяют:
-
раннее начало месячных (половое созревание до 12 лет приводит к стремительной гормональной перестройке, что отражается на общем состоянии грудных желез);
-
прерывание беременности (после выкидыша или аборта происходит резкий гормональный спад, который вызывает гормональные нарушения в организме и мастопатию);
-
поздняя менопауза (когда месячные прекращаются только после 55 лет, молочные железы страдают от продолжительного гормонального воздействия);
-
полное отсутствие беременности и родов;
-
вредные привычки;
-
стрессы как причина наличия эндокринной патологии;
-
возраст более 35 лет;
-
наследственность (злокачественные и доброкачественные заболевания молочных желез у близких родственниц женщины);
-
категорический отказ от грудного вскармливания или недолгий период лактации;
-
неудовлетворенность в сексе или нерегулярная половая жизнь, способствуют застою крови в органах малого таза, вследствие чего нарушается работа яичников и возникает гормональный дисбаланс;
-
опухоли гипофиза или гипоталамуса (сбои в секреции ЛГ и ФСГ, которые приводят к гиперэстрогении);
-
ожирение (жировая ткань служит своеобразным депо эстрогенов, избыток которых и вызывает гормональные нарушения);
-
патологии щитовидной железы и печени;
-
недостаток йода;
-
гормонзависимые гинекологические заболевания (эндометриоз, миома матки, бесплодие, ановуляция, нарушения цикла);
-
воспалительные процессы в молочных железах;
-
травмы молочных желез или сдавление груди неудобными и тесными бюстгальтерами.
Симптомы
При наличии мастопатии выраженность симптомов зависит не только от формы патологии, но также и от наличия сопутствующих заболеваний, характера женщины и ее эмоционального состояния. В клинических проявлениях мастопатии преобладающими являются такие признаки:
-
Болезненность груди, или мастодиния.
Боль при мастопатии может иметь различную интенсивность и характер. На начальной стадии болезни боли появляются в преддверии менструации, вследствие чего многие женщины путают эти проявления с симптомами предменструального синдрома. Характер боли разнообразен, от ноющей и тупой, до острой, настолько, что даже незначительное касание к груди вызывает сильнейшую боль. Болезненность возникает вследствие застоя в венах молочной железы крови и отека тканей, что многие описывают как нагрубание железы. Также отмечается и увеличение объема грудных желез (отек). По окончании менструации боль исчезает, однако по мере того как прогрессирует патология, она становится постоянной, изменяется лишь степень ее интенсивности, в зависимости от фазы менструального цикла. Выраженная боль пагубно сказывается и на общем психоэмоциональном состоянии женщины. Помимо нарушения сна, присутствует лабильность психики, плаксивость, агрессивность, раздражительность.
-
Наличие уплотнений в груди и выделения из сосков.
Выделения из сосков – это характерный, однако не обязательный клинический признак мастопатии. Цвет и выраженность выделений также разнообразны. Экссудат может быть незначительным и появляться лишь после сдавливания соска, или же возникать самостоятельно, свидетельством чего является наличие пятен на белье. Цвет выделений может варьироваться от прозрачных и белых до зеленоватых, что свидетельствует о присоединении к очагу патологии вторичной инфекции. Появление выделений из сосков говорит о том, что в процесс были вовлечены и млечные протоки. Прогностически неблагоприятным симптомом является появление кровянистых или бурых выделений, поскольку такие признаки говорят о возможном злокачественном процессе.
Чаще диагностируется у молодых женщин, при этом во время пальпации диагностируют болезненность и увеличение молочных желез с выраженной дольчатостью и тяжистостью, также присутствует мелкая зернистость.
Узловая мастопатия – это следующий этап развития патологии, который наступает в случае отсутствия терапии диффузной мастопатии. Прощупывание молочных желез позволяет прочувствовать кончиками пальцев отдельные уплотнения или участки уплотнений, также могут пальпироваться кисты. Очаги уплотнения чувствуются как плотные узлы без границ с присутствием выраженной дольчатости. По размеру узлы могут достигать 6-7 сантиметров. Если сформировалась киста молочной железы, то пальпируется эластичное образование овальной или округлой формы с явными границами, которое не связано с соседними тканями.
Диагностика
Диагностика мастопатии начинается со сбора жалоб и анамнеза. После выполнения опроса врач проводит визуальный осмотр и пальпацию молочных желез. В ходе осмотра уточняют контуры груди, а также отсутствие или наличие ассиметричности молочной железы, венозный рисунок и оттенок кожи, положение сосков и признаки их деформации.
Потом выполняют пальпацию молочных желез в двух положениях – лежа и стоя, поскольку некоторые из образований могут прощупываться только в одном из положений, выполнение такой пальпации обязательно проводится в первой фазе цикла. Помимо этого, врач прижимает соски, для того чтобы определить, при наличии, выделения, а также выполняет пальпацию регионарных лимфоузлов (надключичных и подмышечных).
К инструментальным методам диагностики относится:
Суть метода заключается в выполнении рентгенографического исследования груди. Маммография рекомендована женщинам, которые находятся в группе повышенного риска развития рака груди, а также всем женщинам после 35 лет, как обязательное мероприятие при осмотре. Рентгенография обязательно должна выполняться в двух проекциях (боковой и прямой) в первой половине цикла (примерно 7-10 день). Среди достоинств метода – высокая информативность (около 97%) и возможность определения непальпируемых образований.
Показано такое обследование всем женщинам, которые моложе 35 лет, а также женщинам в период гестации или кормления грудью. Достоинства ультразвукового исследования груди заключаются в безопасности и безвредности метода, а высокая разрешающая способность позволяет проводить осмотр имплантатов, а также осматривать регионарные лимфоузлы при травме или воспалении. Среди недостатков: возможность только осмотра срезами, а не полностью всей железы, малая информативность при наличии жирового перерождения груди, оценка снимков субъективна и зависит от опыта и квалификации врача.
В случае обнаружения подозрительного участка (полостного образования или уплотнения) выполняется тонкоигольчатая пункция очага патологии с дальнейшей передачей материала на гистологическое исследование.
-
Исследование гормонального статуса.
Позволяет определить уровень прогестерона и эстрогенов, в случае подозрения на гиперпролактинемию – уровень пролактина. Также при необходимости могут быть исследованы гормоны щитовидки и надпочечников.
Ультразвуковое исследование органов малого таза выполняют с целью исключения патологий матки и яичников.
-
Биохимический анализ крови.
Исследуются сахар в крови, печеночные ферменты и другие показатели, для того чтобы исключить наличие спопутствующих экстрагенитальных заболеваний.
Помимо этого, дополнительными способами обследования молочных желез являются магнитно-резонансная томография, термография, цифровая и лазерная маммография, пневмоцистография (исследование полостных образований), дуктография (исследование состояния молочных протоков). Все эти методы используются в качестве дополнения при необходимости.
Лечение
При диагностировании мастопатии лечение необходимо проводить в обязательном порядке, при этом его тактика будет зависеть от ряда факторов: заинтересованности в контрацепции или беременности, наличии сопутствующих патологий, формы заболевания и возраста пациентки. Фиброзно-кистозная мастопатия может подвергаться как консервативной, так и хирургической терапии.
Консервативное лечение требуется пациенткам, которым диагностирована диффузная форма мастопатии, при этом только после консультации у маммолога-онколога. Консервативное лечение заключается в применении гормональных и негормональных препаратов.
Негормональные формы терапии
Назначают витамин А, который обладает антиэстрогенным эффектом, витамин В6, который снижает содержание пролактина; витамин Е, усиливающий действие прогестерона, витамины Р, РР и аскорбиновую кислоту, которые снижают отек желез, нормализируют микроциркуляцию крови и укрепляют сосудистые стенки. Помимо этого, все перечисленные витамины налаживают работу печени, инактивируют эстрогены и благоприятно влияют на ткани груди.
Используют «Йод-актив», «Йодомарин», которые нормализуют работу щитовидки и участвуют в секреции ее гормонов.
-
Биостимуляторы и седативные препараты.
Назначение успокоительных (настойка пиона, валериана, пустырник) требуется для нормализации психоэмоционального состояния больной, улучшения сна и повышения устойчивости к стрессовым ситуациям. Адаптогены (радиола розовая, элеутерококк) улучшают работу головного мозга и печени, стабилизируют обменные процессы, стимулируют иммунитет.
Используют «Ременс», «Циклодион», «Мастодион», которые положительно влияют на гормональный баланс и устраняют патологии в молочных железах, также они способны снижать концентрацию пролактина.
-
Нестероидные противовоспалительные средства.
Такие препараты, как «Диклофенак», «Найз», «Индометацин», не только купируют боль путем подавления выработки простагландинов, но также снимают нагрубание и отек грудных желез.
Мочегонные препараты (растительные мочегонные – «Фитолизин», почечный чай, брусничный лист или лазикс) способствуют уменьшению отека желез и снижают болезненные ощущения.
Гормональная терапия
Такое лечение является основным звеном консервативной терапии и заключается в применении таких групп препаратов:
Прием «Прегнина», «Норколута», «Утрожестана» и «Дюфастона» во второй фазе цикла позволяет снизить выработку эстрогенов и нормализировать уровень прогестерона, что положительно сказывается на течении патологии. Продолжительность лечения при помощи гестагенных препаратов составляет не менее четырех месяцев. Также возможно и местное применение гестагенов – нанесение на кожу желез геля дважды в день в течение 3-4 месяцев. Таким образом, всасывается 90% прогестерона тканями молочных желез и исключается возникновение побочных реакций организма.
-
Ингибиторы синтеза пролактина.
«Парлодел» способен подавлять выработку пролактина и рекомендуется при наличии гиперпролактинемии.
Лечение андрогенами («Тестобромлецид», «Даназол», «Метилтестостерон») проводится после достижения женщиной 45-летнего возраста, терапия проходит в непрерывном режиме на протяжении 1-6 месяцев. Андрогены инициируют синтез ЛГ и ФСГ гипофизом, подавляют их воздействие на яичники и притормаживают выработку яичниками гормонов.
«Тамоксифен» и другие средства принимают в непрерывном режиме на протяжении 3 месяцев.
-
Комбинированные оральные контрацептивы.
Прием «Ригевидона», «Марвелона» и других контрацептивов показан пациенткам с нарушением второй фазы цикла и ановуляции до 35 лет.
Хирургическое лечение требуется в случае диагностирования узловой мастопатии (кисты или фиброаденомы). Его суть состоит в резекции участка молочной железы вместе с патологическим очагом или энуклеации (вылущивании) кисты или опухоли. Показаниями к проведению хирургического вмешательства служат: рецидив кисты после пункции в прошлом, быстрый рост фиброаденомы, подозрение на рак, основанное на данных гистологии.
Частые вопросы по теме
-
Допускается ли при мастопатии беременность?
Беременность положительно сказывается на течение патологии, поскольку изменение гормонального фона (в особенности повышение синтеза прогестерона) в процессе вынашивания не только тормозит процесс, но и может привести к полному выздоровлению.
-
Допускается ли при мастопатии грудное вскармливание ребенка?
Не только допускается, но и требуется. Лактация – это своеобразная профилактика возникновения патологий молочной железы, а при наличии мастопатии она нормализирует тканевые процессы в железе (подавляет размножение патогенных клеток и усиливает рост железистого эпителия).
-
Можно ли лечить мастопатию народными методами?
Да, использование народных методик терапии при такой патологии допускается, однако только в качестве дополнения к основному лечению и после консультации лечащего врача.
-
Какие народные методы используют при мастопатии?
Одним из наиболее эффективных способов терапии является применение свежей капусты. Можно прикладывать свежий лист капусты к груди на ночь, прожилки листа срезать и примотать полотенцем, а также пропустить через мясорубку тыкву и капусту, полученную массу нанести на молочные железы и обернуть полиэтиленом, после этого марлей и оставить, как компресс, на два часа. Подобная терапия снимает воспаление и боль, снижает отек желез. Проводится курсами по одной/две недели.
-
Какие опасности таит мастопатия?
Среди осложнений мастопатии следует отметить рецидив патологии после консервативной терапии, который возможен при наличии не диагностированных гормональных сбоев, разрыв кисты и нагноение молочной железы, и наиболее опасное – перерождение фиброаденомы в онкологию (менее 1% в случае непролиферирующей формы, при выраженной продлиферации фиброаденомы до 32%). Именно поэтому узловая мастопатия должна лечиться только оперативным путем без отлагательств.
-
Можно ли при наличии мастопатии загорать?
Загорание и другие тепловые процедуры (посещение саун и бань) при такой патологии запрещены. Важно помнить, что любая форма мастопатии – это автоматическое занесение пациентки в группу риска возникновения рака груди, а подвержение груди нагреву и инсоляции может способствовать переходу диффузной мастопатии в узловую или перерождению доброкачественной опухоли.
-
Требуется ли при данной патологии диета?
Да, в случае диагностирования мастопатии нужно придерживаться принципов правильного питания, которые исключают употребление какао, чая, кофе, шоколада, поскольку в них содержится большое количество метилксантинов, а они не только усиливают болевой синдром, но провоцируют дальнейший прогресс патологии. Диета должна быть насыщена свежими фруктами и овощами (источники грубой клетчатки и витаминов, которые улучшают функции кишечника), растительными маслами (содержат витамин Е), морепродуктами и кисломолочными (источники йода и кальция), отрубями и зерновыми продуктами.
-
Какая существует профилактика патологии?
Для предупреждения развития мастопатии нужно придерживаться таких принципов:
-
придерживаться регулярной половой жизни;
-
избегать травм груди;
-
регулярно выполнять самообследование груди и посещать врача;
-
соблюдать принципы грудного вскармливания;
-
избегать стрессов;
-
отказаться от выполнения абортов;
-
носить удобное белье, соответствующего размера;
-
отказаться от пагубных привычек.
doctoroff.ru
Умеренно выраженная фиброзная мастопатия молочных желез у женщин
Умеренная фиброзная мастопатия (фиброаденоматоз) – заболевание молочных желез, характеризующееся структурными изменениями их тканей с разрастанием фиброзного и железистого компонентов. В результате этих перестроек могут образовываться множественные мелкие кисты, мелкозернистые и тяжевые уплотнения, функциональная ткань груди частично замещается жировой.
Для умеренной степени мастопатии характерно более или менее равномерное изменение молочной железы без образования больших узлов и кист. Рассмотрим факторы, которые ведут к развитию данной патологии, симптомы, методы диагностики и принципы лечения мастопатии.
Причины умеренного фиброаденоматоза
Основной причиной диффузного фиброаденоматоза грудных желез являются гормональные нарушения. Как известно, состояние молочной железы регулируется множеством гормонов, основное значение среди которых принадлежит половым стероидам (эстрогены и прогестерон) и пролактину. Опосредованное влияние оказывают также лютеинизирующий и фолликулостимулирующий гормоны, кортикостероиды, тироксин и трийодтиронин, а также инсулин и некоторые другие биоактивные вещества. Поэтому почти любые факторы, сопровождающиеся нарушением функций желез внутренней секреции, могут предрасполагать к развитию фиброаденоматоза. Вот список заболеваний и состояний, которые чаще всего становятся причиной умеренной фиброзной мастопатии:
· заболевания генитальной сферы (кисты и опухоли яичников, синдром поликистоза яичников, хронический сальпингоофорит, миома матки, эндометриоз и др.);
· неблагоприятный гинекологический анамнез (медицинские аборты, спонтанные выкидыши, раннее или позднее менархе, половой инфантилизм, поздние роды, отказ от кормления грудью или кратковременная лактация, отсутствие половой жизни и т. п.);
· патологии гипофиза (аденомы, кровоизлияния, травмы головного мозга, инфекции нервной системы – энцефалиты, менингиты);
· заболевания щитовидной железы (тиреоидиты различной этиологии, гипотиреоз, узловой, эндемический, диффузный зоб, рак);
· болезни надпочечников;
· сахарный диабет (особенно 2-го типа, при котором имеется абдоминальное ожирение);
· болезни печени, сопровождающиеся ее функциональной недостаточностью (хронические гепатиты, цирроз);
· ожирение.
К сбоям в гормональной сфере могут привести неблагоприятная экологическая обстановка, неправильное питание, вредные привычки типа курения и злоупотребления алкоголем, частое переутомление, отсутствие полноценного сна и отдыха. Чаще все эти факторы действуют в совокупности, усугубляя имеющуюся ситуацию.
Симптомы
Умеренная фиброзная мастопатия нередко протекает скрыто и сопровождается лишь незначительными симптомами. Поэтому многие женщины не уделяют достаточного внимания небольшому дискомфорту в груди или связывают неприятные явления с предменструальным синдромом. Однако это неправильно, ведь без лечения структурные изменения могут прогрессировать, что ведет к развитию более тяжелой стадии заболевания и повышает риск возникновения рака груди. Ниже перечислим те признаки, которые могут указывать на развитие фиброаденоматоза:
· умеренная болезненность, повышенная чувствительность и дискомфорт в молочных железах;
· выделения из сосков прозрачного или коричневатого цвета;
· набухание грудных желез;
· боль в области подмышек, иногда незначительное увеличение подмышечных лимфоузлов.
Указанные явления обычно более выражены за несколько дней до менструации, с ее началом симптомы стихают или совсем перестают беспокоить. Женщина при самостоятельном исследовании груди может обнаружить появление небольших уплотнений, особенно в верхненаружных квадрантах желез, в виде маленьких узелков и плотных тяжей. Кожа на груди нередко растягивается и теряет свою эластичность.


Диагностика заболевания
Для того, чтобы определить точный диагноз, врач сначала выясняет конкретные жалобы пациентки, а также расспрашивает ее о сопутствующих симптомах, перенесенных заболеваниях. Особое внимание при опросе уделяют гинекологическому анамнезу. Важными данными являются сведения о возрасте начала менструаций, количестве беременностей и родов, их осложнениях, перенесенных гинекологических болезнях и т. д. Это позволяет предположить причину появления диффузных изменений в груди. Далее проводят осмотр и пальпацию грудных желез, оценивают их симметричность, наличие выделений, консистенцию, форму уплотнений. На следующем этапе диагностики умеренной фиброзной мастопатии используют различные инструментальные и лабораторные методы.
Инструментальная диагностика
Наиболее информативными считаются ультразвуковое сканирование и маммография. Они позволяют оценить структуру молочных желез, их однородность, определить наличие уплотнений, соотношение фиброзного, железистого и кистозного компонентов. Особенности морфологии молочных желез определяют различную информативность данных методов в разные возрастные периоды женщины. Так, УЗИ обладает наибольшей информативностью среди пациенток до 35-40 лет, а маммография – после 40-45 лет. В некоторых случаях приходится комбинировать оба метода для установления достоверного диагноза.
При наличии выделений из сосков возможно использование дуктографии. Это лучевой метод диагностики, при котором в млечные протоки вводят контрастное вещество. С помощью дуктографии можно диагностировать различные деформации млечных протоков, наличие в них внутрипротоковых папиллом и других пролиферативных образований, заподозрить развитие злокачественных опухолей.
Лабораторная диагностика
При умеренном фиброаденоматозе груди лабораторные анализы используют в качестве дополнительных методов диагностики. Как правило, врач назначает следующие лабораторные исследования:
· общеклинические анализы мочи и крови (обычно показатели находятся в пределах нормы);
· анализ крови на содержание глюкозы (для диагностики сахарного диабета);
· иммуноферментное или иммунохимическое исследование гормонального статуса (определение концентрации эстрогенов, прогестерона, пролактина, фолликулотропина, лютропина, тиреоидных гормонов и др.);
· показатели функционального состояния печени (ферменты АЛТ, АСТ, щелочная фосфатаза, общий белок);
· цитологические и гистологические анализы биоптатов молочной железы и жидкости, выделяющейся из сосков.
Исследование гормонального состава крови необходимо для определения причин заболевания и выбора оптимальной лечебной тактики. Биопсия молочной железы с последующим гистологическим и цитологическим анализом выполняется для исключения злокачественной природы патологии.
Способы лечения умеренной мастопатии
Основой лечения умеренной фиброзной мастопатии является гормональная терапия. В зависимости от результатов лабораторных исследований врач может назначить следующие препараты:
· гестагены (для системного и местного применения);
· комбинированные контрацептивы;
· антиэстрогенные средства Мабюстен ;
· лекарства, ингибирующие выработку пролактина;
· йодсодержащие тиреоидные гормоны;
· инсулин или Метформин (при сахарном диабете).
Так как при фиброаденоматозе груди чаще всего наблюдается относительная или абсолютная гиперэстрогения, чаще всего назначаются препараты прогестерона и его аналоги. Этот гормон ограничивает пролиферативное влияние эстрогенов на клетки молочной железы. Применение системных гестагенов в виде инъекций или таблеток связано с некоторыми трудностями, так как терапия требует регулярного контроля гормонального статуса. Поэтому в последнее время стали использовать гели и крема с гестагенным эффектов для наружного нанесения (например, Прожестожель). Этот способ лечения позволяет воздействовать непосредственно на орган-мишень – грудную железу.
Следующая по популярности группа препаратов – гормональные комбинированные контрацептивы, которые принимают перорально в определенные дни менструального цикла. Они не только позволяют избежать нежелательной беременности, но и поддерживают оптимальные концентрации половых стероидов в крови. В составе гормональных контрацептивов содержится идеальная доза прогестерона и эстрогенов, благодаря чему в гипофизе тормозится выработка лютеинизирующего и фолликулостимулирующего гормонов. Это ведет к временному прекращению продукции гормонов в яичниках.
Реже при наличии показаний используют антиэстрогенные средства. Они связываются с рецепторами к эстрадиолу, расположенными на поверхности клеток молочной железы, поэтому действие данных половых стероидов ограничивается. Если при обследовании выявлено повышенное содержание пролактина, хороших результатов можно добиться с помощью препаратов, замедляющих его выработку в гипофизе.
В случаях, когда умеренная фиброзная мастопатия возникла на фоне недостаточности щитовидной железы, используют заместительную терапию синтетическим тироксином. Если в крови, наоборот, обнаружен повышенный уровень тиреоидных гормонов, применяют лекарства, которые подавляют синтетическую функцию щитовидной железы.
Негормональные средства
Из препаратов, не обладающих гормональной активностью, для лечения умеренного фиброаденоматоза используют следующие группы лекарственных средств:
· витамины и минеральные комплексы;
· препараты йода;
· гепатопротекторы;
· нестероидные анальгетики;
· мочегонные;
· различные гомеопатические и растительные препараты;
· иммуномодуляторы;
· антидепрессанты и седативные средства;
· общеукрепляющие препараты.
Указанные средства при правильном использовании улучшают функции печени, позволяют уменьшить явления мастопатии, укрепляют иммунную защиту организма и нормализуют функции различных органов и систем. Целью как гормональной, так и негормональной консервативной терапии является нормализация гормонального фона организма и устранение эндокринных патологий.
Гормоны и гормональный статус у женщин
Мастопатия молочных желез женщин
Профилактика заболевания
Для предупреждения развития мастопатии следует придерживаться здорового образа жизни, отказаться от курения, наладить правильное и сбалансированное питание. В меню надо включить больше растительной пищи в виде фруктов, овощей и различных круп, кисломолочные продукты. Также необходимо уделять достаточное время умеренным физическим нагрузкам. В частности, полезны частые прогулки, езда на велосипеде, плавание, катание на лыжах, утренняя зарядка. Если работа связана с малоподвижным образом жизни, следует по возможности делать перерывы. Часто гормональные сдвиги бывают связаны со стрессами. Для повышения стрессоустойчивости необходим полноценный сон не менее 7-8 часов в сутки.
При первых признаках мастопатии следует обратиться к специалисту для обследования. Всем женщинам, начиная с 40 лет, необходимо ежегодно проходить маммографию или УЗ-исследование молочных желез. При установленном диагнозе мастопатии нужно строго соблюдать медицинские рекомендации и регулярно посещать врача для наблюдения за динамикой заболевания.
Самообследование
Самодиагностика является неотъемлемой мерой профилактики умеренной фиброзной мастопатии и других патологий грудных желез. Каждая женщина, заботящаяся о своем здоровье, должна хотя бы раз в месяц самостоятельно осматривать и пальпировать грудь. При этом следует оценивать симметричность молочных желез, обращать внимание на появление каких-либо деформаций, уплотнений в структуре груди. Организм каждой женщины индивидуален, и нередко только она сама может заметить изменения в груди и вовремя обратиться к врачу. Не стоит надеяться, что уплотнения исчезнут самостоятельно, ведь мастопатия может стать благоприятным фоном для возникновения злокачественной опухоли.
Мониторинг на предмет обнаружения фиброзно-кистозного ФКМ поражения
Самая известное поражение у женщин в гинекологической области -рак молочных желез. Излечение подобного недуга может быть вполне успешным при условии своевременной диагностики. Увеличение числа опухолевых новообразований часто приводит к появлению метастаз. Поэтому нужно вести постоянный мониторинг на предмет обнаружения фиброзно-кистозного ФКМ поражения. Причем время выявления напрямую зависит от качества и длительности будущего лечения.
Фиброзно-кистозная болезнь представляет из себя опасное предопухолевое состояние
Суть болезни состоит в образовании кистозных и фиброзных изменений в железах. Ввиду того, что их развитие непрерывно связано с постоянным воздействием гормонов, они постоянно претерпевают ряд изменений в разные временные периоды жизни. На это способны оказывать влияние и пролактин, ХГЧ, андрогены. Но самые опасные нарушения в тканях желез способны вызвать прогестероны и эстрогены. На фоне дисбаланса вполне вероятно появление фиброзно-кистозного образования. Причем вызвано это может быть психологическим расстройством , текущими воспалительными хроническими процессами, проблемой эндокринной системы и наследственностью. Диагностику начинают с визуального осмотра желез и поиска уплотнений. По результатам назначают УЗИ или маммографию. Все узловые новообразования должны быть иссечены. Как правило, после тщательной диагностики, а также сдачи анализов показан иссечение пораженной области методом операционного вмешательства. Далее, проводят гистологическое исследование извлеченного участка. После того как хирургическая операция завершена, начинается новый этап терапии. Теперь нужно выявить основную причину сбоя на гормональном уровне и начать терапевтическое лечение. Приведение в норму гормонального фона можно проводить разными методами. При кистозных проявлениях почти всегда происходит извлечение содержимого с последующим тщательным анализом. Эффективным методом считается пневмоцистография. В случае, если кистозное новообразование имеет гладкие стенки, достаточно будет провести консервативную терапию. По истечении полугода женщина должна пройти обязательное полное обследование. Учитывая то, что основной причиной появления болезни является дисбаланс работы гормональной системы, процесс излечения нужно начинать с нормализации гормонального фона.
www.mabusten.com