Эндометриоз крестцово маточных связок
Эндометриоз
- Определение
- Причины
- Симптомы
- Классификация
- Диагностика
- Профилактика
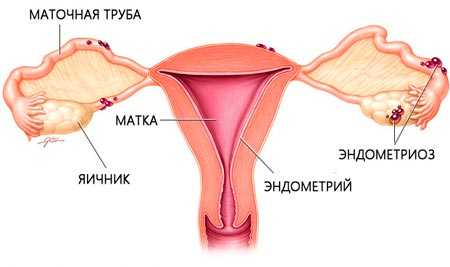
Эндометриоз - это доброкачественное заболевание, характеризующееся присутствием гормонально зависимой ткани эндометрия (желез и стромы) вне полости матки и миометрия. Эктопическая ткань эндометрия может локализоваться в любых местах тела, но наиболее частыми местами эндометриоидных имплантов являются яичники и брюшина. Эндометриоз яичника с кистозным накоплением эндометриоидной жидкости получил название эндометриомы яичника (ретенционные образования). Наиболее частой локализацией эндометриоза являются глубокие углубления таза яичниковые ямки, крестцово-маточные связки, широкие связки матки, маточно-прямокишечная (дуглас, задний cul-de-sac) и пузырно-маточное (передний cul-de-sac) углубление, задняя поверхность матки и маточные трубы. Дефекты брюшины как проявление эндометриоза нередко наблюдаются латерально от крестцово-маточных связок. Эндометриоз может распространяться на перитонеальные поверхности смежных органов мочевого пузыря, мочеточников, прямой кишки, аппендикса, сигмовидной кишки и т.п.. Редкими локализациями является эндометриоз кожи (места разрезов), слизистой оболочки носа, мочевого пузыря, почек, легких и мозга. Частота эндометриоза колеблется в пределах 10-15%. Но, учитывая, что объективным методом диагностики эндометриоза является лишь его хирургическая верификация, истинная частота этого заболевания неизвестна и может быть значительно больше. Эндометриоз почти исключительно поражает женщин репродуктивного возраста и является наиболее частой причиной госпитализации этой категории больных. Около 20% пациенток с синдромом хронической тазовой боли и 30-40% больных с бесплодием имеют эндометриоз.
Причины
Существуют многочисленные теории патогенеза эндометриоза, но наибольшего внимания заслуживают следующие из них:
- Метастатическая теория: ткань эндометрия транспортируется через маточные трубы путем ретроградной менструации, что приводит к возникновению интраабдоминальных перитонеальных тазовых имплантов; лимфогенной и гематогенной диссеминацией, а также ятрогенным путем при хирургических процедурах. Поддержкой этой теории является локализация эндометриоза в глубоких местах тела, способность клеток эндометрия к имплантации, рост случаев эндометриоза у пациенток с исходными обструкциями матки и влагалища, а также идентификация эндометриоза в отдаленных местах тела вне абдоминального рта.
- Теория эмбриональных остатков и метаплазии полипотентного целомического эпителия: эта теория объясняет развитие эндометрия de novo вне матки. Но доказательства такой возможности отсутствуют, учитывая общее эмбриональное происхождение поверхностного яичникового эпителия, мюллеровых эпителия и мезотелия брюшины.
Согласно метастатической теорией патогенеза эндометриоза, имеет место нарушение способности макрофагов к цитолизу эктопических эндометральных клеток наряду с увеличенной возможностью этих клеток к выживанию, пролиферации, включая ангиогенез нарушения механизмов апоптоза. Доказано увеличение продукции макрофагов при эндометриоза, что влечет увеличение синтеза фактора роста, цитокинов, факторов ангиогенеза перитонеальными макрофагами с нарушением цитотоксической активности. Но причина нарушения функции макрофагов и изменений эктопических клеток эндометрия остается неизвестной.
Женщины, имеющие родственников первой степени родства, страдающих эндометриозом, имеют в 7 раз выше риск этого заболевания по сравнению с другими. Выявлено корреляции между развитием эндометриоза и некоторыми аутоиммунными расстройствами, например системной красной волчанкой. Существуют и расовые различия: эндометриоз встречается более часто у представительниц темной расы.
Изучаются генетические и иммунологические (дефект функции макрофагов) предпосылки эндометриоза, а также возможные ассоциированные нейроэндокринные нарушения (гиперпролактинемия, хроническая олигоовуляция, увеличение секреции стрессассоциированных гормонов и др..).
Симптомы
Ведущим симптомом эндометриоза является циклическая тазовая боль, которая начинается обычно за 1 - 2 дня до начала менструации и длится в течение первых нескольких дней цикла, локализуется с одной или с обеих сторон в нижних квадрантах живота. Боль при эндометриозе является вторичным вследствие отека тканей и экстравазации крови, что способствует стимуляции механорецепторов, которые иннервируются афферентными нервными волокнами. Но женщины с длительным, хроническим эндометриозом и подростки с эндометриозом могут не иметь этого симптома. Частые симптомы эндометриоза также включают дисменорею, диспареунию, аномальные маточные кровотечения и бесплодие. Маточные кровотечения могут иметь характер темных выделений в виде «мазни» до и после менструации (предменструальная мазня). Эндометриоз является наиболее частым диагнозом, который определяется при обследовании по бесплодию.
Клиническая симптоматика эндометриоза зависит от локализации заболевания, возраста больных. Так, доказана способность перитонеальной жидкости больных с эндометриозом подавлять функцию сперматозоидов. Этот эффект может иметь место в 30-40% пациенток с эндометриозом.
Классификация
Различают четыри стадии эндометриоза:
- стадия I (минимальная);
- стадия II (легкая);
- стадия III (умеренная);
- стадия IV (тяжелая).
Эндометриоз в зависимости от локализации может быть:
Диагностика
На ранних стадиях эндометриоз может не проявлять клинических симптомов при объективном исследовании. Для максимизации клинических данных обследования больных с подозрением на эндометриоз следует проводить в начале менструальной фазы цикла, когда эндометриоидные импланты могут увеличиваться и становиться более болезненными при пальпации. При более распространенных стадиях эндометриоза можно обнаружить узловатость и болезненность при пальпации крестцово-маточных связок, ограничение подвижности, фиксацию матки за счет спаек и ретроверсия матки. При эндометриозе яичников выявляют чувствительные, фиксированные опухолевидные образования, которые нередко являются двусторонними и локализуются позади матки, в отличие от дермоидной кисты, которые пальпируются спереди от матки. При ультрасонографии органов малого таза эндометриомы яичников имеют вид кистозных образований с плотной стенкой (капсулой > 1 мм.), нередко многокамерных, с наличием в содержании кисты гиперэхогенных включений или мелкодисперсной взвеси (кровь).
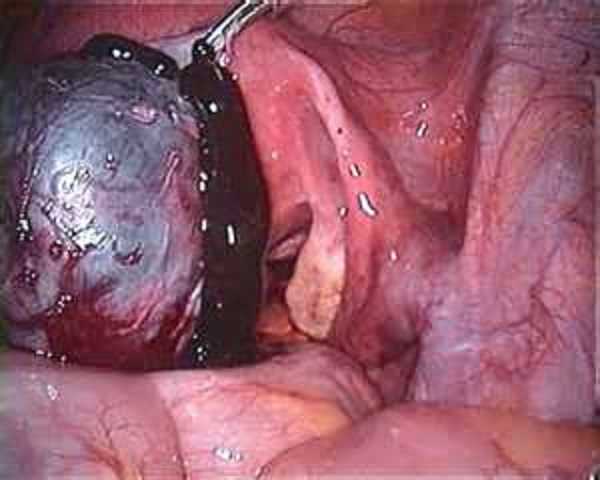
Дефинитивный, окончательный диагноз эндометриоза возможно лишь при его прямой визуализации при лапароскопии или лапаротомии хирургической верификации. Биопсия видимых перитонсальных имплантов не является необходимым, но помогает подтвердить диагноз эндометриоза. Внешний вид эндометриоидных имплантов может варьировать от белых, ржаво- и пламеобразных, красных, пурпурных до темно-коричневых, желто-коричневых, черных, порошкообразных, синих, малиново- и шелковицеобразных, сосудистых звездочек, дефектов брюшины, пузырьков с прозрачным содержимым.
При определении диагноза эндометриоза дальнейшим шагом будет его хирургическое стадирование определения анатомической локализации и распространенности заболевания.
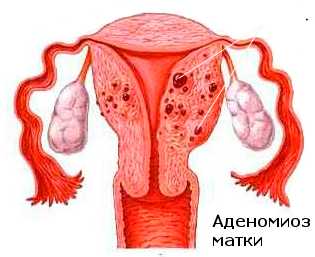
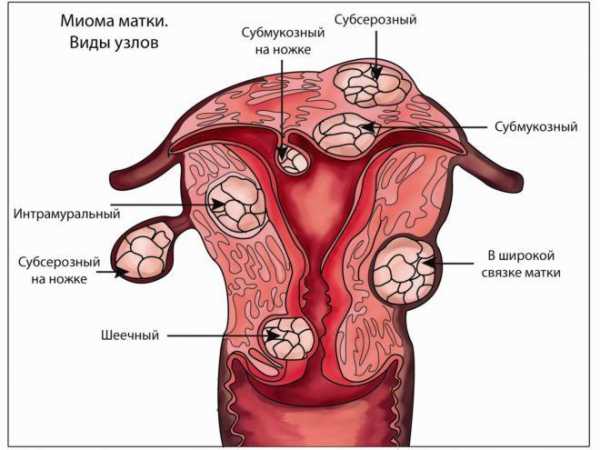
Дифференциальный диагноз. Дифференциальный диагноз эндометриоза включает хронические воспалительные заболевания органов таза, рецидивирующий острый сальпингит, аденомиоз, миому матки, адгезивный (спаечный) процесс органов малого таза, геморрагическую кисту желтого тела, эктопическую беременность и опухоли яичников.
Профилактика
Лечебные опции для пациенток с эндометриозом зависят от распространенности и локализации заболевания, тяжести клинических симптомов и желаний пациентки относительно будущей фертильности (репродуктивных намерений). Выжидательная тактика может быть выбрана в случае малосимптомных или бессимптомных форм заболевания, а также в тех пациенток, которые не прилагают активные усилия по оплодотворению. Для других групп пациенток обычно применяют хирургическое или медикаментозное лечение.
Медикаментозное лечение эндометриоза имеет целью супрессии продукции яичниками эстрадиола и, таким образом, уменьшение стимуляции эндометрия ткани к росту и пролиферации. Хотя медикаментозная терапия достаточно эффективна, она дает временный эффект. После прекращения лечения развиваются рецидивы заболевания. Современные тенденции медикаментозного лечения эндометриоза включают несколько групп препаратов.
Хирургическое лечение эндометриоза подразделяется на консервативное и оперативное.
Консервативное хирургическое лечение обычно включает абляцию или эксцизию видимого эндометриоза (лазерную вапоризацию, электрокоагуляцию, термокоагуляцию имплантов), энуклеацию или абляцию эндометрия яичников, адгезиолизис, сальпингоовариолизис в течение лапароскопии с восстановлением или сохранением анатомии тазовых органов для содействия будущий фертильности. Для пациенток с бесплодием репродуктивный потенциал после хирургического лечения эндометриоза зависит от распространенности заболевания. При выраженном болевом синдроме выполняют пресакральную неврэктомию или абляцию крестцово-маточных связок.
Дефинитивное (радикальное) хирургическое лечение включает тотальную гистерэктомию с двусторонней сальпингоовариэктомиею, адгезиолизисом, максимальную эксцизию всех пораженных перитонеальных поверхностей и выполняется при тяжелом распространенном эндометриозе у пациенток, которые не заинтересованы в репродуктивной функции, или при безуспешном консервативном (в том числе хирургическом) лечении эндометриоза.
Комбинированное (хирургическое с последующим медикаментозным) лечение эндометриоза проводится пациенткам с распространенным глубоким эндометриозом (стадия II-IV) с выраженным болевым синдром или при наличии экстрагенитальных локализаций эндометриоза.
Онлайн консультация врача
Света:27.03.2014Добрый день. Обращаюсь к вам за консультацией. В 13 недель сдала анализы по генетике. Диагноз: риск трисомии по 21 хромосоме 1:374, b-хорионический гонадотропин в МОМ 2.87. показатель PAPP-A 0,97.
Добрый день. Результаты биохимического скрининга свидетельствуют о низком риске патологии.
С уважением, Горбунов Трофимmed36.com
Способ диагностики ретроцервикального эндометриоза и эндометриоза крестцово-маточных связок
Изобретение относится к области медицины, а именно к лучевым методам диагностики. Способ включает ультразвуковое исследование трансвагинальным датчиком в первые три дня после овуляции. Датчик устанавливают в заднем своде влагалища. При наличии в позадишеечной области округлых очагов средней и повышенной эхогенности неоднородной структуры с неровными контурами или при наличии подобных образований в одной из параметральных областей на уровне перешейка диагностируют, соответственно, ретроцервикальный эндометриоз или эндометриоз крестцово-маточных связок. Способ позволяет выявить минимальные очаги эндометриоза за счет использования овуляторной жидкости в качестве контраста.
Изобретение относится к области медицины, а именно к диагностике заболеваний, и может найти применение в гинекологии для диагностики, в основном, «малых» форм ретроцервикального эндометриоза и эндометриоза крестцово-маточных связок.
В настоящее время для диагностики указанных заболеваний применяют магнитно-резонансную томографию (МРТ), которая при высоком разрешении способна дифференцировать различные очаги эндометриоза, однако мелкие эндометриоидные имплантаты (менее 7 мм) остаются не выявленными, т.к. на изображениях могут легко сливаться с жиром (Кулаков В.И., Адамян Л.В., Мурватов К.Д. Магнитно-резонансная томография в гинекологии. - М.: Атлас, 1999. - С.12-13, 23). Существенными недостатками МРТ являются также высокая стоимость оборудования, специальные требования к его установке для защиты от помех, невозможность обследования больных клаустрофобией, имеющих искусственные водители сердца, крупные металлические имплантаты и т.д.
В качестве прототипа принят способ трансвагинальной ультразвуковой диагностики ретроцервикального эндометриоза, который заключается в ультразвуковом исследовании органов малого таза с помощью трансвагинального датчика и анализе эхограмм. Этот метод позволяет выявить очаги ретроцервикального эндометриоза менее 7 мм, не видимые при трансабдоминальном исследовании (Хачкурузов С.Г. УЗИ в гинекологии. Симптоматика. Диагностические трудности и ошибки. - Санкт-Петербург, 1999. - С.424, 437, 451, 462, 472). Однако эхография не устраняет всех акустических помех со стороны прямой кишки, затрудняющих верификацию более мелких (до 5 мм) очагов ретроцервикального эндометриоза.
Эндометриоидное поражение крестцово-маточных связок выходит за пределы диагностических возможностей ультразвукового метода, причем именно эта область является объектом наиболее частого распространения позадишеечного эндометриоза.
Техническим результатом изобретения является выявление минимальных очагов эндометриоза в ретроцервикальном пространстве и области крестцово-маточных связок.
Предложен способ диагностики ретроцервикального эндометриоза и эндометриоза крестцово-маточных связок, включающий ультразвуковое исследование трансвагинальным датчиком и анализ эхограмм.
Отличием является то, что исследование проводят на фоне контрастной овуляторной жидкости в первые три для после овуляции, при этом датчик устанавливают в заднем своде влагалища и проводят сканирование в транспельвичном и передне-, заднепельвичном сечениях и при наличии в позадишеечной области округлых очагов средней и повышенной эхогенности неоднородной структуры с неровными контурами или при наличии подобных образований в одной из параметральных областей на уровне перешейка диагностируют, соответственно, ретро-цервикальный эндометриоз или эндометриоз крестцово-маточных связок.
Предложенный способ позволяет исключить субъективизм в выявлении признаков заболевания, повысить диагностические возможности исследования в выявлении минимальных (от 2 до 5 мм) очагов эндометриоза в ретроцервикальном пространстве и области крестцово-маточных связок, а также стандартизировать проведение диагностических исследований и определить признаки заболевания по эхограмме.
Предлагаемый способ диагностики основан на физиологическом явлении овуляции. В середине (11-17 день) менструального цикла у женщин в одном из яичников происходит овуляция, которая сопровождается выходом яйцеклетки и фолликулярной жидкости в брюшную полость, при этом жидкость является контрастной средой и сохраняется в достаточном объеме в течение первых трех дней, что позволяет в это время визуализировать позадиматочное пространство и связочный аппарат матки.
Предлагаемый способ осуществляют следующим образом.
Обследование проводят в любой из первых трех дней после овуляции. Перед проведением обследования опорожняют мочевой пузырь, т.к. даже умеренное его наполнение мешает проведению исследования. Положение пациентки - лежа на спине, ноги согнуты в коленях и разведены. Ультразвуковое исследование проводят секторным трансвагинальным датчиком частотой 7, 5 МГц, подключенным к ультразвуковому аппарату. На датчик надевают эластичный резиновый футляр для предотвращения переноса патологической флоры, помещают в футляр гель в количестве, достаточном для создания хорошего контакта с исследуемой поверхностью, и устанавливают его в задний свод влагалища. Для достижения наилучшей визуализации производят регулировку датчика. Сканирование выполняют поворотом датчика вокруг своей оси вправо и влево относительно тела матки, чтобы в поле исследования попали ретроцервикальная область, задняя стенка матки и параметральные области на уровне перешейка, т.е. в транспельвичном и передне-, заднепельвичном сечениях. На эхограммах очаги ретроцервикального эндометриоза и эндометриоза крестцово-маточных связок выявляются в виде образований средней и повышенной эхогенности неоднородной структуры, с неровными контурами размером от 2 до 5 мм.
Ниже приведены примеры применения предложенного способа диагностики.
Пример 1. Больная А., 30 лет, анамнез: через 6 месяцев после аборта появились боли во время менструации, иррадиирующие в крестец и поясницу, сопровождающиеся запорами и ухудшением общего состояния. При неоднократном ультразвуковом исследовании патологии не выявлено. Было проведено трансвагинальное ультразвуковое исследование непосредственно после овуляции. Позади шейки матки и в левой параметральной области на уровне перешейка выявлены образования повышенной эхогенности, неоднородной структуры с неровными контурами размером 4-5 мм, что в совокупности с клиническими данными позволило высказаться об эндометриозе. Через 6 месяцев после проведения гормонотерапии выявленные ранее образования не визуализировались, что свидетельствовало о полном регрессе очагов ретроцервикального эндометриоза и эндометриоза крестцово-маточных связок слева.
Пример 2. Больная В., 38 лет, анамнез: через 1,5 года после лапароскопической операции по поводу эндометриоидной кисты правого яичника появились боли во время менструации с иррадиацией в крестец, беспокоил выраженный болевой синдром при половых контактах, отмечались симптомы неврастении. Проведенное ранее ультразвуковое исследование выявило параовариальные спайки справа, проведенная противовоспалительная терапия желательного эффекта не дала. Была проведена трансвагинальная эхография на 3-й день после овуляции. В правой параметральной области на уровне перешейка выявлена группа компактно расположенных очагов повышенной эхогенности, неоднородной структуры с неровными контурами размером от 3 до 6 мм, что позволило предположить эндометриоидный характер поражения. Проведенная в течение 3 месяцев гормонотерапия дала временное улучшение состояния, при ультразвуковом исследовании динамики регресса очагов отмечено не было. Было предложено провести лапароскопию, на операции подтвердился эндометриоз крестцово-маточных связок справа и произведено иссечение очагов эндометриоза. Диагноз подтвержден при гистологическом исследовании.
Таким образом, использование предлагаемого способа ультразвуковой диагностики в подавляющем большинстве случаев диагностирует «малые» формы ретроцервикального эндометриоза и эндометриоза крестцово-маточных связок, что позволяет отказаться от дорогостоящей магнитно-резонансной томографии и инвазивного лапароскопического метода, а также позволяет своевременно назначать патогенетическую терапию, эффективность которой зависит от размера эндометриоидного образования, так как мелкие очаги отличаются высокой чувствительностью к гормонотерапии и быстрой динамикой регресса.
Способ диагностики ретроцервикального эндометриоза и эндометриоза крестцово-маточных связок, включающий ультразвуковое исследование трансвагинальным датчиком и анализ эхограмм, отличающийся тем, что исследование проводят в первые три дня после овуляции, при этом датчик устанавливают в заднем своде влагалища и при наличии в позадишеечной области округлых очагов средней и повышенной эхогенности неоднородной структуры с неровными контурами или при наличии подобных образований в одной из параметральных областей на уровне перешейка диагностируют, соответственно, ретроцервикальный эндометриоз или эндометриоз крестцово-маточных связок.
www.findpatent.ru
Правила диагностики и лечения ретроцервикального эндометриоза
Оглавление: [скрыть]
- Классификация и причины развития заболевания
- Лечение заболевания
Ретроцервикальный эндометриоз — это патологический процесс возникновения поражения поверхности задней стенки матки и ее перешейка на уровне крестцово-маточных связок. Очаги данного заболевания могут постепенно распространиться на прямую кишку и задний свод влагалища.
Женщины, страдающие этим заболеванием, зачастую указывают на следующие симптомы: резкие режущие боли, сильно отдающиеся в прямую кишку, влагалище, наружную часть половых органов, промежность, пояснично-крестцовое отделение, бедро. Чаще всего такие боли напоминают мгновенные прострелы. При дефекации или же во время полового акта болевые ощущения могут многократно усилится. Очень часто во время менструации появляются различные выделения из прямой кишки. Как правило, они носят слизистую или кровянистую форму. Такие выделения указывают на то, что очаг заболевания уже успел распространиться на данную область.
Классификация и причины развития заболевания
Классификация данного заболевания по четырем стадиям развития:
- На первом этапе очаги заболевания находятся в ректовагинальной клетчатке.
- Второй этап этого заболевания сопровождается прорастанием эндометриоидной ткани на шейку матки и стенку влагалища, вызывая мелкозернистость.
- Третья, как правило, ассоциируется с вовлечением в процесс патологического изменения крестцово-маточных связок и серозного покрова прямой кишки пациентки.
- На четвертом этапе происходит полноценное поражение слизистой оболочки прямой кишки. В результате этого возникает резкое распространение различных клеточных элементов, имеющих примесь крови и лимфы (инфильтратов) на часть брюшины, находящуюся в области матки и прямой кишки. Начинается образование спаек.
В случае, если на стенке влагалища скопилось большое количество различных клеточных элементов, имеющих примесь крови и лимфы, у больной можно наблюдать синюшные «глазки», кровоточащие во время осмотра у врача или пр половом акте. Если болезнь была запущена и перешла в тяжелую форму, то время от времени пациентка может терять свою трудоспособность вследствие обострения заболевания. Кроме того, ретроцервикальный эндометриоз в тяжелой форме очень часто может быть принят за другое заболевание. Крайне важно при первых симптомах, указывающих на недуг, посетить лечащего врача и полностью пройти все необходимые обследования, поскольку эта болезнь в запущенном состоянии очень опасна.
Механизмами развития заболевания являются следующие факторы: усиленная выработка эстрогенов, малая чувствительность больной к прогестерону, воспалительный процесс, появление новообразований сосудов в очагах болезни.
Чаще всего главной причиной возникновения этого заболевания выступает нарушение структуры эмбриональных клеток на генетическом уровне, приводящее к неправильному их программированию. Немаловажными являются разного рода гормональные отклонения, распространение так называемых эндометриоидных клеток, прямых возбудителей этого заболевания, по лимфатическим и кровеносным путям или нарушение развития половых органов пациентки. Не исключают ретроградный заброс крови из маточных труб в брюшную полость во время месячных. Особое место занимают повторные сеансы прижигания эрозии шейки матки, согласно различным показаниям — эта также вероятные причины развития патологии.
Основными факторами, значительно повышающими возможность развития эндометриоза любой формы, считаются сильное загрязнение окружающей среды, а также прохождение первой беременности и родов в возрасте после 25 лет.
Вернуться к оглавлению
Ретроцервикальный эндометриоз — заболевание тяжелое и опасное. Его лечение у каждой больной проходит сугубо индивидуально, поскольку зависит от степени сложности самого заболевания.
Если болезнь находится на первом этапе развития, то пациентке предписывается иссечение очагов заболевания через влагалище с целью диагностирования и непосредственного лечения эндометриоза. Изъятый материал направляется на гистологическое исследование.
Как и на первой, так и на второй стадии болезни обязательно делается иссечение пораженных тканей по границе с тканями, прибывающими в здоровом состоянии. После данной процедуры на стенку влагалища накладывают кетгутовые швы. Перед их наложением проводится процедура непосредственного воздействия жидкого азота на очаг заболевания. Таким образом производится пресечение дальнейшего распространения болезни.
Если развитие ретроцервикального эндометриоза достигло третьей стадии, делается небольшой разрез влагалищной стенки, благодаря которому производится изучение заболевания на уровне крестцово-маточных связок, а также серозной оболочки прямой кишки. После чего производится ее прижигание при помощи лазера или крио процедуры. Одновременно с этим исследуются органы малого таза, брюшины и прямокишечно-маточного углубления.
На четвертой стадии у всех больных производится детальное изучение заболевания для получения более точного диагноза. После чего больная проходит курс лечения при помощи различных гормональных препаратов, успокаивающей терапии, ванн с содержанием радона, йода и брома, назначается симптоматическое лечение.
Оцените статью:
(Нет голосов) Загрузка...ginekologdoma.ru
Эндометриоз: симптомы, лечение
Эндометриоз — это доброкачественное заболевание, характеризующееся присутствием гормонально зависимой ткани эндометрия (желез и стромы) вне полости матки и миометрия.
Патогенез эндометриоза
Эктопическая ткань эндометрия может локализоваться в любых местах тела, но наиболее частыми местами эндометриоидных имплантов являются яичники и брюшина. Эндометриоз яичника с кистозным накоплением эндометриоидной жидкости получил название эндометриомы яичника (ретенционное образования). Наиболее частой локализацией эндометриоза глубокие углубления таза — яичниковые ямки, крестцово-маточные связки, широкие связки матки, маточно-прямокишечная (дуглас) и пузырно-маточное углубление, задняя поверхность матки и маточные трубы.
Дефекты брюшины как проявление эндометриоза нередко наблюдаются латерально от крестцово-маточных связок. Эндометриоз может распространяться на перитонеальные поверхности смежных органов — мочевого пузыря, мочеточников, прямой кишки, аппендикса, сигмовидной кишки и т.п.
Существуют многочисленные теории патогенеза эндометриоза, но наибольшего внимания заслуживают следующие из них:
1. Метастатическая теория — ткань эндометрия транспортируется через маточные трубы путем ретроградной менструации, что приводит к возникновению интраабдоминальных перитонеальных тазовых имплантов; лимфогенной и гематогенной диссеминации, а также ятрогенным путем при хирургических процедурах. Поддержкой этой теории является локализация эндометриоза в глубоких местах тела, способность клеток эндометрия к имплантации, рост случаев эндометриоза у пациенток с исходными обструкциями матки и влагалища, а также индентификации эндометриоза в отдаленных местах тела вне абдоминальной полости.
2. Теория эмбриональных остатков и метаплазм полипотентные целомического эпителия — эта теория объясняет развитие ткани эндометрия вне матки. Но доказательства такой возможности отсутствуют, учитывая общее эмбриональное происхождение поверхностного яичникового эпителия, мюллеровых эпителия и мезотелия брюшины.
Согласно метастатической теорией патогенеза эндометриоза, имеет место нарушение способности макрофагов к цитолизу эктопических эндометриальных клеток наряду с увеличенной возможностью этих клеток к выживанию, пролиферации, включая ангиогенез и нарушение механизмов апоптоза. Доказано увеличение продукции макрофагов при эндометриозе, что влечет увеличение синтеза фактора роста, цитокинов, факторов ангиогенеза перитонеальными макрофагами с нарушением цитотоксической активности. Но причина нарушения функции макрофагов и изменений эктопических клеток эндометрия остается неизвестной.
Эндометриальные импланты вызывают клинические симптомы, связанные с разрывом нормальных тканей, образованием адгезий (сращений) и фиброзной ткани, выраженной воспалительной реакцией. Парадоксальной особенностью эндометриоза является то, что степень тяжести болевого синдрома не всегда коррелирует с распространенностью и тяжестью эндометриоза. Женщины с распространенным диссеминированным эндометриозом или большими эндометриомами могут почти не испытывать боли, тогда как минимальный эндометриоз в дугласовом кармана может вызывать тяжелый болевой синдром.
Эпидемиология
Частота эндометриоза колеблется в пределах 10-15%. Но, учитывая, что объективным методом диагностики эндометриоза является лишь его хирургическая верификация, истинная частота этого заболевания неизвестна и может быть значительно больше. Эндометриоз почти исключительно поражает женщин репродуктивного возраста и является наиболее частой причиной госпитализации этой категории больных. Около 20% пациенток с синдромом хронической тазовой боли и 30-40% больных с бесплодием имеют эндометриоз.
Факторы риска
Женщины, которые имеют родственников первой степени родства, страдающих эндометриозом, имеют в 7 раз выше риск этого заболевания по сравнению с другими. Выявлено корреляции между развитием эндометриоза и некоторыми аутоиммунными расстройствами, например, системной красной волчанкой. Существуют и расовые различия: эндометриоз более частым у представительниц темной расы.
Симптомы эндометриоза
Анамнез. Патогномоничным симптомом эндометриоза является циклическая тазовая боль, что начинается обычно за 1-2 дня до начала менструации и продолжается в течение первых нескольких дней цикла, локализуется с одной или с обеих сторон в нижних квадрантах живота. Боль при эндометриозе является вторичным вследствие отека тканей и экстравазации крови, что способствует стимуляции механорецепторов, которые иннервируются афферентными нервными волокнами. Но женщины с длительным, хроническим эндометриозом и подростки с эндометриозом могут не иметь этого симптома.
Частые симптомы эндометриоза также включают дисменорея, диспареунию, аномальные маточные кровотечения и бесплодие. Маточные кровотечения могут иметь характер темных выделений в виде «мазни» до и после менструации (перименструальна мазня). Эндометриоз является наиболее частым диагнозом, который определяется при обследовании по поводу бесплодия.
Клиническая симптоматика эндометриоза зависит от локализации заболевания, возраста больных. Диспареуния обычно ассоциируется с глубоким, пенетрирующим эндометриозом дугласового углубления или крестцово-маточных связок, который сопровождается ограничением подвижности и фиксацией матки. Диспареуния при эндометриозе обычно проявляется при определенной позиции. Дискомфорт в области прямой кишки, тенезмы и дисхезия (боль при дефекации) могут ассоциироваться с глубоким эндометриозом дугласового пространства, вызывающим его иммобилизацию и образование рубцов.
Дисменорея нередко начинается в третьей декаде жизни после нескольких лет безболезненный менструаций и увеличивается с возрастом больных. Хотя точный механизм причин бесплодия при эндометриозе не выявлено, заболевание может вызывать нарушение анатомии органов таза, влиять на подвижность маточных труб, транспорт яйцеклетки из яичника в маточную трубу, обструкцию труб вследствие образования плотных адгезий. Кроме того, перитонеальные факторы при эндометриозе могут влиять на сперматозоиды и яйцеклетки. Так, доказана способность перитонеальной жидкости больных с эндометриозом подавлять функцию сперматозоидов. Этот эффект может иметь место у 30-40% пациенток с эндометриозом.
Изучаются генетические и иммунологические (дефект функции макрофагов) предпосылки эндометриоза, а также возможные ассоциированные нейроэндокринные нарушения (гиперпролактинемия, хроническая олигоовуляция, увеличение секреции стресассоциированных гормонов и др.).
Объективное исследование
На ранних стадиях эндометриоз может не проявлять клинических симптомов при объективном исследовании. Для максимизации клинических данных обследования больных с подозрением на эндометриоз следует проводить в начале менструального фазы цикла, когда эндометриоидные импланты могут увеличиваться и становиться более болезненными при пальпации.
При более распространенных стадиях эндометриоза можно обнаружить узловатость и болезненность при пальпации крестцово-маточных связок, ограничение подвижности, фиксацию матки за счет спаек и ретроверсия матки. При эндометриозе яичников выявляют чувствительные, фиксированные опухолевидные образования, которые нередко являются двусторонними и локализуются позади матки, в отличие от дермоидных кист, которые пальпируются спереди от матки.
При ультрасонографии органов малого таза эндометриомы яичников имеют вид кистозных образований с плотной стенкой (капсулой > 1 мм), нередко многокамерных, с наличием в содержании кисты гиперэхогенных включений или мелкодисперсной суспензии (кровь).
Диагностика эндометриоза
Дефинитивный, окончательный диагноз эндометриоза возможно лишь при его прямой визуализации при лапароскопии или лапаротомии — хирургической верификации. Биопсия видимых перитонеальных имплантов не является необходимой, но помогает подтвердить диагноз эндометриоза. Внешний вид эндометриоидных имплантов может варьировать от белых, ржаво- и огнеподобных, красных, пурпурных до темно-коричневых, желто-коричневых, черных, порохоподобных, синих, малиноподобных, сосудистых звездочек, дефектов брюшины, пузырьков с прозрачным содержанием.
Различают поверхностные и глубокие (при пенетрации подлежащих тканей) эндометриоидные импланты. Зоны глубоких эндометриоидных имплантов могут быть окружены реактивной фиброзной тканью, что приводит к образованию плотных адгезий при распространенном заболевании. При эндометриозе яичников нередко обнаруживают кистозное накопления эндометриоидного содержания в виде темной старой сгущенной крови шоколадного цвета (эндометриомы, или «шоколадные» кисты).
При определении диагноза эндометриоза дальнейшим шагом будет его хирургическое стадирование — определение анатомической локализации и распространенности заболевания. Классификация Американского общества репродуктивной медицины базируется на данных лапароскопической верификации эндометриоза и учитывает такие важные признаки, как локализация, диаметр, глубина эндометриоидных поражений и плотность адгезий.
Дифференциальный диагноз. Дифференциальный диагноз эндометриоза включает хронические воспалительные заболевания органов таза, рецидивирующий острый сальпингит, аденомиоз, миому матки, адгезивный (спаечный) процесс органов таза, геморрагическую кисту желтого тела, эктопическая беременность и опухоли яичников.
Лечение
Лечебные опции для пациенток с эндометриозом зависят от распространенности и локализации заболевания, тяжести клинических симптомов и желаний пациентки относительно будущей фертильности (репродуктивных намерений). Выжидательная тактика может быть выбрана при малосимптомных или бессимптомных форм заболевания, а также в тех пациенток, не прилагают активные усилия по оплодотворению. Для других групп пациенток обычно применяют хирургическое или медикаментозное лечение.
Медикаментозное лечение эндометриоза имеет целью супрессию продукции яичниками эстрадиола и, таким образом, уменьшение стимуляции эндометрия ткани к росту и пролиферации (супрессии, атрофии или децидуализации эстрогензависимой ткани эндометрия). Хотя медикаментозная терапия достаточно эффективна, она имеет временный эффект. После прекращения лечения развиваются рецидивы заболевания. Современные тенденции медикаментозного лечения эндометриоза включают несколько групп препаратов.
Для пациенток с легкими формами эндометриоза, которые не желают беременности в перспективе, для уменьшения симптомов дисменореи, циклической тазовой боли, супрессии овуляции и менструации назначают препараты следующих групп:
1) нестероидные противовоспалительные препараты (уменьшение болевого синдрома и реактивной воспалительной реакции, отдельно или в комбинации с гормональными препаратами);
2) оральные контрацептивы в циклическом или непрерывном режиме (достижение состояния «псевдобеременности»);
3) прогестины (Провера, Депо-Провера, дюфастон, оргаметрил — в циклическом или непрерывном режиме — «псевдобеременность»). Механизм действия прогестинов сопряжен с супрессией влияния гонадотропинов и индукцией атрофии ткани эндометрия.
При более распространенных формах эндометриоза медикаментозное лечение может быть направлено также на достижение «псевдоменопаузы» путем применения таких препаратов:
1) производные андрогенов — даназол (данол, дановал, данокрин-17-альфа-етинилтестостерон), который подавляет активность многочисленных энзимов стероидогенеза, а также активность цитозольных рецепторов эстрогенов;
2) агонисты гонадотропин-рилизинг-гормона (ГнРГ) (золадекс, госерелин, диферелин, нафарелин, лейпролид ацетат-люпрон). Агонисты ГнРГ вызывают супрессию выделение фолликулостимулирующего гормона (ФСГ) и лютеинизирующего гормона (ЛГ). Это приводит к угнетению синтеза эстрогенов яичниками (
www.eurolab.ua