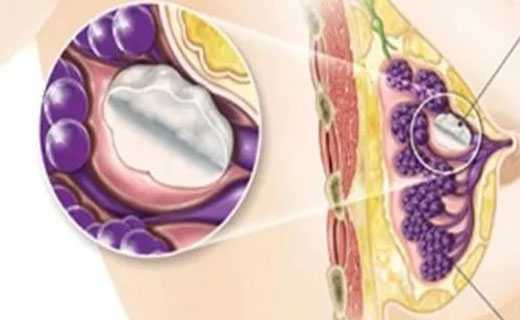
Может ли остеохондроз отдавать в молочную железу
Может ли болеть молочная железа при остеохондрозе?
Таким заболеванием, как грудной остеохондроз, болеют редко. Остеохондроз грудной клетки представляет собой неправильную работу позвоночного столба в области груди. Боль в груди и проблемы с позвоночником часто взаимосвязаны между собой. Представительницы прекрасного пола, профессия которых к медицине отношения не имеет, не знают, может ли болеть грудь при проблемах со спиной.
Остеохондроз и его симптомы
Грудной остеохондроз встречается реже, чем другие виды этой болезни. Это объясняется особенностями строения человеческого тела: грудная область поддерживается ребрами, поэтому позвоночный столб в этом месте менее активен. К развитию нарушений в работе позвоночного столба в области груди может привести сколиоз или искривления спины в других местах.
Чаще всего болезнь развивается у человека в детстве. Некоторые дети, чтобы не казаться выше сверстников, сутулятся, в результате чего их осанка искривляется. У ребенка постепенно развивается сколиоз, трансформирующийся в более серьезную патологию.
Поставить верный диагноз доктору не всегда удается, поскольку грудная область малоподвижна. Патология развивается без явно выраженных болезненных ощущений. Спина и молочные железы могут не болеть вообще или ребенок жалуется на терпимую ноющую боль. Некоторые пациенты путают проблемы позвоночника со стенокардией, инфарктом или заболеваниями желудочно-кишечного тракта.
Симптомы остеохондроза в груди такие:
- жжение в грудной клетке;
- опоясывающая боль в груди, усиливающаяся во время вдоха полной грудью;
- болезненные ощущения в ЖКТ;
- онемение в руках;
- боль при наклонах и поворотах туловища.
У девушек и женщин наблюдается боль в молочной железе при остеохондрозе, длящаяся в течение нескольких дней. Первоначально пациентка жалуется на неясные болевые ощущения в молочных железах, но маммолог при обследовании отклонений от нормы не выявляет.
При дальнейших исследованиях доктор, рассмотрев полученные результаты, заметит искривления позвоночного столба. Также при патологии определяется разница в тонусе паравертебральных мышц, расположенных слева и справа. Мышцы напрягаются, чтобы выпрямить позвоночный столб, потому возникает гипертонус в месте искривления.
Причины боли в молочной железе при остеохондрозе
Может ли отдавать заболевание позвоночника в молочную железу? Таким вопросом часто озадачены пациентки, столкнувшиеся с неприятной симптоматикой заболевания. Болеющие чаще всего наблюдают спазмы в грудной клетке, появляющиеся при изменении положения тела, переохлаждении или резких движениях.
Если возникла похожая симптоматика, женщине нужно проконсультироваться с врачом, который определится с диагнозом и назначит эффективную терапию. Если остеохондроз отдает в молочную железу, доктор должен первоначально исключить патологии, не имеющие отношения к позвоночнику. Если маммолог опровергнет наличие у пациентки патологических процессов в молочной железе, то болезненные ощущение и дискомфорт, наверняка, вызывают проблемы с позвоночником.
Среди основных причин, вызывающих боли в молочной железе, выделяют:
- малоподвижный образ жизни;
- узелки в молочных железах;
- защемление нерва;
- застойные процессы в организме.
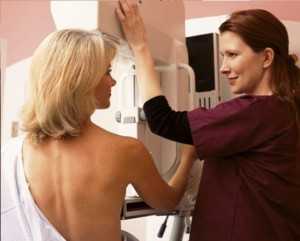
Диагностика заболевания
Сразу диагностировать патологию и определить причины развития остеохондроза не всегда предоставляется возможным. Поэтому, чтобы определить болезнь на ранней стадии, женщине важно пройти комплексное обследование, включающее:
- электрокардиограмму и УЗИ сердца, исключающие или подтверждающие заболевания сердечно-сосудистой системы;
- МРТ;
- биохимический и общий анализ крови;
- диагностику у маммолога.
Признаки остеохондроза груди очень коварны и расплывчаты, поэтому установить причину болей не всегда получается быстро. Но болезнь нужно лечить, ведь невылеченая патология вызывает заболевания внутренних органов, включая дистрофию коронарных сосудов.
Лечение остеохондроза
На сегодняшний день существует множество методик лечения остеохондроза грудного отдела позвоночника. Наилучший результат показывает комплексная терапия недуга, включающая:
- лечение медикаментами;
- методы народной медицины;
- УВТ;
- тканевую нейротерапию;
- инъекции гиалоурановой кислотой.
Лечение медикаментами обычно направлено только на снятие боли, отдающей в грудь. При прекращении такого лечения болезненные ощущения возобновляются вновь. В качестве такого лечения назначают хондропротекторы, миорелаксанты, обезболивающие и нестероидные препараты. Стоит помнить и о побочных эффектах, которые могут вызывать некоторые медикаменты.
Также снять боль, которая может отдавать в молочные железы, помогает терапия кремами и мазями. В последние годы для лечения остеохондроза хорошо себя зарекомендовала гиалоурановая кислота, которую доктор с помощью инъекций вводит в суставную сумку пациентов. Кислота в межпозвоночных дисках улучшает процесс метаболизма, способствующий регенерации хрящевых тканей.
В народной медицине также существует множество методик, помогающих справиться с болезнью. Это может быть наружная терапия барсучьим жиром, а также примочки с настоями различных трав.Также для лечения заболевания применяется микротоковая терапия. Низкочастотными импульсами доктор воздействует на ткани пациента, что приводит к увеличению кровообращения в проблемных участках.
moyortoped.ru
Может ли остеохондроз отдавать в молочную железу
Подагра — заболевание, требующее особого режима питания. При составлении рациона важно знать, какие каши можно есть при подагре, ведь потребляемая пища должна приближать пациента к залогу успешного лечения, а именно — к нормализации обмена веществ. Не стоит забывать, что подагра также известна под названием «болезнь королей», ведь основная ее причина кроется в неумеренности в отношении еды и напитков.
Кашам в меню следует отвести особое место, поскольку они просто кладезь полезных элементов, а их употребление предусмотрено многими лечебными диетами.
Правила питания
Подагра является хроническим заболеванием, для которого характерно отложение мочевой кислоты в тканях организма, преимущественно в почках и суставах. Содержание в организме уратов (солей мочевой кислоты) повышается в результате неправильной работы почек и злоупотребления продуктами с высоким уровнем пуринов. Здоровому организму они приносят пользу, выполняя функцию антиоксиданта, однако при почечных заболеваниях становятся опасными. Уменьшить количество потребляемых пуринов можно, отказавшись от следующих продуктов:
- мидии;
- сельдь;
- скумбрия;
- мясные субпродукты (почки, печень, мозги, сердце);
- бобовые (горох, чечевица, фасоль, соя);
- квашеная капуста;
- кукуруза;
- дрожжи, особенно пивные;
- жирная пища (мясо, сало, сыры, копчености);
- рыбные консервы;
- продукты, содержащие какао (шоколад)
- различные виды бульонов и т. д.
Ориентируясь на состояние организма, можно позволить себе съесть в небольшом количестве пищу с высоким уровнем пурина, однако в периоды обострения от этого стоит отказаться. Кроме того, при подагре нужно соблюдать ряд рекомендаций, которые будут содействовать оздоровлению организма и облегчению протекания болезни:
- Кушать часто небольшими порциями.
- Не переедать. Избегать обезвоживающих организм продуктов (кофе, чай, вино).
- Следить за водным балансом.
- Есть минимум за 2 часа до сна.
- Отдавать предпочтение варке и запеканию.
- Делать разгрузочные дни, однако избегать голодания.
В целом рекомендации в отношении меню и режима питания совпадают с принципами здорового образа жизни. При подагре рацион можно разнообразить нежирными молочными продуктами, яйцами, свежими овощами, блюдами из картофеля, бездрожжевым хлебом, макаронными изделиями и различными видами круп.
Запрещенные и разрешенные каши
Каждая разновидность круп, будь то пшеничная, перловая или гречневая, содержит медленные углеводы. Их усвоение занимает больше времени, а потому человек дольше не чувствует голода, потребляя при этом меньше калорий. Вот почему каши так любимы спортсменами и диетологами. Каши годятся для употребления как на завтрак, так и на обед и ужин.
При подагре можно употреблять большинство из привычных видов круп, однако, учитывая запрет на горох и кукурузу, следует отказаться от следующих:
- кукурузная;
- гороховая;
- чечевичная;
- нут;
- маш;
- долихос;
- фасоль.
В первую очередь больным подагрой стоит ввести в свой рацион такую кашу как овсянка. Она богата клетчаткой, магнием, железом, которые крайне необходимы для нормализации обмена веществ. Овсяная каша хоошо сочетается с разными добавками, главное, чтобы они соответствовали общим рекомендациям касательно питания при подагре.
Рис имеет большое преимущество перед другими продуктами: он гипоаллергенен. Рисовая каша содержит каротин, цинк, йод, витамины групп В и РР, а также ряд необходимых организму аминокислот. Также полезна будет гречка — настоящий кладезь железа, к тому же она хорошо усваивается и способствует похудению.
Рекомендуются к употреблению различные крупы из пшеницы: пшеничная крупа, манная, булгур, кускус. Данный злак, помимо прочего, содержит пектины, которые впитывают вредные вещества из кишечника. И, конечно, не стоит игнорировать перловку. Не зря перловая каша была одним из любимейших блюд Петра I. Она, как и овсянка, улучшает обмен веществ, что очень важно при подагре.
«Болезнь королей» нельзя вылечить окончательно, однако можно облегчить протекание патологии.
Употребляемая пища имеет значительное влияние на здоровье и самочувствие человека. Оптимальный рацион при подагре поможет составить врач-диетолог, учитывая личные параметры и потребности пациента. Здоровое питание нужно совмещать с умеренной физической активностью и избегать нервного перенапряжения, тогда результаты не заставят себя ждать.
Боль в середине грудины: почему возникает и что с ней делать
Боли в грудине посередине практически всегда сопровождают заболевания дыхательной, пищеварительной, сердечно-сосудистой или опорно-двигательной систем. Они являются своеобразным знаком, говорящим о том, что стоит обратить внимание на свой организм.
Содержание статьи: Причины Боль при вдохе и остеохондрозе Женские проблемы
Помощь
Почему она возникает?
Причины болей в грудине могут быть очень разнообразны. Привести к неприятным ощущениям могут как простые физические нагрузки, так и более серьезные состояния.
- Физическое перенапряжение.
Грудина представляет собой плоскую кость, которая находится в центре грудной клетки. Она состоит из трех основных элементов: рукоятки, тела и мечевидного отростка. На теле можно обнаружить реберные вырезки. В этом месте ребра соединяются с грудиной. В подростковом возрасте, когда идет очень активный рост, во время активных нагрузок может происходить смещение костей. Итогом будут неприятные ощущения в центральной части грудной клетки.
Боль в середине грудины при движении возможна в случае резкого изменения положения туловища при физических нагрузках.
В таком случае происходит повреждение самой кости, что и приводит к появлению боли.
- Болезни органов дыхательной системы.
Самыми распространёнными заболеваниями, которые приводят к болевым ощущениям, являются воспаление легких, трахеи, бронхов, а иногда и даже плевры. В этих случаях боль в грудине появляется при кашле, особенно когда он очень резкий и мощный.
- Нарушения в работе органов сердечно-сосудистой системы.
Такие заболевания, как инфаркт миокарда или стенокардия всегда сопровождаются болями в грудине. Иногда они ощущаются и посередине, но основная локализация все-таки левая сторона.
Кроме того, некоторые сосудистые заболевания тоже вызывают болевые ощущения. Например, аневризма аорты или тромбэмболия легочной артерии. Они являются причиной появления боли в грудине справа.
- Заболевания пищеварительного тракта.
Воспалительные явления в пищеводе, желудке имеют все шансы стать источником ноющей боли в середине грудины.
- Заболевания нервной системы.
Невралгии или ущемления межреберных нервов приводят к остро возникающей боли, которая практически не снимается никакими обезболивающими и очень часто усиливается во время движения.
- Болезни опорно-двигательного аппарата.
Самая распространённая причина – остеохондроз грудного отдела позвоночника.
- Проглатывание инородных предметов.
Чаще всего такое случается у детей. Усиление боли наблюдается при попытке сделать сглатывающие движения.
Причины болей в грудине справа, слева и посередине перекликаются. Все органы находятся в тесной взаимосвязи между собой, и иногда очень сложно определить, что именно послужило причиной. Из всех заболеваний более менее четкую локализацию имеют только сердечные. Для них будет характерны боли в левой стороне грудины, которые могут отдавать в соответствующую половину тела. Но вне приступов они беспокоят и посередине тоже.
Почему ощущается боль при вдохе?
Боль посередине грудины при вдохе является очень грозным симптомом. Она говорит об ухудшении течения заболевания и прогрессировании осложнений.
Из органов дыхательной системы болевые ощущение при вдохе и выдохе возникают при распространении воспалительного процесса на плевру, то есть на оболочку, которая окружает легкие. В плевральной полости имеется большое количество нервных окончаний, которые раздражаются при движении. Именно они становятся причиной болевых ощущений.
В случае желудочно-кишечного тракта это говорит о прогрессировании нарушений в работе желудка и пищевода. При несовершенной работе мышц, предохраняющих от попадания желудочного сока в находящиеся выше органы, возникает жжение в груди посередине.
Из сосудистых нарушений стоит выделить тромбэмболию легочной артерии. При несвоевременной диагностике может привести к летальному исходу. К сожалению, боли сопровождают это состояние не всегда. У каждого больного будут свои проявления, а у некоторых болевых ощущений нет совсем. Если дискомфорт при дыхании уже появился, то необходима экстренная госпитализация пациента.
Таким образом, можно сказать, что боль в грудине при вдохе – это повод к незамедлительному посещению врача.
Какая будет боль при остеохондрозе позвоночника?
Со стороны, кажется, что позвоночник и грудная клетка не имеют между собой никакой связи. Это очень распространенное заблуждение. Нервные окончания, которые идут к грудине и ребрам выходят из спинного мозга именно в области грудного отдела позвоночника. По этой причине боли при остеохондрозе могут возникать в грудине.
Возможно и наоборот. При различных заболеваниях органов грудной клетки есть вероятность, что боль в середине грудины отдает в спину. В любом случае, стоит обратить внимание на эти ощущения.
Итак, давящая боль в грудине может быть связана с повреждением позвоночника в следующих случаях:
-
 физические упражнения, при которых необходимы наклоны корпуса и поднятие рук;
физические упражнения, при которых необходимы наклоны корпуса и поднятие рук; - нарушение чувствительности конечностей, связанное со сдавливанием идущих к ним нервных окончаний;
- нарушения нормально работы половой системы мужчин;
- давящие ощущения в области сердца.
Все болезни позвоночника могут обернуться серьезными последствиям. Халатное отношение к состоянию своего здоровья оборачивается нарушением работы многих систем органов, например почек, печени и поджелудочной железы. Основной способ избежать всего этого – вести активный образ жизни.
Чаще всего во время ходьбы боль в грудине возникает при наличии заболеваний сердечно-сосудистой системы. В таких случаях говорят об инфаркте миокарда или приступе стенокардии. Это состояния требуют немедленной помощи, а иногда и срочной госпитализации.
Уже в больнице, чтобы определить действительно ли имеют место заболевания сердца, проводят специальный стресс-тест. Больному дают определённую физическую нагрузку, во время которой проводится электрокардиографическое исследование. При наличии каких-либо отклонений от нормы у пациента будет изменяться его самочувствие, может появиться боль в грудине с левой стороны. Эти признаки сразу найдут свое отражение на результатах ЭКГ.
При заболеваниях позвоночного столба излишние нагрузки также могут стать причиной возникновения тупых болей посередины грудины. Грыжи, травмы могут вызывать серьезные болевые ощущения во время прогулок и физических упражнениях. Таким больным ни в коем случае нельзя носить тяжести, которые только увеличивают нагрузку на позвоночный столб, и перемещаться на длительные расстояния без поддержки.
Подобным образом могут проявляться заболевания дыхательных путей. При поражении плевры ее постоянное трение вызывает дискомфорт при передвижении.
Боли в груди у женщин
Самой частой причиной болей в грудине, по мнению женщин, являются опухоли молочных желез. Как только появляются какие-то нехарактерные ощущения, то сразу начинают обращаться к маммологу для диагностики рака или других новообразований.
Стоит помнить, что злокачественные опухоли редко проявляют себя на начальных стадиях. Основные признаки, по которым можно заподозрить развитие онкологии:
- уплотнение тканей железы;
- нехарактерные выделения из соска;
- также возможно втягивание соска.
Доброкачественные опухоли тоже становятся причинами болевых ощущений. Они разрастаются и начинают сдавливать протоки молочной железы, что и вызывает дискомфорт.
Если неприятные ощущения появились, то в первую очередь необходимо провести обследования всех систем, с которыми это может быть связано:
- эндокринная система, в частности яичники;
- баланс женских гормонов в организме;
- заболевания матки и придатков;
- постоянный стресс.
Молодые женщины реже подвержены таким заболеваниям, так как их гормональный фон обычно в норме. Во время активной перестройки организма в период менопаузы все скрытые источники начинают проявлять себя. Необходима полная диагностика и исключение поражений сердечно-сосудистой, дыхательной и опорно-двигательной систем.
Помимо влияния на молочные железы, климакс приводит к наущениям обмена кальция. Ионы начинают активно вымываться из костей. В итоге костная ткань становится недостаточно крепкой и развивается остеопороз.
Помощь при возникновении болей
Что делать при появлении болей за грудиной посередине – это основной вопрос. Наличие постоянных болей показывает наличие системного заболевания, определить которое способен только врач-специалист.
Внезапная и колющая боль может стать предвестником смертельного исхода, поэтому помощь должна быть оказана незамедлительно. В первую очередь, вызывается бригада скорой помощи, которая перевезет пострадавшего в стационар и начнет медикаментозную терапию. Все, что можно сделать – это лишь выиграть время
При заболеваниях сердечно-сосудистой системы будут эффективны препараты нитроглицерина. Под язык помещают одну таблетку. В случае отсутствия изменений через 15-20 минут можно дать еще одну. Все кардиологические пациенты носят с собой эти препараты на случай приступа.
Если имеет место поражение дыхательной системы, то может возникнуть продолжительный приступ кашля, во время которого больной не сможет сделать полноценный вдох и выдох. Пациента необходимо посадить и немного наклонить вперед. Таким образом, бронхи немного расширяются, что облегчает проникновение воздуха. Всю сдавливающую одежду, шарфы, галстуки должны быть расстегнуты. Можно дать пососать мятный леденец, который уменьшит першение в горле.
Бывают случаи, когда кашель связан с попаданием инородного тела в дыхательные пути. В такой ситуации будет эффективен прием Геймлиха. Нужно встать позади пострадавшего и положить руки на верхнюю часть живота. Далее провести 5 сильных нажатий на эту области в направлении на себя и вверх. При успешном выполнении этой манипуляции дыхательные пути сразу же расчистятся.
При приступе болей, которые связаны с заболеваниями опорно-двигательного аппарата, больного необходимо максимально обездвижить до приезда скорой помощи. Его необходимо положить на ровную, твердую поверхность. Для облегчения общего состояния можно применять анальгетики.
Неприятные ощущения в грудине посередине, тяжесть, жжение могут быть признаками множества заболеваний. Самостоятельно выяснить, что именно привело к боли, практически невозможно. Верную причину сможет определить только врач. В клинике будет проведена полная диагностика всех систем органов. После всех исследований специалист назначит адекватную терапию, чтобы приступы возникали как можно реже.
Забота о своем здоровье, своевременное предупреждение заболеваний поможет сохранить активность на долгие годы.
Важный факт: Болезни суставов и лишний вес всегда связаны друг с другом. Если эффективно снизить вес, то и здоровье улучшится. Тем более, что в этом году снижать вес гораздо легче. Ведь появилось средство, которое…
Рассказывает известный врач >>>
Лечение грыжи межпозвонкового диска. Возможно ли?
Позвоночник состоит из тридцати трех косточек, известных как позвонки. Каждый позвонок разделен от смежных, непосредственно с помощью дисков межпозвонковых, губчатой, но достаточно мощной соединительной тканей. Межпозвоночные диски, а еще связки и костяные отростки, соединяют отдельные позвонки, чтобы помочь поддерживать позвонкам выравнивание и искривление всего столба, и при этом позволять им движение.
Позвоночник имеет такой канал, при котором есть очень важные жизненно необходимые элементы, связанные со спинномозговой жидкостью. В таком канале есть сам мозг и он окружен ею. На той и другой сторонке позвоночника есть маленькие отверстия, позволяющие выйти корешку из канала.
Содержание:
- Отделы позвоночника
- Виды и классификация
- Стадии
- Диагностика грыжи межпозвоночного диска
- Симптомы
- Причины патологии
- Почему появляется грыжа?
- Операция
- Нуклеопластика
Отделы позвоночника
Позвоночник имеет три отдела:
- Шейный – имеет семь позвонков в области шеи. Эти позвонки маленькие и позволяют подвижности шеи.
- Грудной — состоит из 12 позвонков спины. Они крупнее и сильнее, чем шейные позвонки. Каждый грудной позвонок прикрепляется к ребру с обеих сторон. Это обеспечивает значительной жесткости, и прочности в грудной части позвоночника.
- Поясничный — как правило, состоит из пяти позвонков. Они находятся ниже грудных позвонков и маркированы (L1, L2, L3, L4, L5) в порядке убывания начиная с самого верха. Межпозвоночные диски пронумерованы. Первый поясничный диск маркирован L1-2, и они помечены последовательно вниз L5 S1. s1 — представляет собой крестец, который соединяет позвоночник с тазом.
Эти позвонки являются самыми большими, потому что они выдерживают наибольшее количество нагрузки. Грыжа межпозвонкового диска l4 s1 редко встречается. Позвонки поясничного отдела позвоночника более подвижны, чем в грудном отделе позвоночника. Из-за этих факторов, поясничный отдел позвоночника больше страдает от дегенеративных заболеваний и грыж дисков.
Крестцово — копчиковая — самая нижняя часть позвоночника. Он прикрепляется к тазу с обеих сторон. Пятый позвонок в поясничном отделе низа позвоночника иногда может быть слит с крестцом.
Грыжа диска происходит, когда волокнистая внешняя часть диска разрывается, а пульпозное (желеобразное) ядро прорывает фиброзное кольцо межпозвоночного диска. Когда грыжа межпозвоночного диска сжимает близлежащий нерв, получается защемление нерва, что вызывает боль, онемение, покалывание или слабость в руках или ногах. Вещество, которое составляет желеобразное ядро диска, также может воспалять и раздражать нерв, вызывая дополнительную боль.
Виды и классификация
Межпозвоночные грыжи делятся на три вида:
1. По размерам:
- Протрузия – выпячивание диска на 1-3 мм.
- Пролапс — выпадение диска на 3-6 мм.
- Развитие грыжи – выпячивание диска на 6 до 15.
2. По виду тканей межпозвоночные грыжи:
- Костные (спондилезный остеофит) – диагностируется очень редко (в 1% случаев) у пожилых людей.
- Хрящевые (остеофиты) – развиваются у 15% больных.
- Пульпозные (грыжа Шморля)- образуются в 84% случаев.
3. По направлению выхода в соответствии с центром тяжести позвоночно сегмента:
- Фораминальная – грыжевое выпячивание осуществляется через отверстие, из которого выходят нервные окончания
- Медианная грыжа диска – характеризуется расколом круглого дискового хряща по радиусу. Выходные ворота в данном случае направлены к периферии от круговой площадки позвонкового тела
- Левосторонняя
- Правосторонняя
- Передняя
- Задняя
Стадии
Прогрессирование патологии варьируется от внезапного до медленного появления симптомов. Существуют четыре стадии:
- Протрузия диска
- Выпавший диск
- Экструзия диска
- Поглощенный диск
Этапы 1 и 2 называются неполной межпозвоночной грыжей, а 3 и 4 являются полной грыжей. Неврологический дефицит может включать в себя сенсорные изменения (то есть покалывание, онемение) и изменение при движении (слабость, нарушение рефлекторных функций). Эти изменения вызваны сжатием нерва, создаваемого давлением со стороны внутреннего диска.
Прогрессирование грыжи
- Шейный — боль распространяется в области шеи, плеч и рук.
- Грудной — боль распространяется в грудь.
- Поясничный — боль распространяется в ягодицы, бедра, ноги.
Синдром конского хвоста происходит от центральной грыжи диска и является серьезной патологией требующей немедленного хирургического вмешательства. Симптомы включают в себя двустороннюю боль в ногах, потеря перианальной ощущение (ануса), паралич мочевого пузыря, а также слабость анального сфинктера.
Диагностика грыжи межпозвоночного диска
Позвоночник исследуют у больного стоя. Из-за мышечного спазма, можно увидеть, потерю нормальной кривизны позвоночника. Корешковая боль (воспаление спинного нерва) может возрастать при надавливании на пораженный участок.
Тест (прямолинейной ноги).
Пациент ложится, колено разводится, и бедро сгибается. Если боль усиливается — это указывает на воспаление нижних пояснично-крестцовых нервных корешков. Другие неврологические тесты проводятся, чтобы определить потерю чувствительности и моторной функции. Изменение патологических рефлексов могут указывать на расположение грыж.
Необходимо сделать рентгенограмму и МРТ (магниторезонансная томография) содержащую более подробную информацию. МРТ является лучшим методом, который позволяет врачу увидеть мягкие ткани позвоночника, невидимые в обычном рентгене.
Результаты обследования и испытаний сравниваются, чтобы сделать правильный диагноз. Это включает в себя определение местоположения грыж и определяет варианты последующего лечения.
Симптомы
Дорзальная грыжа межпозвонкового диска обычно протекает бессимптомно, но иногда наблюдают появление таких симптомов: дискомфорт, боль в нижней части спины, которая продолжается в течение длительного времени. Со временем боль становится сильнее. Она начинает быть судорожной. Особенно ощущается дискомфорт после физической нагрузки в одном положении. Больной может услышать в спине щелчки или хруст.
Во время болевого синдрома боль является интенсивной, даже во время дыхания и кашля. Со временем боль начинает отдавать в ногу. В результате ухудшения дискомфорта в спине трудно выпрямить ногу, ухудшается коленный рефлекс, наблюдаются и другие симптомы.
Если не лечить, состояние будет постепенно ухудшаться, приведет к разрыву фиброзного кольца, что может привести к постоянному параличу. Чтобы выбрать лечение, необходимо выяснить причину возникновения грыжи.
Медианная грыжа межпозвонкового диска это один из вариантов задних грыж дисков L5 S1, L4 L5 образуется в месте, где с канала спинного мозга выходят нервные стволы. Приводит к серьезной патологии.
Циркулярная грыжа межпозвонкового диска проявляется своеобразно: затрудняются движения, ухудшается общая подвижность. В месте поражения отек, который может сдавливать не только корешки, но и спинной мозг.
Секвестрированная грыжа межпозвонкового диска – это крайне тяжелый вариант. Происходит выпадение пульпозного ядра диска в область спинномозгового канала, где проходят спинномозговые нервы. Болезнь происходит у людей страдающих грыжей межпозвоночного диска с протрузией или выбуханием диска. Относится к третьей степени сложности.
Причины патологии
Возрастные изменения в волокнистой, и хрящевых тканей позвоночника способствуют протрузии диска и разрывам фиброзного кольца, вызывая образование грыж. Прыжки с высоты, травмы и вес сильно влияет на межпозвонковые пространства.
Основные причины:
- Травмы позвоночника или шеи.
- Деформирование с возрастом.
- Неправильный подъем тяжести.
- Заболевание ОДА (опорно-двигательного аппарата).
- Заболевание суставов (артроз, артрит).
- Сифилис.
- Тучность.
- Длительный остеохондроз.
Грыжа межпозвоночного диска случается чаще всего в поясничном отделе позвоночника, особенно в L4 L5 и уровни L5 S1 (L — поясницы, S — Сакральная). Это происходит потому, что поясничный отдел позвоночника несет большую часть веса тела. Особенно актуально в случаях грыж большого размера.
Наиболее всего уязвимы люди в возрасте 30 — 50 лет, потому что с возрастом позвоночник теряет свою эластичность. Циркулярная грыжа межпозвонкового диска чаще всего повреждает сегмент L5 S1.
C5 C6 (C6 нервных корешков) — грыжа межпозвоночных дисков С5 С6 может вызвать слабость в двуглавой мышцы (в передней части верхней части рук) и запястья разгибателей. Онемение и покалывание вместе с болью может излучать к стороне большого пальца руки. Это один из самых распространенных случаев для шейной грыж диска.
При шейной грыже наиболее часто страдают позвонки C6 C7 сегментов. C6 C7 (C7 нервного корешка) — грыжа диска в этой области может вызвать слабость в трицепс (мышцы в задней части плеча и распространяющаяся к предплечью) и разгибательных мышц пальцев. Онемение и покалывание наряду с болью может распространяться вниз трицепсов и в средний палец.
Таблица патологий сегментов позвоночника
| Подробное описание сегмента | Внутренние органы и части тела, на функции которых может влиять положение позвоночника и патология межпозвоночных диско | Симптомы неправильного положения позвоночника или грыжи межпозвоночного диска |
| L4 L5 | Голени, стопы, пальцы ног. | Заболевания суставов (отеки, онемение и боль в стопах и пальцах ног). |
| C5 C6 | Мышцы шеи, предплечья. | Остеохондроз (боль в шее, плечах и затылке). |
| C6 C7 | Плечевой и локтевой суставы и щитовидная железа. | Нарушение ОДА (нарушение подвижности, боль в плечах и локтях, гипотериоз). |
Почему появляется грыжа?
Межпозвоночные диски являются гибкими «втулками» между позвонками. Их основным рабочим местом, является пространство для спинномозговых нервов, которые выходят из спинного мозга через костные окна (так называемые межпозвонковые отверстия), и действуют в качестве амортизаторов. Диски изготовлены из двух отдельных частей.
Фиброзное кольцо. Кольцевое пространство является внешней частью диска. Оно состоит из связочных колец (можно сравнить с кольцами на дереве). Часть пульпозного центра содержит желейное ядро. Жидкость не может быть сжата, таким образом, эти желейные центры выполняют функцию амортизаторов.
Когда вы несете вес, давление толкает ядро в сторону внешней части диска на 360 градусов. Когда вы наклоняетесь вперед, ядро выталкивается больше к задней части диска. Кольцевые волокна, как правило, достаточно жесткие, чтобы содержать диск во время обычной деятельности, включая работу.
Но когда слишком много дискального давления, эти слои могут быть связками и начнут разрушаться изнутри. По мере того как самые внутренние слои начинают рвать, желе ядра начинает вытесняться наружными (вправо или влево или обе) задние части диска. Чем больше разрыв, тем больше выпуклость.
Травмы, которые вызывают межпозвоночные диски, выпирают грыжу. Это может быть вызвано либо острой травмой или повторяющейся физической нагрузкой. Механические напряжения действуют на травмированные или ослабленные кольцевые связки и позволяют желе выпирать наружу.
Если выпуклость (часто упоминается как грыжа диска) выступает на небольшой площади (менее 25% окружности диска), то мы называем ее в качестве координационного центра диска. Однако, слишком часто, позвоночный диск может выпячиваться на большие площади (до 50% от окружности диска). Эта патология называется — диффузная грыжа межпозвоночного диска.
Различия в двух случаях незначительны. Координационные вздутия диска являются более локализованными, вызывая боль, которая обычно сфокусированная в одной области. Это происходит потому, что там меньше участвующих нервов. Необходимо иметь в виду, что грыжа межпозвоночного диска может часто вызывать ишиас.
Поскольку диффузные дисковые вздутия занимают больше места, они, как правило, вызывают более широкий спектр симптомов. Боль часто с обеих сторон. Но благодаря давлению на шнур, может давать другие симптомы благодаря нескольким спинномозговым нервам.
Боль помогает узнать, с какого рода грыжей диска вы имеете дело. Время восстановления может более длительным, для диффузного рода грыжи.
Парамедианная грыжа межпозвонкового диска также известна под несколькими другими названиями, в том числе, заднебоковая грыжа межпозвоночного диска, парамедиальная выпуклость диска, парасрединная выпуклость диска и парамедиальное выпячивание диска. Это явление независимо от точной диагностической терминологии, является наиболее распространенным типом грыжи межпозвоночного диска среди существующих. Наиболее распространенная она в поясничном отделе позвоночника.
Хотя это не имеет решающего значения, чтобы полностью понять природу заднебоковой грыжи, по сравнению с боковой или центральной грыжи диска, это всегда хорошая идея, чтобы изучить основы о дисковых выпуклостях для того, чтобы улучшить свои шансы на успешное лечение и устранение боли. В конце концов, каждый тип грыжа может производить различные эффекты на различных типах нервной ткани.
Эти грыжи имеют асимметричную выпуклость рисунка. Они могут повлиять на правую сторону или левую сторону диска, и, как правило, входить в боковую выемку на боковой стороне спинного мозга.
В некоторых случаях парамедиальная грыжа, как правило, падает на дуральный мешок на фронтальной или боковой поверхности. В более редких случаях эти грыжи могут фактически затрагивать спинной мозг.
Помните, что грыжи, которые полностью или частично блокируют фораминальное пространство, называется — фораминальная грыжа межпозвонкового диска.
Парамедиальный диск может выпирать на широкой основе или иметь очаговый характер. В большинстве случаев не вызывает проблем, вызванная симптоматическая боль не требует какого-либо особого ухода, и, скорее всего, пройдет самостоятельно.
Некоторые грыжи могут потребовать профессионального медицинского лечения и даже хирургического вмешательства. Это особенно актуально для тяжелых и проверенных случаев защемления нервов или при стенозе позвоночного канала, когда выпуклость фактически сдавливает спинной мозг.
Не забудьте сравнить любые фактические симптомы с клиническими симптомами, после постановки диагноза, чтобы улучшить шансы на успешное лечение, независимо от того, какую терапию вы выбрали. Если симптомы не совпадают с диагнозом, то любое лечение вряд ли окажется успешным.
Срединная грыжа межпозвонковых дисков является типом травмы спины, что может вызвать сильную боль, которая, как правило, продолжается в течение определенного периода времени. Защемление нерва может послужить грыже межпозвоночного диска. На этот момент, пострадавший может чувствовать различные ощущения, от онемения и покалывания слабости в мышцах к чувству поражения электрическим током в позвоночник.
В некоторых случаях, больной может на самом деле потерять контроль функциональных возможностей мочевого пузыря. У людей страдающие от межпозвоночной грыжи, могут развиваться хронические проблемы, и часто проводят годы в процессе восстановления от травмы. Чем старше возраст, тем выше вероятность развития грыжи диска.
Большинство людей затрудняются назвать точную причину образования грыжи. Тяжесть необходимо
поднимать с согнутыми в ногах коленах, как бы группируясь. Редко, травматическое событие, как падение или удар по спине может вызвать грыжу межпозвоночного диска.
Операция
Если курс лечения нехирургическим (как правило, от четырех до шести недель) не является эффективным для снятия боли грыжи. Часто микродискэктомия (тип поясничной декомпрессионной хирургии) — используется для лечения компрессии нерва с грыжей межпозвоночного диска.
Во время минимально инвазивной процедуры микродискэктомии, грыжа межпозвоночного диска под корешок нерва удаляется. Давая нервному корешку больше пространства, давление сброшено, и корешок нерва может начать освобождаться.
Процедура микродискэктомия, как правило, успешна для снятия боли в ноге (при ишиасе), вызванных грыжей межпозвоночного диска. Хотя для восстановления нерва понадобится несколько недель или месяцев. Пациенты часто чувствуют облегчение в ногах, и, как правило, имеют минимальное количество дискомфорта после операции.
Консервативные методы
Первый шаг лечения, как правило, отдых и использование НПВП (нестероидных противовоспалительных препаратов), такие, как ибупрофен, напроксен, или ингибиторов ЦОГ-2.Если боль от шейной грыжи межпозвоночного диска является тяжелой и продолжается в течение более двух недель, врачи могут прописать дополнительные лекарства, в том числе:
- стероиды, чтобы сократить воспаление и облегчить боль;
- сильное обезболивающее если сильная боль.
Если боль длится более двух-четырех недель, часто рекомендуются:
- Физическая терапия и физические упражнения, чтобы помочь уменьшить давление на нервный корешок хиропрактика манипуляции с низкой скорости может быть полезным.
- Тем не менее, с осторожностью следует использовать с манипуляции, если пациент испытывает какие-либо неврологические расстройства.
- Руководство тяги, чтобы освободить нерв, выходящий из позвоночного канала.
- Эпидуральная инъекция, чтобы устранить боль и снять воспаление.
Черезкожное лечение межпозвонковых грыж дисков
При отсутствии значительного облегчения боли при консервативном лечении, включая оральные обезболивающие и противовоспалительные препараты, рекомендуется хирургическая операция. Точный контроль позиционирования иглы обеспечивает оптимальное распределение стероидов вдоль болезненного нервного корешка. Обычные хирургии предлагает неоптимальные результаты, которые часто заканчиваются инвалидностью.
Для достижения минимально инвазивной дискальной декомпрессии, были разработаны различные методы перкутанные. Их принцип заключается в удалении небольшого объема ядра, что приводит к важному уменьшению интрадискального давления, а затем снижении давления внутри грыжи диска.
Показаны эти операции, только для грыж, обнаруженных с помощью компьютерной томографии или магниторезонанса. Методы, такие как радиочастотная или лазерная нуклеотомия кажутся более эффективными, чем чисто механических нуклеотомии. Но, насамом деле, положительных отзывов мало.
Лечение боли в симптоматической грыже диска, зависит главным образом, от консервативного ухода, совмещая отдых, физиотерапию, анальгетики и противовоспалительные препараты. Субоптимальные результаты традиционной открытой хирургии привели к разработке минимально инвазивных методов.
Минимально инвазивные черезкожные техники, используемые сегодня предназначены для удаления небольшого количества центрального ядра, с тем, чтобы уменьшить интрадискальное давление и, таким образом, избежать сжатия.
Корешковая боль из-за грыжи диска не может быть объяснено с помощью чисто механического подхода. Стероидные инъекции противопоказаны пациентам с сахарным диабетом, язвенным заболеванием желудка и беременным. У пациентов с нарушениями коагуляции, эпидуральная пункция противопоказана.
Нуклеопластика
Это оперативное вмешательство по удалению грыжи межпозвонкового диска. Выполняется под местной анестезией через пункционную иглу. Игла вводится в полость межпозвонкового диска. Во время операции ведется постоянный рентгеновский контроль. Процедура проводится в амбулаторных условиях.
Руководство изображения обеспечивается с помощью КТ, МРТ или рентгеноскопии. Контроль КТ часто является предпочтительным, поскольку это позволяет точное планирование и позиционирование иглы. Инъекция соединительной ткани требует строгой асептики. При удалении грыжи дисков с помощью такой операции, воздействие на ткань диска производится холодной плазмой.
Лечение грыжи межпозвоночного диска является сложным из-за индивидуализированного характера боли и симптомов каждого пациента. Вариант лечения, который снимает боль, и дискомфорт для одного пациента может не работать для другого. Консультируясь с несколькими специалистами, пациент может найти наиболее приемлемый вариант лечения для их случая, и могут избежать операции.
Полезные статьи:
lechenie-sustavy.ru
Здоровье, быт, увлечения, отношения
Грудной остеохондроз из всех известных видов остеохондроза наименее выражено протекает. В случае грудного остеохондроза происходят дегенеративные изменения в межпозвонковых хрящах (дисках) в грудном отделе позвоночника, а также в самих позвонках – вторичные изменения. Распространен грудной остеохондроз достаточно широко, хотя он диагностируется заметно реже, чем все другие виды остеохондроза, и мягче протекает, чем, к примеру, поясничный или шейный остеохондроз, проявления его не настолько болезненны. Однако основная неприятная особенность такого вида остеохондроза заключается в том, что диагностировать его бывает трудно, поскольку грудной остеохондроз может походить по симптомам, к примеру, на инфаркт миокарда, или стенокардию, или болезни желудочно-кишечного тракта.
Симптомы и признаки Грудной остеохондроз может стать причиной проблем с кишечником, сердцем, он оказывает весьма негативное влияние на почки, печень и поджелудочную железу. Однако весьма многообразны проявления этого заболевания, поэтому трудно выделить четкий комплекс симптомов, который позволяет однозначно диагностировать у человека грудной остеохондроз. Следующие симптомы наблюдаются наиболее часто при поражении грудным остеохондрозом:
• Болезненность при поднимании левой или правой руки;
• боль при глубоком выдохе и вдохе; • межреберные боли; • затруднение в любом наклоне корпуса. Грудной остеохондроз характеризуют межреберной боль, вызывающая затруднения дыхания. Наиболее интенсивна боль по ночам, усиливается при охлаждении, вибрации или поворотах туловища, чуть реже при наклоне в сторону. Такая боль, отдающая в переднюю поверхность грудной клетки, очень похожа на боли в сердце, но, в отличие от настоящей кардиалгии, продолжительна и при приеме нитроглицерина не уменьшается. При обострениях грудного остеохондроза чувствуется болезненность грудины, которая женщинами воспринимается как патологии молочной железы. Боли могут продолжаться несколько недель при обострениях грудного остеохондроза.Дорсалгия и дорсаго Грудной остеохондроз сопровождают два вертебральных синдрома – дорсаго и дорсалгия. Дорсаго – это внезапная острая боль, возникающая в грудном отделе позвоночника. Обычно она наблюдается у тех людей, кто вынужден сидеть подолгу, склонившись над столом, и чаще всего – в случае вставания после длительной сидячей работы из-за стола. Боль при дорсаго может быть довольно сильной – даже дышать больно. Мышцы напряжены, объем движений ограничен в пояснично-грудном или в шейно-грудном отделах позвоночника.
Дорсалгия начинается незаметно, постепенно, продолжается две-три недели. Характерны различные явления дискомфорта и не резко выраженные боли, локализующиеся в пораженном позвоночном отделе. Усиливаются болевые ощущения при глубоком дыхании и наклонах в стороны или вперед. Определяются сильное напряжение мышц и ограниченный объем движений в шейно-грудном отделе (это верхняя дорсалгия) или же в пояснично-грудном отделе (это нижняя дорсалгия). Боли усиливаются обычно ночью, боль после пробуждения сама проходит при непродолжительной ходьбе. Боли способны усиливаться при глубоком дыхании или длительном вынужденном положении тела.
Осложнения и синдромы Другие болевые синдромы наблюдаются при грудном остеохондрозе, они могут затруднить адекватную диагностику заболевания. При поражении верхнего грудного сегмента позвоночника в области глотки и пищевода возникают боли, ощущения инородного тела за грудиной или в глотке. Остеохондроз среднегрудного сегмента в правом подреберье провоцирует боль, что диагностируется иногда как холецистит, панкреатит, колит. При патологии нижнего грудного отдела в брюшной полости возникают боли, которые могут напоминать патологию кишечника.
При этом нет прямой связи между усилениями болей и погрешностью в диете или качеством пищи, с сезонностью боли тоже не связаны. Но усиление болей отмечается после физической нагрузки, как правило, уже во второй половине суток. Боли после ночного отдыха полностью проходят или стихают.
Со временем грудной остеохондроз может стать причиной болезней внутренних органов. Наиболее серьезное осложнение – это патология коронарных (сердечных) сосудов и дистрофические изменения, которые происходят в сердечной мышце. Эти изменения – следствие раздражения рецепторов грудного и шейного отдела позвоночника и симпатических образований, связанных с ними. Также возможны нарушения перистальтики кишечника, дискинезия желчного пузыря, патологические процессы в двенадцатиперстной кишке. Именно поэтому своевременная диагностика крайне важна для лечения этого опасного и коварного заболевания позвоночника. Для лечения остеохондроза нужен комплексный подход, который основан на сочетании разных методик лечения. Правильный выбор методики позволит добиться в лечении остеохондроза самых стойких результатов.
Для лечения остеохондроза применяют нижеперечисленные методы лечения и лекарственные средства: • нестероидные противовоспалительные средства – уменьшают болевые проявления при лечении остеохондроза, в стадии обострения подавляют воспалительные реакции, протекающие в зоне пораженных позвонков; • миорелаксанты – это препараты, которые существенно снижают боль, расслабляя напряженные мышцы спины; • лечение вытяжением (тракционное). В процессе лечения вытяжением остеохондроза возникает растягивание околопозвоночных тканей, мышц, связок, в результате этого между отдельными позвонками расстояние увеличивается на несколько миллиметров (в среднем – 1,5). В случае компрессии в позвоночном канале кровеносных сосудов или нервного корешка остеофитом или грыжей диска вытяжение помогает уменьшению отека, уменьшению сдавливания и даже его полному устранению, нормализации кровообращения. Метод вытяжения при лечении остеохондроза помогает уменьшить внутридисковое давление, увеличить межпозвонковое отверстие, уменьшить мышечные контрактуры и напряжение мышц; • при лечении остеохондроза после снятия болевых ощущений рекомендуют препараты, ускоряющие восстановительные процессы – биогенные стимуляторы, анаболические препараты, витамины группы В, препараты сосудистые (улучшают кровоснабжение позвоночника и питание нервных корешков); • при лечении остеохондроза также рекомендуют успокаивающие средства, поскольку постоянное присутствие болей провоцирует взвинченность и утомление нервной системы; • различные виды физиотерапии (дарсонвализация, ультрафиолетовое облучение, фонофорез, электрофорез, ультразвук, воздействие магнитного поля, диадинамические токи, массаж, подводный душ, грязевые аппликации) также применяются при лечении остеохондроза для уменьшения боли и отека тканей, стимулирования мышечной фиксации, улучшения кровообращения; • иглорефлексотерапия; • мануальная терапия; • лечебная физкультура.
goldstarinfo.ru
Симптомы грудного хондроза
Не редкость, когда во время наклона либо простой ходьбы, возникают болевые ощущения в области сердца. При данной боли сразу же возникает опасение за состояние сердца. Однако, заключения о проблемах с сердцем может быть ошибочно. При беспокойствах в грудине, возможен грудной хондроз. Симптомы недуга позвоночного столба многочисленные, и зависят от степени запущенности патологии. Проявляющиеся симптомы хондроза грудного отдела специалистами разгруппированы, в зависимости от стадии болезни.
В связи с этим, различают три состояния хондроза грудного отдела позвоночного столба:
- Начальная.
- Острая.
- Хроническая.
Исходя из прогресса недуга, лечащими специалистами-ревматологами назначается оптимальная лечебная программа, позволяющая в кратчайшие сроки убрать негативные проявления патологии.
Начальная стадия
На начальном этапе образования проблемы, пациенты, в большинстве случаев, не отдают должного внимания состоянию своего организма, уповая на временность плохого самочувствия и ограниченности движения. Между тем, симптомы грудного хондроза имеют яркие примеры, по которым можно выявить недуг на раннем этапе его развития.
Боль в грудине с переходом на левое плечо и руку
Признак появляется «не с места в карьер«, а в течение первых 14 дней. Данный эффект имеет мимолетные неприятные ощущения, которые потом начинают усиливаться из-за бездействия со стороны потенциального больного.
Больные остеохондрозом, не предпринявшие меры к походу в поликлинику, получают, в последствие, боли, перетекающие на плечи и руки. Синдром особенно явен в моменты утреннего пробуждения, когда кости скелета совсем не размяты. Опереться на руку, чтобы подняться с постели бывает очень мучительно. В течение дня, когда человек несколько разомнет своё тело за выполнением рабочих или домашних обязанностей, синдром понемногу утихает и забывается.
Однако, боль может вернуться «кинжальным» прострелом в позвоночнике, через плечо к руке, что заставляет больного немедленно прекратить какие-либо движения, дабы уменьшить болевой эффект.Боль в лёгких с возможным возникновением одышки
В случае продолжительного бездействия со стороны больного, появляются новые признаки хондроза грудного отдела. Яркий пример начальной стадии патологии — болевые ощущения в грудине. При этом синдроме не редки случаи, когда больному становится затруднительно дышать. Такие моменты наступают при наклонах, либо при желании встать, находясь долгое время в неподвижном сидячем состоянии. Боль характеризуется тупым эффектом, старающимся сдавить грудную клетку, что и влечёт за собой трудности дышать полной грудью.
Однако, при резких поворотах торса, боль может «простреливать», при этом заставляя пациента даже невольно вскрикнуть.Острая форма
Нежелание проводить какие-либо лечебные действия в отношении имеющейся патологии, вызывает острую форму недуга.
Боль вдоль позвоночного столба
Симптом относится к начальной стадии острой формы патологии. Боль явно ощущается больным не только в средней части позвоночника, но и отдается болезненностью в шею и поясничный отдел. Синдром появляется на фоне ухудшения состояния межпозвоночных дисков. Со временем, их хрящевая структура теряет эластичность, уменьшается по своей толщине. Это приводит к болевым эффектам, создаваемым позвонками грудного отдела посредством сдавливания изношенных межпозвоночных тканей. Боли могут носить резкий пронзительный характер, если выполнено неловкое движение или наклон, а также отдавать тупым сдавливанием. Данные негативные эффекты особенно распространены для людей со значительным избытком массы тела.
По этой причине, грузным пациентам с грудным хондрозом следует пересмотреть своё физическое состояние, убрав жировые прослойки.Чувство онемения зоны между лопатками и левой руки
Данный симптом возникает преимущественно в утреннее время, после сна, а также, когда человек долго не меняет своё положение, находясь в одной позе, например, сидя. Ухудшение состояния связано с плохим кровообращением в грудной области позвоночника. Больной, в буквальном смысле, не чувствует собственную спину и руку. На ощупь указанные части тела «холодные».
Однако, состояние проходит, только лишь стоит некоторое время поработать руками и плечевым поясом.Локальная боль верхней области живота
На фоне продолжающихся дегенеративных процессов в межпозвоночных дисках, болевые чувства возникают в других внутренних органах. У женщин может хондроз отдавать в молочную железу и другие органы. Не редкость боли в верхней части желудка. Переплетение рецепторов нервной системы настолько тесно, что боль от сдавленных межпозвоночных дисков отголоском возникает вверху живота. При этом, больному может показаться, что у него развивается какая-нибудь патология желудочно-кишечного тракта.
Характер появившихся болей имеет тупой и давящий эффект, напоминающий голодный желудок.Чувство «ползания мурашек» и онемение в груди
Ещё одним признаком грудного хондроза в острой форме выступает ощущение ползания «мурашек». На этом фоне больной чувствует некоторое онемение, т. е. при проведении ладонью по груди, рука ощущает холодность. Сдавленность межпозвоночных дисков в сочетании с ухудшенным кровообращением в беспокоящей зоне позвоночника, обеспечивает типичный признак патологии.
Данный симптом даёт о себе знать практически каждый день, если нет соответствующего медицинского вмешательства.Хроническая форма
Данная форма проявляется периодически. При этом, появляются свои соответствующие симптомы.
Болезненные колики в межреберных промежутках на вдохе
К наиболее ярким симптомам хронической формы рассматриваемой патологии относится состояние, когда больной чувствует болезненные ощущения между ребер. Данный межреберный хондроз — это болезненная производная от беспокоящих позвонков грудного отдела. Этот признак может возникнуть не только по причине неловкого движения, перенапряжения от какой-нибудь взятой ноши, но и просто при вдохе.
Данный признак относится к невралгическим симптомам.Боль в левой половине грудной клетки
Болезненный симптом в виде ноющего сдавливающего эффекта — ещё один из многочисленных признаков, предопределяющих наличие грудного хондроза. Во время таких приступов, пациент начинает чувствовать боль, напоминающую сердечную. В этом случае может сложиться ложное впечатление проблемы с сердцем. Между тем, это таким образом даёт о себе знать межреберный хондроз, являющийся производной проблемы, связанной с хондрозом грудного отдела позвоночника.
В такие моменты больные не могут поднять руки из-за мощной невралгии, которую создаёт межрёберный спазм.Прострел между ребрами
Симптом появляется в моменты резких движений туловищем. Это происходит по причине сильной раздраженности нервных корешков, зажатых между беспокоящими позвонками. Указанный признак патологии характерен в случаях, когда человек переносит или поднимает тяжести либо успел застудиться в межсезонье. Чтобы избежать или минимизировать подобные случаи, целесообразно избегать физических нагрузок, а также одевать теплую одежду, соответствующую погодным условиям.
Это поможет избежать болезненных рецидивов.Изменение половой функции
Рассматриваемый симптом имеет место быть в подавляющем большинстве случаев, когда патология перешла в фазу хронического недуга. Со временем пациенты мужского пола чувствуют расстройства эректильной функции. При этом признаке, больные чувствуют ноющую боль в области половых органов. Данное беспокойство возникает в утренние часы, когда тело еще не размято посредством физических упражнений.
Болевой синдром постепенно проходит в течение дня, и пациент практически перестает его чувствовать.Часто задаваемые вопросы
При появлении тех или иных болей, пациенты мучаются определенными вопросами природы происхождения данного негативного ощущения. Зная дополнительную симптоматику, любой больной сможет определить присутствие хондроза грудного отдела позвоночника. Вот некоторые наиболее задаваемые вопросы.
Может ли хондроз отдавать в молочную железу?
Многие женщины задаются вопросом «может ли болеть грудь при грудном хондрозе»? Определенно «да». При развитой форме хондроза, патология распространяется с позвоночника на грудную клетку. Это обусловлено сильным раздражением нервных окончаний при сдавливании поврежденных позвонков. Таким образом, болевой эффект перетекает с позвоночного столба в межреберное пространство (хондроз грудной клетки). Болевые ощущения в грудной клетке, со временем, начинают раздражать молочные железы ноющими болевыми ощущениями. В этом случае, женщинам кажется, что появилась какая-то патология, связанная с молочными железами.
Это суждение ошибочно, и является ярким признаком сильных проблем с позвоночником, ввиду появления такого заболевания, как хондроз.Может ли болеть сердце от хондроза?
Другой, не менее часто задаваемый вопрос «может ли при грудном хондрозе болеть сердце»? Типичным признаком развитой патолгии позвоночника является ощутимая боль в области сердца. Синдром может возникнуть в любое время суток, и имеет периодическое проявление. Больные, которые мало что понимают в процессах, появляющихся при грудном хондрозе, думают о возникшей болезни сердца. Однако, это не так.
Данный негативный эффект в области сердца обусловлен дегенеративными процессами, происходящими в межпозвоночных дисках. Однако следует проконсультироваться с терапевтом и пройти необходимые обследования, чтобы точно знать причину Обязательно посмотрите полезное видео на эту темуВывод по теме
Хондроз, вне зависимости от того, затрагивает он шейный, грудной или поясничный отдел позвоночника, требует соответствующего медицинского вмешательства со стороны квалифицированного специалиста. От того, насколько профессиональным окажется подход специалиста, зависит и качество лечебного процесса, а значит, и излечение больного. В связи с этим, при перечисленных симптомах, не медлить, а сразу же записываться на прием к врачу. Это поможет быстро установить патологию, предотвратить ее перетекание в хроническую форму. Для установления правильного диагноза необходимо пройти соответствующее обследование. Получить наиболее точные результаты по наличию грудного хондроза поможет проведение магнитно-резонансной томографии, ультразвуковое исследование беспокоящего отдела позвоночника.
На основании проведенных исследований, специалист даст необходимые рекомендации по лечению.
Как забыть о болях в суставах и позвоночнике?- Боли ограничивают Ваши движения и полноценную жизнь?
- Вас беспокоит дискомфорт, хруст и систематические боли?
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей?
- Люди, наученные горьким опытом для лечения суставов пользуются...Читать далее >>
zdorovya-spine.ru