Миома мозга
ЧТО НУЖНО ЗНАТЬ о ДОБРОКАЧЕСТВЕННЫХ ОПУХОЛЯХ МОЗГА
Хирургия головного мозга // Что нужно знать о доброкачественных опухолях мозга
Как известно, опухоль возникает тогда, когда клетки начинают проявлять безудержный, необычный рост аномальных клеток. Существует два вида опухолей мозга (как и других органов) - доброкачественные и злокачественные. Для доброкачественных опухолей характерно отсутствие активности после определенного периода роста, а кроме того, они не прорастают в соседние окружающие ткани.
Диагностика доброкачественных опухолей мозга на КТ или МРТ незатруднительна. Доброкачественные опухоли мозга отличаются медленным ростом, а также явными четкими границами роста, которые определяются на КТ или МРТ. Они крайне редко дают метастазы или перерождаются в злокачественные опухоли. Хорошей новостью касательно доброкачественных является то, что они могут быть излечимы без операции и, обычно, не рецидивируют.
Точной причины появления доброкачественных опухолей мозга неизвестно. Однако, считается, что предрасполагающими факторами могут быть генетические аномалии, воздействие радиации или длительное действие химических веществ, например, хлорид винила, формальдегид и др.
Однако, сами по себе доброкачественные опухоли головного мозга могут проявляться точно так же, как и злокачественные, так как и те, и другие вызывают сдавление структур мозга, в том числе и жизненно важных. Вот почему при опухоли мозга не так важно, доброкачественная она или злокачественная, гораздо важнее ее локализация. При отсутствии лечения, даже учитывая медленный рост доброкачественных опухолей, они могут вызывать бурную очаговую симптоматику.
Проявления доброкачественных опухолей головного мозга
Начальные проявления доброкачественных опухолей мозга могут быть стертыми и не вызывать подозрений относительно онкологии, пока она не достигнет таких размеров, когда наступает сдавление тех или иных отделов мозга. Один или несколько симптомов могут появиться в случае доброкачественной опухоли мозга. Эти симптомы не являются специфичными и могут отмечаться так же и при других заболеваниях.
- Нарушения зрения, слуха, обоняния.
- Нарушения равновесия и координации движений
- Нарушение ментальных качеств, например, нарушение внимания, концентрации, памяти или речи
- Внезапные судороги
- Подергивания скелетных мышц
- Частая тошнота и/или рвота без особой причины
- Частичный или полный паралич лица
- Частые головные боли
- Онемение конечностей
Типы доброкачественных опухолей мозга
Большинство доброкачественных опухолей головного мозга происходят из ткани мозга или других тканей, относящихся к нему, например, нервов, артерий или вен. Чаще всего среди доброкачественных опухолей мозга отмечаться:
- Менингиома - самая частая опухоль мозга, встречается в 20% случаев всех опухолей мозга и развивается из тканей твердой оболочки головного и спинного мозга.
- Акустическая шваннома - опухоль из т.н. шванновских клеток, которые покрывают все структуры нервной системы, в особенности черепно-мозговые и спинно-мозговоые нервы. Доля шванном среди доброкачественных опухолей головного мозга составляет примерно 9%.
- Опухоли гипофиза - этот тип опухолей характеризуется тем, что продуцирует гормоны гипофиза. Опухоли гипофиза (обычно, аденома) возникают у 1 на 1000 человек. 15% всех опухолей мозга - опухоли гипофиза.
- Гемангиобластомы - это опухоли, исходящие из сосудистой ткани, иногда в форме кист. Встречается в 2% случаев всех опухолей мозга.
- Краниофарингиома- это кистозное опухолеподобное образование, развивается из эмбриональных клеток гипофизарного хода (т. н. кармана Ратке). Обычно встречается у детей и составляет от 1 до 4 % всех первичных внутричерепных новообразований.
- Папиллома хориоидного сплетения - это редкая опухоль мозга, которая встречается в 1% случаев всех опухолей мозга. Обычно она встречается у детей, как правило до 3 лет. Ее особенностью является то, что она нарушает свободную циркуляуию спинномозгового ликвора, в связи с чем возникают симптомы повышенного внутричерепного давления: тошнота, рвота, вялость, снижение активности. Так как эту опухоль начали специально изучать только недавно, имеется еще очень мало данных по прогнозу и лечению.
Среди других редких доброкачественных опухолей головного мозга можно отметить эпидермоидные и дермоидные кисты. Они происходят из эпителиальных клеток. Сами по себе эти образования не являются опухолями в прямом смысле слова, но могут проявляться точно так же, как доброкачественные опухоли, сдавливая структуры головного мозга.
Риски и осложнения
Основной риск доброкачественных опухолей связан с:
- Сдавлением структур головного мозга. Большая часть симптомов после операции исчезает, однако, если она проведена не своевременно, могут отмечаться необратимые повреждения ткани мозга, хотя и крайне редко.
- Судороги могут вызывать также поражения и повреждение тканей.
- Побочные эффекты, связанные с риском осложнений операции.
- Риск кровотечения в области опухоли, в ходе операции и в послеоперационном периоде.
Почти все доброкачественные опухоли головного мозга являются операбельными и поэтому безопасны, однако, в крайне редких случаях они могут перерождаться в злокачественные, и тогда опухоль начинает прорастать в окружающие ткани.
Лечение доброкачественных опухолей
Единственным отличием в лечении доброкачественных и злокачественных опухолей головного мозга является то, что при первых не применяется химиотерапия. Персональный план лечения разрабатывается врачом и зависит от возраста пациента, локализации опухоли и ее распространения, а также общего состояния пациента и наличия сопутствующих болезней. Основной способ лечения доброкачественных опухолей мозга - краниотомия - вскрытия черепной коробки и иссечение опухоли с последующей лучевой терапией. Чаще всего лучевая терапия проводится в традиционном виде - дистанционная ЛТ, либо в виде протонной терапии или радиохирургии - гамма-ножа или кибер-ножа.
В перечне препаратов для медикаментозной терапии при опухолях мозга широко применяются кортикостероиды, так как они уменьшают отек ткани мозга.
Неизлечимые доброкачественные опухоли головного мозга встречаются редко. Почти у 70% детей после операции отмечается улучшение состояния. Иногда могут быть отдаленные последствия в виде затруднения речи, зрения или снижения выносливости.
После оперативного лечения по поводу опухоли мозга примерно у 50% взрослых в возрасте 20 - 44 лет были нормальные показатели 5-летней выживаемости. В возрастной группе старше 65 лет этот показатель снижался до 5%.
(495) 506-61-01 - где лучше оперировать головной мозг
ЗАПРОС в КЛИНИКУ
www.rusmedserv.com
Миома матки: симптомы, признаки и лечение миомы матки
Миома матки – доброкачественная гормонозависимая опухоль, исходящая из среднего слоя матки – миометрия. Это заболевание очень распространено: каждая 5-6 женщина страдает той или иной формой миомы матки.
Содержание
- Распространенность заболевания
- Причины возникновения
- Способствующие факторы
- Виды миоматозных узлов
- Симптомы и признаки миомы матки
- Субмукозная миома и ее особенности
- Миома матки и беременность
- Какие методы лечения существуют
- Медикаментозная терапия
- Малоинвазивные методы
- Фуз-аблация
- Эмболизация маточных артерий
- Показания к операции
- Необходимые обследования и анализы
- Гистероскопия и гистерорезектоскопия
- Удаление миомы матки лапароскопическим методом
- Миома матки и размеры для операции
Распространенность
По распространенности это заболевание не зависит от континента, страны проживания и национальности. Чем старше возраст, тем чаще встречается патология.
| Распространенность заболевания | |
| Репродуктивный возраст (до 35 лет) | 25-30% |
| Старше 35 лет | свыше 50% |
| Старше 50 лет | свыше 70% |
В последние годы идет стремительное «омоложение» миомы матки. Если раньше заболевание встречалось у пациентов после 50 лет, то сейчас не редки случаи, когда этот диагноз ставят девушкам, которые не имеют опыта половой жизни. В возрасте 20-25 лет миома матки встречается примерно в 13-18% всех случаев заболеваний половых органов.
Поздняя реализация репродуктивной функции ведет к тому, что пары решаются на ребенка в возрасте 35 лет и старше. К этому времени у женщины могут возникнуть миоматозные узлы. Средний возраст появления миомы матки – 32 года, но показания к активному хирургическому лечению появляются примерно к 45 годам. Время развития доброкачественной опухоли занимает 5 лет. Например, если женщина впервые получила информацию, о присутствии заболевания в 32 года, то к 38 годам возникнут показания для активного хирургического лечения миомы матки.
В 84% случаев миомы матки – множественные, однако бывают и одиночные крупные миоматозные узлы.
Почему возникает миома матки
Факторами риска миомы матки являются:
- Этнический. Учеными выяснено, что риск появления миомы матки у афроамериканок намного выше, чем у жителей кавказской и азиатской принадлежности.
- Генетический. Также учеными доказано, что если у матери, бабушки, сестры, тети пациентки в анамнезе был поставлен диагноз миома матки, то у этой женщины высокий риск появления заболевания. Проводились семейные и наследственные исследования, в которых подтверждено появление миоматозных узлов у матерей и дочерей. Сейчас проводятся исследования на предмет генов, которые вызывают миому матки. Но пока результатов нет – информация в разработке.
- Паритет (количество абортов, выкидышей, беременностей в целом)
- Вредные привычки. Не выявлено корреляции между курением и миомой матки. Но к вредным привычкам относится прием алкоголя, гиподинамия – малоподвижный образ жизни.
- Нарушения питания. Ожирение способствует появлению миомы. Жировая ткань – эндокринный орган, поэтому в организме вырабатывается повышенное количество эстрогена, что влечет формирование миоматозных узлов. Каждые 10 кг лишнего веса увеличивают риск развития заболевания на 20%.
- Нарушения выработки половых гормонов. Один из факторов – раннее менархе. Появление менструаций регулируется гормонами эстрогенами. Миома – дисгормональное заболевание, которое появляется в результате нарушения гормонального равновесия, включая гормоны головного мозга, щитовидной железы, надпочечников и яичников. Миома матки появляется чаще у тех женщин, у которых месячные начались не в 15-16 лет, а в 11-12. При раннем половом созревании возникают ранние дисгормональные расстройства.
- Хронические заболевания репродуктивной системы, к которым относится поликистоз яичников, хронический эндометрит, эндометриоз, хронические сальпингиты, оофориты – воспаления придатков. На здоровом миометрии практически никогда не образуются миоматозные узлы. При воспалении матки или ее придатков в ответ мышечный слой матки дает рост миоматозных узлов. Миомы матки всегда сопровождаются хроническими эндометритами.
- Аборты, применение внутриматочных контрацептивов.
- Заболевания эндокринных желез: щитовидной, надпочечников.
Факторы, которые способствую формированию миомы матки
В группе риска женщины, у которых нет детей. Если женщина не реализовалась как мать к 35-40 годам, то риск возникновения миоматозных узлов у нее намного больше, чем у той, у которой 3-4 детей. Чем больше родов было у женщины, тем ниже риск возникновения миомы матки. 3 доношенные беременности снижают риск появления миомы матки на 50-90%.
Существует прямая связь между стрессом и миомой матки. В таких случаях возможен рост миомы с 1-1,5 см до 10 см за год.
Первая классификация миомы матки построена по принципу расположения узлов относительно мышечного слоя матки:
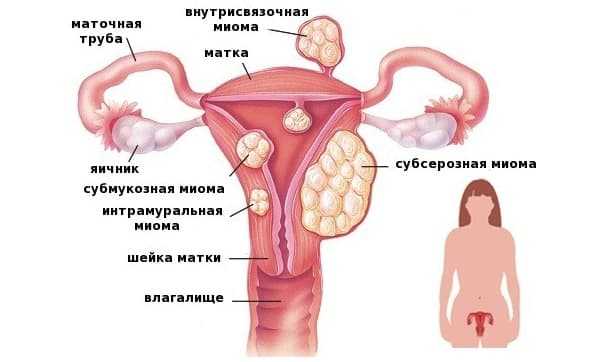
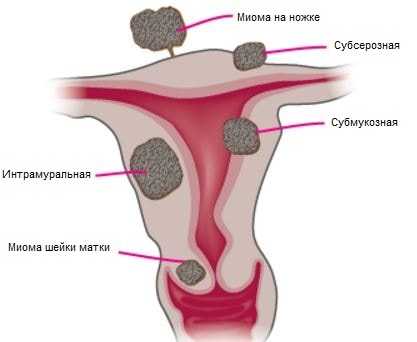
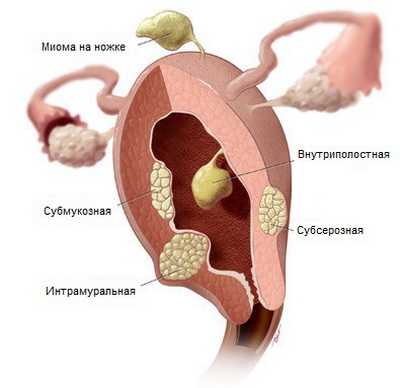
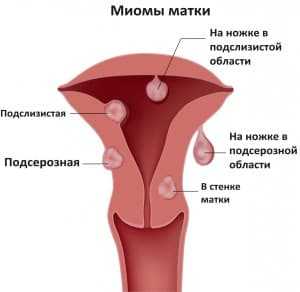
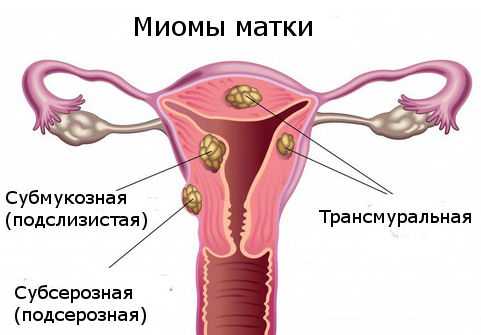
- Субсерозная миома – растет из миометрия, расположена ближе к наружной поверхности матки, но покрыта серозной оболочкой. Бывает она двух видов: на широком основании, на ножке. Каждая из них имеет особенности клинического течения и хирургического лечения. Субсерозная миома матки может приводить к осложнению – перекруту ножки.
- Субмуральный миоматозный узел (внутренняя миома) расположен в толще мышечного слоя. Они бывают разных размеров. Не все узлы нужно удалять. Малые субмуральные узлы наблюдают, контролируют их рост на УЗИ каждые 6 месяцев. Если же миома начинает деформировать полость матки, выпячивается в просвет, то она является показанием к хирургическому лечению.
- Субмукозная миома матки – этот узел растет непосредственно в полость матки. По-другому она еще называется подслизистая миома. Она бывает нескольких видов. Клиническая картина подслизистой миомы часто связана с кровотечением. Даже небольшой узел 1-2 см вызывает обильное кровотечение, которое опасно для жизни. Для них также характерны обильные менструации. Связано это с тем, что во время месячных мышечный слой сокращается недостаточно сильно, как должно быть в норме. Сосудистая ножка создает механическое препятствие для сокращения. Поэтому месячные протекают тяжело, со значительной кровопотерей.
Миома матки: симптомы и признаки
В зависимости от вида миомы проявления миоматозных узлов отличаются.
Для больших субсерозных миом, расположенных на передней поверхности матки характерно нарушение мочеиспускания и боль в животе. При этом дизурические расстройства могут проявляться:
- задержкой мочеиспускания;
- частыми позывами к мочеиспусканию;
- затруднением мочеиспускания.
Объясняется появление этих симптомов давлением гигантской миомы на мочевой пузырь и мочеиспускательный канал.
Если миома матки расположена по задней стенке, то симптомы будут связаны со сдавлением прямой кишки ввиду их близкого соседства. Проявляется такая локализация субсерозного миоматозного узла в виде запоров без нарушения диеты.
Основные симптомы миомы матки, которые характерны для любых видов и типов узлов:
- Меноррагии и метроррагии (кровотечения). С появлением миоматозных узлов месячные становятся более длительными и обильными. Это приводит к анемии железодефицитной – снижению уровня эритроцитов и гемоглобина – организм не успевает восполнять потери крови. Гемоглобин может снижаться до 70-40 г/л, при норме от 120г/л. Это становится опасно для жизни. Такие пациентки – претендентки на хирургическое лечение.
- Боли внизу живота. Боли могут быть связаны с крупными узлами, которые сдавливают соседние органы, нервы, сосуды.
- Нарушение функции смежных органов, о которых уже говорилось выше.
- Бесплодие – основной симптом заболевания.
- Невынашивание беременности. Если эмбрион прикрепляется в месте расположения узла при субмукозной миоме, то не только на ранних, но и на поздних сроках возможны отслойки плаценты и хориона.
Субмукозная миома матки
Существует 3 типа подслизистых миом:
- Нулевой тип подслизистой миомы или полностью рожденный. Это означает, что полностью вся миома «родилась» в полость матки. Это самый благоприятный тип узла и для пациентки и для оперирующего хирурга. Потому что ее полностью можно удалить хирургическим щадящим методом (без полосных разрезов брюшной полости и тела матки) гистерорезектоскопии.
- Первый тип – узел выдается в полость матки не полностью. Большая ее часть выступает в полость матки и видна при гистероскопическом исследовании.
- Второй тип – большая часть узла находится в толще миометрия. И лишь незначительная выступает в просвет матки.
Можно ли забеременеть при миоме матки
Первый и второй тип – менее благоприятные варианты течения заболевания. Их нужно обязательно удалять, так как они выполняют роль своеобразной маточной спирали (контрацептива) – маточный фактор бесплодия. Расположение опухоли в районе устьев маточных труб создает механическое препятствие для оплодотворения яйцеклетки.
Узлы не дают прикрепиться эмбриону и имплантироваться для дальнейшего развития беременности. Но даже если беременность наступит, то женщина попадает в группу риска по отслойке плодных оболочек, неразвивающейся беременности, выкидыша. Если имплантация происходит в районе локализации доброкачественной опухоли, то узел препятствует полноценному питанию эмбриона во время беременности, что тоже грозит осложнениями для малыша.
Миома матки при беременности будет растягиваться вместе с увеличивающимся органом и провоцировать тонус матки, что опасно преждевременными родами недоношенным плодом.
После удаления единичного миоматозного узла вероятность наступления беременности в следующем цикле после гистероскопии вырастает в разы при условии, что у женщины проходимы маточные трубы и происходит овуляция. Все возможные риски по невынашиванию беременности нивелируются.
Лечение миомы матки
Лечение миомы матки представлено тремя направлениями:
- консервативная терапия;
- хирургическое лечение;
- малоинвазивные методы терапии.
Выбор метода зависит от локализации и тапа узла, размера.
Консервативное лечение миомы матки
Терапевтических схем довольно много – медицина развивается, и разрабатываются новые схемы лечения миоматоза матки.
- Комбинированные оральные контрацептивы. Назначается эта группа лекарственных препаратов не с целью излечить узел, а с целью уменьшения симптомов – болей визу живота и кровотечения.
- Антагонисты релизингового гормона. Препараты этой группы назначают перед оперативным лечением. Они вызывают искусственную менопаузу и блокируют рост миоматозных узлов, в некоторых случаях даже несколько уменьшают их размеры. При этом их не любят хирурги, так как они стирают границу между здоровой тканью миометрия и капсулой узла. Это усложняет хирургическое лечение миомы матки – миомэктомию.
- Назначение селективного модулятора прогестерона – улипрестал ацетата (Эсмия). Это сравнительно новое направление лечения миомы матки. Проводились неоднократные рандомизированные исследования, которые подтверждают, что препарат способствует уменьшению роста и размера миоматозных узлов.
Консервативное лечение миомы матки многогранно, его схема, дозы и выбор лекарственного средства зависит от размеров узла, его локализации относительно миометрия, и расположения на теле матки. Поэтому единой терапевтической схемы нет, есть направления, которые выбирает гинеколог в каждом конкретном случае.
Малоинвазивные методы лечения миоматозных узлов
С развитием медицины и медицинской физики сравнительно недавно появились малоинвазивные методы лечения миомы матки.
К ним относятся:
- Фуз-абляция;
- Эмболизация маточных сосудов.
Фуз-аблация миомы матки
Этот метод – сравнительно новое направление в терапии миоматозных узлов. Фуз-аблация позволяет лечить миому матки без операции с помощью ультразвукового луча под контролем МРТ.
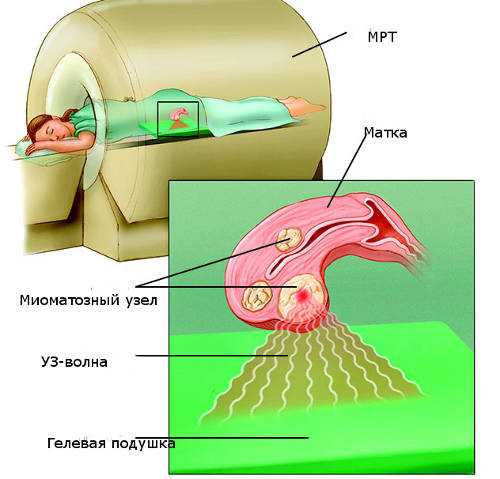
Принцип фуз-абляции заключается в импульсном нагревании миоматозного образования УЗ-лучем в течение 20 секунд, за этим происходит остановка на 90 секунд (идет остывание тканей). Повышение температуры в узле приводит к некрозу клеток миомы. После каждого воздействия луча аппарат МРТ сканирует область воздействия, что позволяет оценить правильность лечения. Терапия займет 4 часа. Все это время нужно быть неподвижным в области живота, соприкасающейся с гелевой подушкой.
Накануне перед терапией ФУЗ-МРТ миомы происходит коррекция питания в виде легкого ужина продуктами, которые не вызывают вздутия. Утром перед процедурой нужно сбрить волосы в нижней части живота, без использования кремов, талька и масел и сделать тест на беременность. Результат должен быть отрицательным.
В вену ставят внутривенный катетер, в который будут вводить седативные препараты. Проводят катетеризацию мочевого пузыря для оттока мочи и контроля диуреза. Через него, в случае необходимости, может быть введен физиологический раствор. Надобность в этом может возникнуть из-за труднодоступной локализации узла. Также введение физ. раствора может понадобиться в прямую кишку.
Эффективность проверяют с помощью контрольного сканирования с одновременным введением контрастного вещества. Зона некроза на снимках МРТ будет темной, и не будет контрастировать.
Ощущения при ФУЗ-аблации миоматозного узла:
- чувство тепла;
- появление болей, как при менструации;
- дискомфорт от долгого лежания.
При выраженном дискомфорте дополнительно вводятся седативные средства, что позволяет легче перенести процедуру.
Контрольное обследование после лечения миомы нужно будет пройти 2 раза каждые 3 месяца, затем через полгода.
Эмболизация маточных артерий при миоме матки
Этот хирургический метод – лечение миомы матки без операции. Эмболизация маточных артерий преимущественно подходит женщинам, которые больше не планируют выполнять репродуктивную функцию. Его суть заключается во введении эмболирующего вещества в артерию, питающую миоматозный узел под контролем рентген установки.
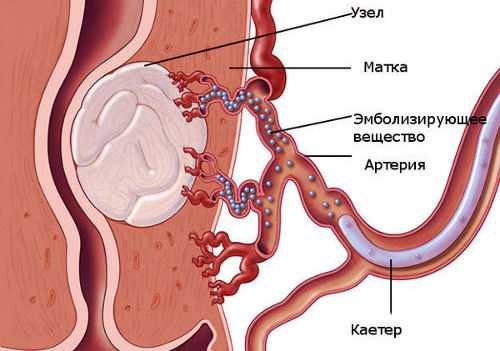
Миома после эмболизации «засыхает» и уменьшается в размерах, так как прекращается ее питание: сосуды закупорены.
Показания к хирургическому лечению миомы матки
Как было уже сказано, лечение миомы не всегда начинается с операции. С момента диагностики и до появления показаний к операции может пройти несколько лет.
Показания для операции миомы:
- Кровотечения из половых путей;
- Анемия;
- Появление признаков сдавления соседних органов;
- Миома большого размера. Гинекологи расценивают и сопоставляют размеры миомы с размерами плода по неделям беременности. Миомы больших размеров (больше 12-13 недель) – это явное показание к операции.
- Наличие субмукозной миомы – это показание для гистероскопии и гистерорезектоскопии.
- Быстрый рост миомы – это говорит о неблагоприятном течении процесса и возможности перерождения ее в злокачественную опухоль. Быстрым ростом считается, если миома за полгода – год вырастает на 4-5 см.
- Резистентность (устойчивость) к лечению гормонами. Рост и увеличение узла на фоне гормональной терапии – лечение не эффективно.
- Субсерозная миома, так как она может дать осложнение – некроз в результате перекрута ножки.
- Бесплодие – отсутствие беременности вследствие миомы матки.
Если у женщины субсерозный узел на широком основании или трансмуральная миома небольших размеров (1-1,5-2 см), то за ней можно понаблюдать и не спешить с операцией. Если есть возможность консервативного лечения, то лучше отложить операцию. Так как после хирургического вмешательства останется послеоперационный рубец на теле матки.
Какие анализы нужны перед операцией?
- общий анализ крови;
- коагулограмма крови, свертываемость крови;
- электролиты (натрий, калий, кальций);
- общий анализ мочи;
- биохимический анализ крови;
- группа крови и резус-фактор;
- RW, ВИЧ, HBs Ag, HVS;
- мазок из влагалища на флору;
- флюорография или рентгенограмма органов грудной полости;
- ЭКГ с расшифровкой от кардиолога;
- УЗИ органов малого таза;
- заключение консультации онкогинеколога;
- гистероскопия, биопсия эндометрия.
Гистероскопия – обязательный метод диагностики перед лапароскопической миомэктомией.
Виды операций по поводу удаления миоматозных узлов:
- гистероскопия, гистерорезектоскопия;
- консервативная лапароскопическая миомэктомия;
- радикальная полостная лапаротомия.
Гистерорезектоскопия миомы матки
Гистероскопия – эндоскопический метод не только диагностики, но и лечения миомы матки. Гистероскопическое обследование может трансформироваться в лечебную хирургическую операцию – миомэктомию. Этот метод позволяет избавиться при помощи ножа (петли резектоскопа) от миоматозного субмукозного узла.
Резектоскопия нулевого типа узла (когда он практически полностью родился в полость матки) происходит практически бескровно. Когда удаляют миому первого и второго типа то возникает ситуация при которой жидкость, расширяющая полость матки во время операции, поникает через сосуды миометрия в кровеносное русло. Это приводит к чрезмерному наполнению кровеносного русла физиологическим раствором: возникают отеки, одышка.
Чтобы не было осложнений, на оперативное удаление миомы распространяется ограничение операции во времени. Хирургическая операция не должна длиться дольше 30 мин. Если узел находится глубоко в миометрии, то операцию могут остановить и вернутся через месяц или более, когда субмукозный миоматозный узел родится в полость матки.
Обязательным условием для гистероскопического удаления подслизистой миомы является нормальный уровень гемоглобина (120 мг/л). Уровень гемоглобина 80 мг/л и ниже не позволяет взять пациента на операционный стол. Во время операции и после нее имеют место кровянистые выделения из половых путей. Это может усугубить состояние женщины и привести к тяжелой анемии, которая потребует переливания крови.
Удаление миомы матки лапароскопическим методом
Лапароскопический метод позволяет удалить миому матки через 3-4 разреза шириной 5 мм в брюшной стенке, не прибегая к лапаротомии и не делая полосной доступ. Операция проводится под наркозом. Через прокол в области пупка заводят камеру, при помощи которой происходит визуализация процесса изнутри. С ее помощью можно осмотреть все органы брюшной полости и малого таза.
В нижней части живота делают 2 или 3 отверстия (два по бокам, один над лобковой костью) для инструментов. Лапароскопия позволяет удалить миомы достаточно крупного размера.
У всех пациенток при лапароскопии перед удалением миомы выделяются маточные артерии, на которые временно накладываются клеммы (с двух сторон) и кровоток по основным сосудам прекращается. Во время операции кровоснабжение органа происходит по коллатеральным сосудам, несмотря на это потеря крови при лапароскопическом удалении миоматозного узла минимальна. Это позволяет тщательно наложить швы на ложе узла. Швы на матке рассасываются в течение 2-3 месяцев.
После операции на коже живота остаются небольшие косметические швы. Такой доступ позволяет быстро удалить миому, с минимальной кровопотерей и сократить послеоперационный период до 2-3 дней.
После операции проводится антибактериальная профилактическая терапия, в некоторых случаях ограничиваются однократным введением антибиотика во время операции или сразу после нее. Для того чтобы сформировался полноценный рубец на матке необходимо 3-6 месяцев (в зависимости от размера). На весь этот период назначаются контрацептивные препараты, которые способствуют формированию полноценного рубца и защититься от беременности.
Когда узлы расположены очень глубоко и деформируют полость матки – проводится миомэктомия, которая сопровождается вскрытием полости матки. В этих случаях через 2-3 месяца после лапаротомии назначается повторная диагностическая гистероскопия. Ее цель – определить или опровергнуть деформации в полости матки, затеки и гематомы. Если патологии нет, то тогда можно начинать планировать беременность через 6 месяцев от начала операции.
Лапаротомия
К лапаротомии прибегают в том случае, когда нет возможности оперировать миому лапароскопическим методом – запущенные гигантские, огромные миоматозные узлы, например диаметром 25-30 см и весом в несколько килограмм. В большинстве случаев такая картина наблюдается у возрастных женщин и заканчивается удалением матки со всеми узлами.
Также лапаротомическую миомэктомию проводят при более мелких узлах, когда нет возможности удаления при помощи лапароскопии.
Размер миомы матки как показание к операции

Размер миоматозного узла сам по себе не является определяющим фактором делать операцию или нет. Гораздо важнее ее локализация, наличие ножки, динамика роста, вид миомы, возраст женщины, общее состояние, уровень гемоглобина, обильность кровотечения, склонность миомы к разрушению и нарушению функции соседствующих органов.
Классификация миоматозных узлов по размеру в миллиметрах
| Категория миомы | Размер | Соответствие неделе беременности |
| Малых размеров | До 20 мм | До 5 недель |
| Средних размеров | От 40 до 60 мм | От 5 до 11 недель |
| Крупных размеров | Свыше 60 мм | 12 и более |
Также в принятии решения о хирургическом лечении фигурирует факт желательной беременности.
Автор: Светлана Стас
Актуальное видео
Как снять блок на беременность
Что такое полип эндометрия и как его лечить
Аденомиоз матки
Почему беременность не наступает, если оба здоровы
Первичное невынашивание беременности
Как проверить проходимость маточных труб
stanumamoy.com.ua
Субсерозная миома: что это такое
В чем заключается патология
Вероятные причины заболевания
Симптоматика миомы
Методики лечения
 Орган женской репродуктивной системы состоит из нескольких мышечных слоев, и каждый из них при определенных обстоятельствах может быть поражен раком. Миома является одной из частых гинекологических заболеваний, которые могут приключиться с представительницей женского пола. Даже тем, кто далек от медицины, не сложно будет понять, что это такое субсерозная миома матки, а она, как известно, является одной из разновидностей патологического процесса.
Орган женской репродуктивной системы состоит из нескольких мышечных слоев, и каждый из них при определенных обстоятельствах может быть поражен раком. Миома является одной из частых гинекологических заболеваний, которые могут приключиться с представительницей женского пола. Даже тем, кто далек от медицины, не сложно будет понять, что это такое субсерозная миома матки, а она, как известно, является одной из разновидностей патологического процесса.
Как выглядит образование из раковых клеток?
Субсерозная миома характеризуется тем, что местом ее развития является внешняя часть органа. Увеличивается подбрюшинная опухоль в сторону таза. Внешне она имеет вид узлов с широким основанием, но в некоторых случаях они крепятся на тонкой ножке. В этом месте проходят кровеносные сосуды, которые питают доброкачественное образование.
Единичные патологически образованные узлы находятся в капсуле, отделяющей их от расположенных рядом тканей и органов. Размеры новообразований варьируются в пределах от нескольких миллиметров до 10 см. Однако стоит отметить, что особо крупные узлы встречаются редко.
Интересно! Интерстициально субсерозная опухоль матки является гормонозависимой и чаще встречается у женщин, возраст которых превышает 30-40 лет. На практике развитие данного вида патологии у молодых девушек практически не встречается.
Почему это происходит
Путем многочисленных исследований было определено, что множественная миома с субсерозным узлом может развиться при следующих обстоятельствах:
- если кто-то из родственников женщины однажды имел такую патологию (наследственная предрасположенность);
- повышенная концентрация гормонов эстрогена в организме женщины;
- сбои в деятельности высших подкорковых центров, где происходит регуляция ЦНС;
- неправильный обмен веществ в тканях органа по причине дефицита кислорода, белка, углеводов, минеральных веществ, витаминов и микроэлементов.
Важно! Главная характеристика интрамурально подбрюшинной миомы матки заключается в следующем: она растет в сторону брюшной полости. Бывали случаи, когда она свободно там располагалась, а иногда отсоединившись от места образования, залегала недалеко от пораженного органа.
Клинические проявления
Если сравнивать субсерозное с субсерозно-интерстициальным поражением, то стоит отметить, что их симптомы несколько отличаются друг от друга. В первом случае внешнее расположение опухоли обеспечивает ее безобидность. Дело в том, что ее рост никак не влияет на сам орган репродуктивной системы, также не отмечается сбоев в менструальном цикле. Также подбрюшинная миома и беременность вполне совместимы в данном случае, потому, что с оплодотворением яйцеклетки никаких проблем не возникает. Трудности с репродуктивными возможностями системы могут возникнуть, если опухоль располагается непосредственно возле фаллопиевых труб, из-за чего они сдавливаются. При таких обстоятельствах не вынашивание беременности имеет место.
Если субсерозный узел достиг больших размеров, то могут появиться симптомы в виде проблематичного опорожнения кишечника, болезненного мочеиспускания (иногда учащенного, затрудненного). Расширение нижней части прямой кишки также относится к симптомам патологии. Если говорить о болях, то они бывают различного характера и локализации, а именно:
- ноющие в надлобковой зоне или в пояснице;
- периодические в нижней части живота, особенно при физических нагрузках и долгой ходьбе;
- острые и схваткообразные.
В случае с миозными узлами на стенках матки интерстициально подбрюшинной формы клиническая картина несколько иная. Важным является то, что локализация опухоли в мышечном слое матки чревата увеличением органа в размерах, соответственно, нарушается его нормальная работа. В условиях данной разновидности патологии узелковые опухоли могут в диаметре достигать 25 см.
К признакам данной формы заболевания относятся:
- обильные и долгие ежемесячные кровотечения;
- ощущения тяжести и неудобства в нижней части живота;
- частые мочеиспускания;
- сбои в работе мочевыводящей системы, кишечника и прямой кишки;
- округление живота.
Также из-за лишнего давления на расположенные рядом внутренние органы и кровеносные сосуды, развивается синдром НПВ (нижней полой вены), который проявляется одышкой и сердцебиением.
Внимание! Миома в виде субсерозного узла опасна тем, что может перекрутиться ножка, на которой он крепится, или могут отмереть ткани опухоли. Если новообразование разрушается в брюшной полости, то обязательно требуется хирургическое вмешательство. Разрыв новообразования тоже опасен, а именно острой болью и кровотечением, которое сложно остановить.
Диагностика и лечение
Перед тем, как назначить лечение субсерозно интерстициальной миомы матки, проводится тщательное обследование для подтверждения диагноза. Для этого женщина направляется на ультразвуковое исследование, с помощью которого определяются размеры и локализация узла. Такая процедура, как лапароскопия носит как диагностический, так и лечебный характер. В дополнение проводится общеклинический анализ с целью выявления воспалительных процессов в организме.
 Лечение субсерозной миомы детородного органа может быть медикаментозным и оперативным, Вместе с тем, проводится терапия, с целью восстановления репродуктивных функций. Только врач имеет право решать, как лечить миому матки субсерозную, учитывая особенности организма, течение болезни и другие факторы.
Лечение субсерозной миомы детородного органа может быть медикаментозным и оперативным, Вместе с тем, проводится терапия, с целью восстановления репродуктивных функций. Только врач имеет право решать, как лечить миому матки субсерозную, учитывая особенности организма, течение болезни и другие факторы.
Консервативная терапия опухоли интрамурально субсерозной заключается в коррекции опасного гинекологического заболевания с помощью лекарственных средств:
- оральные контрацептивы, включающие в себя эстрогены и прогестагены;
- стероидные гормоны в чистом виде;
- близкие по структуре к гонадолиберинам;
- гормоны эпифиза.
Минимальный период лечения составляет три месяца, а максимальный - шесть. Параллельно осуществляется стимуляция овуляции.
Показаниями к операции миомы матки с субсерозным расположением узла является:
- быстрый рост опухоли;
- большие размеры детородного органа;
- наличие больших узлов, склонных к перекручиванию.
В послеоперационный период часто назначается диета при миоме матки субсерозный узел если был выявлен.
himedical.ru
Миома матки - Aсonit
К сожалению, часто врачи-гинекологи, выявившие у женщины миому, особенно малых размеров, не назначают никакого лечения. Это неверная тактика. Женщины с миомой матки не должны пассивно наблюдаться врачом в ожидании роста опухоли до появления показаний к операции.
Необходимо активное обследование и лечение, которое обеспечит:- замедление и прекращение роста миомы; - устранение кровотечений и анемии;- ликвидацию инфекции в мочеполовой системе;
- восстановление функции других органов.
Врач должен сделать все возможное, чтобы его пациентка избежала операции в настоящее время и в будущем. Для этого назначают, в большинстве случаев, гормональные препараты. Дополнительно к ним прописывают витамины, препараты железа, иммуностимуляторы, противовоспалительные средства, бальнеологические процедуры (радоновые и йодо-бромные ванны), биологически активные добавки. К сожалению, гормональные препараты, имеют побочные действия, такие как:- увеличение массы тела;- повышение артериального давления;- появление головных болей, быстрой утомляемости, потливости, отеков;- депрессия и нарушение сна;
- рост волос на лице в области усов и бороды.
Все эти факторы делают привычную нам аллопатическую терапию рискованной для здоровья пациента. Поэтому и встаёт вопрос об эффективном и безопасном консервативном лечении миомы. И такое лечение есть!Врачи гомеопаты предлагают безопасное и эффективное консервативное лечение миомы матки индивидуально подобранными гомеопатическими препаратами. Метод электропунктурной диагностики позволяет выявить причину такого образования. И среди причин на 1 месте стоит паразитарное отягощение организма .Присутствие в печени таких глистов как описторхоз, или клонорхоза , или фасциолеза и многих других способствует нарушению функции печени , накоплению токсинов ,продуктов жизнедеятельности глистов .Застой крови в печени — причина нарушения микроциркуляции крови в малом тазу, а это значит, что отсутствует должное питание матки, придатков и тканей.Тибетская медицина называет печень «Старшей Царицей» В организме человека печень выполняет около 300сот функций, и участвует в различных видах обмена веществ. Регулирует работу желудка и селезенки, основная функция выработка желчи, и тем самым она принимает участие в пищеварении. От нормальной работы печени зависит, нормальное состояние сердечно-сосудистой системы, почек, мозга, гормональной и лимфатической систем.Эндогенный шлак выброшенный печенью в кровь повышает возбудимость, и психическую нестабильность. На коже могут появиться пигментные пятна, папилломы, угри, родинки. «Жар» печени приводит в целом изменение пищеварения, возбуждение психики, нарушение менструального цикла, нарушению сна, появляется тревога, беспокойство и страхи. Происходит гиперемия кожи лица, ощущение жара в грудной клетке, колющие боли и чувство тяжести в правом подреберье. А также болезни печени и желчного пузыря приводят к желтизне кожных покровов, покраснение и пожелтение .
При длительном возбуждении желчи, она приведет к преждевременному истощению печени – болезням “холода”. Кал и моча становятся белесыми, приводит к слабости, заторможенности, озноб. Тело начинает усыхать, страдает костный мозг, суставы, сухожилия и половые органы. Возникают застойные явления в матке, простате.
Миомы, фибромиомы, эндометриоза, варикозы маточных вен и вен прямой кишки (так называемый гемморрой) и т.п. возникают из-за застоя крови в органах малого таза , а причина застоя - нарушения циркуляторной функции печени. Гормональные нарушения присоединяется потом.
Миома матки является гармонозависимой опухолью, т.е. ее развитие связано с гормональными нарушениями функций организма женщины – нарушается метаболизм, синтез и соотношение половых гормонов. Миома может состоять из нескольких, различных по размеру узлов, расположенных в слое миометрия. Интерстициальная (межмышечная), узлы расположены внутри мышечной ткани стенки матки .Субсерозная, узлы развиваются от матки в сторону брюшной полости .Субмукозная (подслизистые), миома матки растет в сторону эндометрия – внутреннего слоя матки Интралигаментарная, миома матки растет между листками широкой связки
В 90% случаев миома в большинстве случаев располагается в теле матки, в остальных случаях место локализации является шейка матки. Наиболее активно растут межмышечные и подслизистые миоматозные узлы. Наиболее крупных размеров миома матки достигает при межмышечном типе развития. Большинство исследований подтверждают тот факт, что развитие миомы матки, связано с гормональными нарушениями, с гиперэстрогенией (повышенным уровнем эстрогенов). При повышенном уровне эстрогенов синтез мышечных волокон матки, а также их тонус усиливается, при этом скорость роста слоя эндометрия возрастает. Однако, стоит отметить, что миома матки возникает и у женщин с нормальным менстуальным циклом, т.е. без явных гормональных нарушений. Эстроген утилизируется печенью , а если печень имеет сбои в работе , то она и не выполняет своих функций в полном объеме и переизбыток продуктов метаболизма гармонов , эстрагенов , начинает складироваться в жировой ткани ,что способствует образованию целлюлита , образуются эстраген зависимые кисты яичников . Нарушения функции яичников лежат в основе опухолевых заболеваний женской репродуктивной сферы, таких как миома матки, эндометриоз, гиперплазия эндометрия, мастопатия. Дело в том, что гормоны яичников призваны регулировать все процессы, происходящие в этих тканях, включая размножение либо отмирание клеток, увеличение либо уменьшение клеток в размерах, функциональное их состояние. Поэтому ткани нашего организма, имеющие «антенны» (рецепторы) к женским половым гормонам, и называют эстроген-зависимые ткани. К ним относятся не только ткани матки и молочных желез, но и множество других тканей, включая кишечник, печень, головного мозг. Нарушения тонкого баланса между процессами размножения (пролиферация) и отмирания клеток (апоптоз) того или иного органа лежат в основе опухолевых заболеваний. Часто опухолевые процессы проявляют себя сначала в виде доброкачественных опухолей (например, миома, эндометриоидные узлы, мастопатия, гиперплазия эндометрия), но далее возможно их злокачественное течение (рак молочной железы, рак матки, рак любых других эстроген-зависимых тканей). Обильные месячные ,вплоть до кровотечений ,ослабляющих организм женщины ,способствует активизации вялотекущих хронических воспалительных процессов .
.Китайская медицина рассматривает предменструальное истощение защитной Ци , которое осложняется истощением Крови. Поскольку перед менструацией Кровь направляется в матку, это создает относительный дефицит крови в верхней части организма у женщин с пониженной кроветворной способностью. Кровь и «строительная» Ци тесно взаимосвязаны. Подобный дефицит Крови и «строительной» Ци в верхней части организма приводит к дисбалансу между «защитной» и «строительной» Ци, а подобный дисбаланс делает организм более восприимчивым (уязвимым) к воздействию внешних патогенных микроорганизмов. Это приводит к регулярной заболеваемости женщины простудными заболеваниями перед менструацией. В предменструальный период могут активизироваться «латентные» или «скрытые инфекции». Под этим термином подразумеваются патогенные микроорганизмы, проникшие ранее в тело человека. В результате перенесенной на ногах болезни или неправильного лечения эти микроорганизмы не были выведены из организма своевременно, на момент инвазии или в процессе болезни. Если некоторые из таких патогенных микроорганизмов задержались в организме человека, они могут стать относительно латентными. Однако при наличии соответвующих внутренних условий они способны снова активизироваться. «Скрытыми тепловыми инфекциями» называются патогены, активизирующиеся в теплой или влажной среде, которые, проникнув в организм, не вызвали своевременного заболевания. Они приобрели латентные свойства до той поры, пока не будут созданы соответствующие внутренние условия, которые позволили бы им активизироваться. Поскольку избыточная влага имеет тенденцию аккумулироваться в период, предшествующий менструации, и поскольку в это же время в организме часто скапливается депрессивное тепло и наблюдается истощение Ци. Таким образом в китайской медицинской теории объясняются предменструальные вспышки герпеса, или герпетической лихорадки.
Все признаки и симптомы большинства заболеваний можно диагностировать и лечить методами китайской медицины, основываясь на различных сочетаниях указанных выше механизмов болезни и картин дисбаланса.
Самое главное это диагностика, по меридианам , согласно китайской медицине . с учетом всех принципов взаимообмена энергий . Необходимо тщательно исследовать пациента, определить ведущую патологическую систему, определить пораженные каналы (меридианы) и наметить путь к лечению. . Зашлакованный организм - благодатная почва для развития абсолютно всех заболеваний. Применяя гомеопатическое лечение для лечении гинекологических патологий, в том числе комплексные гомеопатические препараты фирмы Hell для лечения заболеваний женской половой сферы, для лечения эндометриоза, а также применяя препараты для нормализации функций печени.Активно применяю аюрведические препараты. Согласно диагностике подбираю наиболее эффективные для данного конкретного пациента.Нарушение нормального пищеварения, появляется икота, вздутие живота, отрыжка, тяжесть и боли в мышцах спины, потеря аппетита, потемнение в глазах. К болезням “холода” печени относят следующие заболевания, как неинфекционный гепатит т.е паразитарный ,который и дает впоследствии цирроз печени и рак печени.
Холод печени влияет на селезенку ,которая «боится» холода, но и почки также боятся холода . В китайской медицине почкам отводится главная роль в продолжении рода, — наверное, поэтому их называют «первым небом» организма человека. «Холод в матке» — именно так называется в китайской медицине женское бесплодие. Предельно простая и понятная формулировка, которая иллюстрирует, насколько глубоко в организм способен проникнуть холод. При этом прежде всего блокируется кровообращение в женской половой сфере — при застое крови в матке беременность не наступает. Более того, появляются прокалывающие боли.
Мы можем если не исключить, то хотя бы ограничить воздействие внешних первопричин заболевания, таких как ветер, холод, сырость. Ведь на холоде блокируется движение не только крови по сосудам, но и энергии по меридианам, которые представляют собой не что иное, как проводники жизненной энергии ци. А меридианы пронизывают нас насквозь с головы до ног. Вот почему так важно держать в тепле ноги и поясницу.
Болезнь может проявиться неожиданно, но начинается она гораздо раньше. И происходит это в том случае, если мы перестаем уделять необходимое внимание своему внутреннему состоянию. А профилактика без гармонизации эмоциональной сферы, без следования принципам здорового образа жизни и правильного питания немыслима. Если мы не научимся регулировать свое поведение, мысли, эмоции, значит, будет постоянно нарушаться и баланс человека с природой. И только сохраняя внутреннее равновесие, мы даем организму возможность поддерживать другой баланс: организм — окружающая среда.
Улучшить качество крови можно заменив весь рафинированный или частично рафинированный сахар в питании на мед, сырой нерафинированный сахар, кленовый сироп, сироп агавы или другие натуральные подсластители. Затем постепенно сокращать количество закисляющих и кислотообразующих продуктов, таких как мясо, рыба, яйца, сыр, продукты из белой муки, очищенный рис.
Когда кровь загрязнена настолько сильно, что печень не справляется с этими ядами и шлаками, кровь переполнена этими ядовитыми веществами, а самые сильные концентрации наблюдаются в печени и перед ней. Такой застой в печени очень трудно распознать традиционными диагностическими методами, потому что как правило в анализах крови не наблюдается никого отклонения, или оно очень незначительно. Однако в случаях с более продолжительным застоем возрастают определенные показатели печени или сдвигаются некоторые показатели анализа на электролиты. Но в этих случаях у пациентов ищут классическое воспаление или болезнь. Однако его очень легко обнаружить с помощью метода электропунктурной диагностики . Так как венозная кровь поступает из желудочно-кишечного тракта прямо к печени, именно эти органы нагружаются ядами и шлаками в первую очередь. Сначала вследствие застоя в печени могут появится разнообразные осложнения в пищеварительном тракте: тошнота, потеря аппетита, боли или колики в желудке и кишечнике, понос, запор, геморрой. К типичным симптомам относятся также вздутие живота .Поскольку застоявшиеся яды и шлаки находятся повсюду в крови, они вторично поражают все слабые места в организме, которые у нас есть: симптомы закупорки или расширения вен. У аллергиков в результате застоя в печени усиливаются все аллергические симптомы, так как скопившиеся яды дополнительно нагружают и ослабляют иммунную систему. Усиливается рост кист, липом, миом и фибром.
Классические симптомы застоя в печени
- Усталость.
- Ослабленная концентрация внимания.
- Безучастность.
- Нарушение сна, бессонница или увеличенная потребность во сне.
- Раздражительность.
- Внутреннее беспокойство.
- Повышенная или абсолютная непереносимость алкоголя.
- Увеличение или воспаление лимфатических узлов.
- Временные колебания веса: набор веса (особенно у женщин), потеря веса.
- Нерегулярные и/или усиленные менструальные кровотечения, возможно с более сильными болями.
- Колебания кровяного давления (гипертония, гипотония).
- Сильный запах изо рта и налет на языке.
- Вздутия, боли в животе, жидкий стул, запоры.
- Геморрой, анальная экзема.
- Herpes simplex в области половых органов. Вагинальные осложнения, вагинальные грибки и другие инфекции, вагинальные выделения.
Что нужно знать о застое в печени :
- Печень наряду с почками и кишечником являются важнейшими органами и играют центральную роль в обмене веществ.
- Следовательно, эффективное освобождение организма от ядов возможно только в случае здоровой функции печени, почек и кишечника .
- Застой в печени возникает всегда в том случае, когда через выводящие органы (печень, почки, кишечник, легкие, кожу) должно вывестись больше ядов и конечных продуктов обмена веществ, чем они могут через себя обычно пропустить.
- Исходя из опыта, прививки от гепатита А и гепатита В ослабляют конституцию печени, если они не были нормально перенесены организмом .
Последствия застоя в печени
- Чем дольше и сильнее печень нагружается ядами и конечными продуктами обмена веществ, тем больше расход важнейших биокатализаторов (определенные витамины, минералы и т.д А это приводит к тому, что застой в печени усиливается.
- Из-за интенсивного расхода важнейших витаминов (витамин С, витамины группы В, коэнзим Q10 и т.д.) и минералов (прежде всего цинка) ослабевают общие функции печени в обмене веществ. Например, сюда относится ослабление синтеза белков из аминокислот, что может привести к продолжительной потере мышечной массы и общему снижению веса. Увеличивающийся дефицит цинка приводит прежде всего к ослаблению иммунитета, в результате чего намного легче заразиться инфекциями, а также получить обострение аллергических симптомов.
- Образование желчи в печени со временем уменьшается, что приводит к проблеме переваривания жиров и изменению кислотных показателей в кишечнике, сопровождающемуся повреждением микрофлоры и возможным поражением кишечника грибками.
- Довольно часто при сильном или длительном застое в печени на коже интенсивно образуются родимые пятна. Их причина — определенные конечные продукты обмена жиров (липофусцин и другие липопигменты), которые хуже расщепляются при нарушении обмена веществ в печени и скапливаются прежде всего в кожной и нервной ткани, в мозге, в сетчатке глаза и приводят к пигментации коричневого цвета. Регулярный прием натурального витамина Е в количестве примерно 200 I.E (= 135 mg) в день, может уменьшить образование таких пигментных отложений, а также способствовать уменьшению и отбеливанию уже имеющихся пятен.
Чем сильнее застой в печени, тем больше ядов и конечных продуктов обмена веществ циркулирует по всему организму и выталкивается в другие органы и участки тела. Это может привести, например, к тому, что крайне ядовитые вещества, такие как ртуть, в большом количестве попадают в мозг.
sites.google.com