Прогестерон при лечении мастопатии
Прогестерон при мастопатии молочных желез
Женские половые гормоны в организме каждой представительницы прекрасной половины человечества играют важную роль.
 Не секрет, что именно благодаря им, девушки и женщины обретают свою красоту, могут беременеть и рожать детей, оставаться долгое время здоровыми, а также проявлять разные черты характера в разных ситуациях.
Не секрет, что именно благодаря им, девушки и женщины обретают свою красоту, могут беременеть и рожать детей, оставаться долгое время здоровыми, а также проявлять разные черты характера в разных ситуациях.
Действовать такие биологически активные вещества на организм начинают еще на этапе формирования эмбриона в утробе матери. Именно они задают пол, формируя половые органы ребенка под контролем генов из набора хромосом, который получил плод от родителей при зачатии (речь идет о наборе 46ХХ или 46ХУ, соответственно, девочка или мальчик). В период детства влияние половых гормонов уходит на второй план до момента наступления возраста полового созревания. У девочек такой период начинается с 10-12 лет, когда под влиянием повышения концентрации эстрогена яичников (который в свою очередь активируется тропными веществами гипофиза мозга) начинают развиваться вторичные половые признаки, в том числе увеличиваться и развиваться молочные железы. Далее циклическая смена разных половых гормонов вызывает ежемесячную подготовку организма к беременности (менструальный цикл) в репродуктивном возрасте вплоть до 45-50 лет. Именно нарушения нормальных концентраций эстрогена и прогестерона приводят не только к бесплодию, но и к развитию различных заболеваний у женщин.
Гормон принимает участие в правильной дифференцировки ткани молочной железы
 Прогестерон – женский половой гормон стероидной природы, который вырабатывается в желтом теле яичника во второй фазе менструального цикла или в плаценте при беременности. В репродуктивный период резкое нарастание концентрации этого биологически активного вещества наблюдается перед наступлением момента овуляции и до начала менструации. Во время беременности прогестерон снижает тонус матки и обеспечивает нормальное функционирование плаценты. Поэтому при гипопрогестеронемии наблюдается угроза прерывания и/или плацентарная недостаточность. Вместе с эстрогеном, гормон принимает участие в правильной дифференцировки ткани молочной железы.
Прогестерон – женский половой гормон стероидной природы, который вырабатывается в желтом теле яичника во второй фазе менструального цикла или в плаценте при беременности. В репродуктивный период резкое нарастание концентрации этого биологически активного вещества наблюдается перед наступлением момента овуляции и до начала менструации. Во время беременности прогестерон снижает тонус матки и обеспечивает нормальное функционирование плаценты. Поэтому при гипопрогестеронемии наблюдается угроза прерывания и/или плацентарная недостаточность. Вместе с эстрогеном, гормон принимает участие в правильной дифференцировки ткани молочной железы.
Снижение уровня прогестерона в репродуктивный период женщины ведет к серьезным проблемам с наступлением и вынашиванием беременности, а также к ряду гинекологической патологии. Прогестерон при мастопатии играет одну из ключевых ролей. Этот гормон является функциональным антагонистом эстрогена, поэтому при снижении уровня прогестерона происходит увеличение активности эстрогена, который в том числе, влияя на ткань молочной железы, ведет к ее аномальному росту и патологическим изменениям.
Что такое мастопатия (кистозно-фиброзная болезнь)?
Диагнозом мастопатия принято обозначать доброкачественный процесс изменения тканевой структуры молочной железы под действием гормонального фактора. Довольно часто болезнь приводит помимо разрастания соединительной ткани еще и к образованию железистых кист в женской груди. Клинически по тому, как изменяется ткань молочной железы, принято выделять следующие виды заболевания:
1. Диффузная форма мастопатии. Изменения молочной железы происходят во всем органе в виде разрастания небольших участков или тяжей фиброзной ткани. По характеру преобладания тканевого компонента в участках мастопатии выделяют также фиброзную, кистозную, аденоматозную и смешанную формы болезни.
2. Узловая и очаговая мастопатия. При такой форме заболевания патологические изменения концентрируются локально в органе, формируются узлы или очаги изменой ткани железы. Такой процесс принято относить к предраковым состояниям – он значительно повышает риск развития онкологического заболевания груди. Особенно повышается риск при атипизме клеток.
Лечение фиброзной мастопатии – лечить или оперировать? >>>
Прогестерон при мастопатии играет одну их ключевых ролей. Именно этот половой гормон в сочетании с эстрогеном и пролактином определяет корректное и правильное гистологическое строение растущей груди в разные периоды жизни женщины. Снижение его концентрации даже на фоне нормального (неповышенного) уровня эстрогена и пролактина может провоцировать начало развития заболевания. Этот факт также подтверждается тем, что у пациенток, которые принимают комбинированные оральные контрацептивы, содержащие гестагены и прогестерон, резко снижается вероятность развития мастопатии. В период менопаузы, когда снижается уровень эстрогена (при сохранном уровне прогестинов) часто явления нетяжелой мастопатии сходят на «нет», а первичный риск развития такого заболевания у пациенток в этот период времени также не высок.
Что происходит с уровнем прогестерона при мастопатии?
Главной задачей воздействия прогестерона на ткань молочной железы является обеспечение роста и развития именно железистой ткани и долек органа, в отличие от эстрогена, который преимущественно влияет на рост соединительной ткани и протоков груди. По данным многих исследователей, именно прогестерон при мастопатии, концентрация которого снижается, не может активно обеспечивать правильный рост железистой ткани и угнетать избыток эстрогена, что и становится основой патологического процесса.
Причин развития такого состояния у женщины довольно много и не часто врачам удается установить истину. Выделяют следующие факторы, объясняющие, почему прогестерон при мастопатии находится в недостаточном количестве в крови:
1. Наследственные и генетические особенности организма женщины.
2. Хронические воспалительные заболевания женских половых органов, особенно с вовлечением в процесс яичников.
3. Нейроэндокринные симптомы.
4. Опухоли и травмы гипофиза.
5. Другие причины гормональных нарушений (самолечение препаратами, влияющими на уровни гормонов и т.д.).
Таким образом, большинство причин возникновения дисбаланса в гормональном фоне женщины связаны именно с половыми гормонами, реже с пролактином. Определение уровня эстрогена, прогестерона, а также их метаболических предшественников не только указывает на функцию половых желез, но и позволяет врачу установить истинную причину развития мастопатии у пациентки. К тому же, результаты этих лабораторных исследований необходимы для подбора наиболее рациональной гормональной терапии.
Гормоны и гормональный статус у женщин
Мастопатия молочных желез женщин
Как определяют уровень прогестерона у женщины
Исследование гормонального фона уже давно является стандартным лабораторным анализом, который проводят как государственные, так и частные лаборатории. Однако не смотря на доступность определения концентрации прогестерона в крови женщины, такое исследование должно проводиться правильно и интерпретироваться только лечащем врачом, исходя из клинической ситуации конкретной пациентки. Для того чтобы провести такой лабораторный анализ эффективно и получить необходимую информацию, врачи рекомендуют придерживаться следующих правил и положений:
1. Изучается общая гинекологическая гормональная панель. Определение достоверно, есть ли стойкое снижение уровня прогестерона у женщины проводится серией лабораторных анализов одним и тем же оборудованием, для исключения погрешности. По одному результату, отличному от нормы, заключение не делается.
2. Определение уровня прогестерона в крови пациентки должно проводиться в один и тот же день менструального цикла. Это связано с тем, что концентрация такого биологически активного вещества у женщины в детородный период колеблется в зависимости от фазы менструального цикла (в начале менструального цикла – 0,2-1,5 нг/мл, в момент овуляции – 0,8-3,0 нг/мл, после нее и до наступления менструации – 1,7-27,0 нг/мл). Точный день анализа укажет лечащий врач, исходя из подозреваемой патологии. Обычно рекомендуется забор крови на 19-21-й день цикла.
3. Исключить прием препаратов, неназначенных врачом. Целый ряд антибиотиков, статинов, стероидных препаратов влияют на показатели гормона в крови.
4. В день анализа нужно исключить вредные привычки, физическую нагрузку. Исследование лучше проводить в первой половине дня, натощак.
Полученная венозная кровь пациентки оценивается в лаборатории анализатором и в зависимости от медицинских потребностей выясняется концентрация только прогестерона или всех половых гормонов. Выявление стойкого снижения уровня прогестерона в крови женщины на фоне нормального или повышенного уровня эстрогена – это не только повод ожидать развития мастопатии, но и причина различных состояний нарушения здоровья, которые часто еще до конца не выявлены.
Симптомы и заболевания при низком уровне прогестерона
Развитие этой болезни у женщины часто протекает скрыто в течение длительного периода времени. Прогестерон при мастопатии, который поступает в кровь в недостаточном количестве, зачастую не приводит к очень выраженным нарушениям менструального цикла на первых этапах болезни. Поводом обратиться к врачу обычно являются такие симптомы, которые начинают беспокоить представительниц прекрасного пола, как:
1. Боли в молочных железах, часто связанные с менструальным циклом. Ткань груди очень активно реагирует на гормональный дисбаланс, который ведет к пролиферации ее клеток. А поскольку такой процесс протекает не совсем правильно, возникают дискомфортные ощущения.
2. Изменения формы и симметричности груди. Более характерный симптом для узловой и очаговой мастопатии, когда из-за разрастания соединительной ткани, формируются плотные, эластичные узлы в органе.
3. Появление выделений из сосков, которые не связаны с беременностью или лактацией. Неправильно функционирующая ткань молочной железы, особенно под воздействием гормона пролактина способна приводить к выделению обильного секрета, который либо скапливается кистах, либо выводится по протокам наружу.
Любые дискомфортные ощущения, состояния, возникающие у женщины впервые с молочными железами, которые также сопровождаются изменениями плотности, эластичности и формы груди, должны быть поводом немедленно обратиться к врачу. Проведение скрининговых исследований (маммографии, УЗИ молочных желез, выявление онкомаркеров и др.) позволит диагностировать не только мастопатию, но и подтвердить или исключить рак груди на ранней стадии развития.
Снижение уровня прогестерона в крови женщины не только ведет к возникновению и прогрессированию мастопатии, но и также часто сопровождается такими распространенными состояниями, как:
1. Бесплодие и самопроизвольное прерывание беременности.
2. Нарушения менструального цикла.
3. Дисфункциональные маточные кровотечения.
4. Возникновение доброкачественных опухолей матки (фибромиом и т.д.).
Лечение

Низкий прогестерон при мастопатии, как и высокий уровень эстрогена, корректируется двумя основными путями – гормональным лечением и негормональными препаратами. Выбор терапии обуславливается степенью прогрессирования заболевания, а также значениями гормонов, отражающими их концентрацию.
Негормональная терапия ориентирована на улучшение микроциркуляции в тканях молочных желез, устранения венозного застоя, снижения болевых ощущений. В случае подозрения на то, что прогрессирование болезни связано со стрессом или психоэмоциональными переживаниями, назначаются седативные и успокаивающие лекарственные средства природного происхождения. Назначение поливитаминов (А, Е, С, каротинов) позволяет улучшить метаболические реакции в тканях груди. Пациенткам рекомендуют пересмотреть собственную диету, ограничить вредные привычки и злоупотребление продуктами, содержащими метилксантины (кофе, шоколад и т.д.).
Прием Мабюстен и гормональных препаратов, которые снижают уровень эстрогенов или подавляют их биологическую активность, позволяет сдерживать развитие мастопатии. Назначение гестагенов в виде приема комбинированных оральных контрацептивов, не только выравнивает уровень прогестерона крови, снижает активность эстрогена, но и в целом улучшает негативные изменения менструального цикла и болевые ощущения в молочных железах.

Гормоны молодости
В организме человека насчитывается более сотни разнообразных гормонов. Они различаются как по составу, так и по функции, которую носят. Одними из этих гормонов являются гормоны молодости, которые имеют некоторые принципиальные отличия от других. Эти вещества, не косвенно, а напрямую влияют на процессы старения и замедления обновления клеток организма. Эти гормоны, выражаясь простым языком, сохраняют молодость и свежесть организма. К веществам данного типа относятся: соматотропин, эстроген, дегидроэпиандростерон (ДГА), тестостерон и мелатонин. Каждый из перечисленных гормонов, стоит рассмотреть более подробно.
Гормоны
Эстроген, женский гормон, который влияет на молодость и длительную продолжительность жизни. Основной функцией эстрогена является влияние на репродуктивную функцию человека и сексуальность. Но этот гормон также позитивно влияет на процессы старение кожи (сохранения упругости), на работу мышц сердца, на крепость костей и упругость сосудов. В женском организме присутствие эстрогена в пределах определённой нормы, значительно отодвигает время наступления менопаузы. Также на mabusten.com: фиброзная мастопатия лечение MABUSTEN® и симптомы и направления лечения узловой мастопатии. По результатам многочисленных исследований, время наступления менопаузы в женском организме напрямую связан с продолжительностью жизни и сохранением молодости женщины. Чем позже наступает менопауза, тем дольше женщина остаётся молодой как в физическом, так и в эмоциональном плане.
Подробно Эстрогены у женщин
Увеличить выработку эстрогена могут помочь некоторые продукты, содержащие изофлавоны. Это фитоэстрогены натурального происхождения, содержащиеся в соевых продуктах, хмеле и ревене. Молекулярная структура фитоэстрогенов похожа на структуру эстрогенов, но не является идентичной ей. Однако, влияние на организм изофлавонов такое же, как и эстрогена.
Гормон соматотропин
Соматотропин является гормоном управляющим процессами роста организма и позитивно влияющим на красоту. В современном мире часто соматотропин отождествляется как гормон красоты и молодости, но в девяностых годах двадцатого века эти его свойства были ещё не изучены. С помощью современных исследований доказано, что этот гормон благотворно влияет на сохранение молодости тканей и клеток мозга до глубокой старости. Американскими учёными во время эксперимента, было доказано, что ежедневный приём соматотропина в течение шести месяцев, помог испытуемым значительно улучшить упругость и общее состояние кожи, уменьшить слой жировой ткани и наоборот увеличить мышечную ткань. Выработку организмом соматотропина, стимулирует вещества, содержащиеся в продуктах из белка, определённых сортах сыра и чечевицы.
Гормон тестостерон
Тестостерон влияет на психические процессы, сексуальное желание и страсть. Тестостерон принято считать абсолютно мужским гормоном, однако, в недавних исследованиях выяснилась его огромная роль в сохранении здоровья и молодости женщин. Данный гормон стимулирует метаболизм и сильно влияет на эмоциональный фон. В ходе эволюции, тестостерон показывал своё значительное влияние именно на мужчин. Он стимулировал агрессивное поведение, высокую сексуальную потребность и самоуверенность. Влияние тестостерона на женский организм не так заметно, но достаточно сильно: он стимулирует сексуальность, благотворно влияет на тонус мышц, на высокую самооценку и обновление кожи. В женском организме катализатором выработки тестостерона являются такие элементы, как цинк и марганец. Продукты богатые этими элементами: морские виды рыб, отруби, крупы, зелёные овощи.
Гормон дегидроэпиандростерон
Гормон дегидроэпиандростерон имеет огромное влияние на метаболизм, а в следствии на волнующую тему многих женщин – стройность. ДГА вырабатывается в надпочечниках. Этот гормон, можно охарактеризовать, как микс мужских и женских гормонов. Он благотворно влияет на тонус мышечной ткани, стимулируя перевозку жиров в митохондрии клеток, где они впоследствии сжигаются в энергию. Недостаток дегидроэпиандростерона провоцирует такие болезни, как: остеопороз, инфаркт, появление опухолей и слабоумие в старости. Нормальное количество ДГА в организме позитивно влияет на обмен веществ, иммунную систему и здоровый сон. Максимальное количество дегидроэпиандростерона в организме приходится на возраст между 25 и 30 лет, однако, к 40 годам его количество уменьшается практически вдвойне. К продуктам, восполняющими данный гормон, относятся: оливковое масло, маслины, авокадо и некоторые виды рыб. Ещё одним важным гормоном молодости является мелатомин. Важнейшая его функция – контроль суточных режимов. В ходе эксперимента, проведёнными американскими учёными, было выяснено, что человек незнающий точное время суток, может спать ночью и бодрствовать днём. Внутренними часами, как было доказано, управляет гормон мелатонин. В этом и скрывается влияние мелатонина на процессы старения. Дело в том, что обновление клеток происходит только тогда, когда мы спим. Постоянное недосыпание приводит к преждевременному старению организма. Также мелатонин стимулирует эндокринную систему, контролирует нормальное давление крови, регулирует пищеварительную систему и плодотворную деятельность головного мозга. Продуктами, благотворно влияющими на выработку мелатонина, являются: печёный картофель, пшеница твёрдых сортов и баранина. В заключение следует отметить, что гормональный дисбаланс и гипогалактия наступает после тридцати пяти лет и очень важно контролировать количество гормонов в организме, чтобы оставаться молодым и свежим долгие годы.
www.mabusten.com
Гормональный фон при мастопатии
Гормональный дисбаланс в организме женщины часто приводит к сбою в работе не только органов репродуктивной системы, но и появлению различных патологических новообразований. Именно поэтому при появлении первых признаков: нарушения метаболических процессов в организме, болевого синдрома в области железы, наличия уплотнений в груди, женщине необходимо обратиться за консультацией к специалисту. Ведь такие симптомы могут стать предвестником развития не только мастопатии, но и рака груди.
Гормональный фон при мастопатии часто бывает нарушен
Гормональный фон при мастопатии. Причины появления и симптомы. Диагностика заболевания
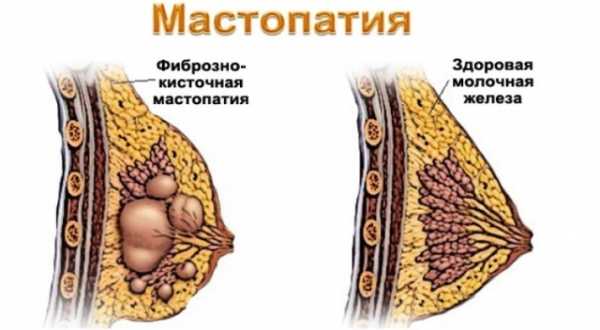
Мастопатия— это заболевание, которое развивается на фоне гормонального дисбаланса в организме женщины. Недостаток прогестерона и избыток эстрогена, гормонов отвечающих, за репродуктивную функцию женщины, приводит к тому, что ткани молочной железы приобретают тенденцию к разрастанию. Железистые ткани образуют фиброзные уплотнения и фиброзно-кистозные новообразования. Мастопатии подвержены женщины в возрасте от 18 до 45 лет.
Причины появления мастопатии
Основные процессы в образовании патологических новообразований играют женские половые гормоны. Ежемесячно в организме женщины вырабатывается прогестерон и эстроген, отвечающие за нормальное течение менструального цикла. Переизбыток эстрогена заставляет соединительные ткани молочной железы разрастаться, а недостаток прогестерона провоцирует ещё больший выброс эстрогена в кровь. Но есть и негормональные причины возникновения мастопатии:
- Курение и избыточное потребление алкогольных напитков.
- Предрасположенность к возникновению мастопатии.
- Новообразование придатков и других органов репродуктивной системы.
- Генетические и приобретённые заболевания печени.
- Психологическое состояние. На появление новообразований молочной железе могут влиять и частые стрессы, бессонница, нервные нарушения.
- Отсутствие беременности и периода лактации в возрасте до 30 лет.
- Частые механические прерывания беременности.
- Различные механические повреждения молочных желёз.

Заболевания печени могут запустить процесс мастопатии
Симптоматика заболевания
Симптоматика мастопатии зависит от тяжести течения заболевания, от наличия сопутствующих осложнений, и от характера новообразований при мастопатии, но общие симптомы патологии:
- Нарастающий болевой синдром. Тупые ноющие боли, которые нарастают ежедневно, вне зависимости от наступления менструального цикла. Сперва боль локализуется только в участке появления новообразований, а затем распространяются на всю больную грудь.
- Выделение. Выделения могут быть различного цвета: зелёного, жёлтого, белого. Но если имеют место кровянистые выделения, то женщине необходимо срочно обратиться к специалисту, так как это может быть симптомом наличия рака груди.
- Большая отёчность. На поражённой груди наблюдаются покраснения, резко выраженная отёчность, которая не зависит от наступления менструации.
- При самообследовании — пальпации, женщина может наблюдать как единичные уплотнения, так и выраженное общее нагрубание железы.
- Увеличение лимфоузлов. При самостоятельной пальпации, пациентка может отмечать резкое увеличение лимфатических узлов в подмышечной впадине.

При пальпации груди можно нащупать увеличенные лимфоузлы
Диагностика
При проведении диагностического обследования врач маммолог проводит тщательный осмотр железы, прощупывает лимфоузлы в подмышечной впадине, пальпирует щитовидную железу.
Дополнительные обследования, которые обязательно назначит хороший специалист:
- УЗИ молочных желёз. Анализы предпочтительнее осуществлять с пятого по седьмой день цикла.
- Рентгенологическое исследование молочных желёз. Это исследование лучше всего проводить на 10 день цикла. Рентгенологическое исследование проводится в двух проекция, что позволяет определить характер мастопатии и назначить соответствующее лечение.
- Гистология. Гистологическое исследование — анализы на взятие участка поражённые ткани на исследования раковых клеток, может потребоваться в том случае, если врач подозревает наличие перерождения тканей.
- Гормональные анализы. Врач обязательно назначит пациентке сдать анализы на гормоны, чтобы выявить дисбаланс в выработке эстрогена и прогестерона.
- Исследование УЗИ органов репродуктивной системы. Если у женщины имеются новообразования, которые влияют на выработку половых гормонов, то это может спровоцировать развитие мастопатии.

Гистология может понадобиться при подозрении на онкологию
Лечение мастопатии
Для устранения симптомов мастопатии и новообразований, применяются два вида лечения:
- Медикаментозное.
- Оперативное вмешательство.
Применение какого-либо из этих методов обуславливается тяжестью течения заболевания, его характером, и тенденцией роста.
Лучше всего результаты показывает сочетание двух методов лечения: консервативного и оперативного вмешательства. Но если у пациентки имеется диффузная стадия мастопатии, лечение можно производить медикаментозно.
Медикаментозное лечение
Медикаментозное лечение заключается в приёме препаратов заместительной гормонально терапии. Препараты, содержащие синтетические аналоги женских половых гормонов, способные повлиять на общий гормональный фон, воздействуя на новообразования в груди.
Препараты бывают:
- Противозачаточные препараты с содержанием эстрогена и гестагена. Противозачаточные таблетки назначают согласно привычному контрацептивному курсу. Таблетки дают положительный эффект, при назначении женщинам в возрасте, до появления первых признаков наступления менопаузы. Наиболее популярные противозачаточные таблетки: Жанин, Джесс, Марвелон.
- Препараты группы антиэстрогенов. Если противозачаточные таблетки содержат в своём составе необходимые для женского организма гормоны (применяемые при их недостатке), то антиэстрогены содержат вещества, блокирующие работу половых гормонов, вырабатываемых излишним количеством. Антиэстрогены по своему фармакологическому свойству блокируют работу эстрадиола, снижая его влияние на мастопатию. К таким лекарственным препаратами относятся: Тамоксифен, Фарестон.
- Гестагены. Применение препаратов, в основе которых лежит фармакологическая группа гестагенов, способствуют снижению выработки эстрогенов в патогенных тканях. Снижают риск кистозно — железистого перерождения тканей молочной железы, улучшают троицу тканей.
Противозачаточные препараты и иные средства, содержащие гормональные компоненты, нельзя применять без консультации со специалистом. Применение гормональной терапии в лечении мастопатии возможно в сочетании с препаратами, не содержащими, синтетические женские гормоны, но только под контролем специалиста.
В качестве препаратов негормональной терапии можно применять:
- Средства, снимающие местный отёк и острое воспаление. К таким препаратами относится диклофенак.
- Жаропонижающие средства.
- Различные антибиотики широкого спектра действия.

Марвелон может назначаться при мастопатии
Оперативное вмешательство
Иногда женщине недостаточно обойтись одними только противозачаточными таблетками в качестве лечения. При узловой форме мастопатии, с множественным образованием кист, женщине показано лечение по удалению новообразования, при помощи оперативного вмешательства. Лечение может заключаться как в полном удалении поражённой железы, так и удаление узлов и кист отдельно от железы (энуклеация).
После оперативного вмешательства пациентки показано лечение препаратами, которые помогут нормализовать гормональный фон. Для этого могут применяться как противозачаточные таблетки (профилактические меры), так и таблетки с содержанием антиэстрогеновых веществ (чтобы выровнять гормональный фон или снизить производство эстрогена).
Нередки случаи когда врачи рекомендуют принимать противозачаточные таблетки совместно с препаратами народной медицины, особенно если пациентка заботится о своём здоровье, и желают предостеречь себя от рецидива.
Какие именно противозачаточные таблетки принимать, в какой дозировке, и какие средства народной медицины необходимо с ними сочетать, может решить только специалист. Поэтому после проведения оперативного вмешательства по резекции или энуклеации мастопатии рекомендовано постоянно посещать лечащего врача маммолога.

Операция назначается при множественном образовании кист
Средства народной медицины в помощь
Для нормализации гормонального фона и остановки роста патологических тканей в области молочной железы используются препараты народной медицины (но только в том случае, если пациентке не показано оперативное вмешательство). Не всегда только таблетки помогают избавиться от негативных симптомов мастопатии, иногда женщине требуется и местное устранение неприятных ощущений, которое невозможно купировать медикаментозно.
Народная медицина помогает устранить симптомы, связанные с дисбалансом гормонального фона, за счёт применения средств на основе фитоэстрогенов. Фитоэстрогены — это вещества природного происхождения, которое по своему составу является аналогом женских половых гормонов. Фитоэстрогены могут применяться женщинами для нормализации гормонального фона, даже если им противопоказана традиционная медикаментозная гормональная терапия.
Лекарственные растения, которые помогают в лечении мастопатии:
- Шалфей.
- Клевер красный.
- Пшеница (проращённые ростки).
- Зверобой.
- Душица.
- Крапива двудомная.
- Семя льна и цветки льна.
vrachlady.ru
Нарушение уровня каких гормонов приводит к заболеванию мастопатией
Наиболее частой причиной появления мастопатии является гормональный дисбаланс, который, к сожалению, может развиваться как у молодых, так и у зрелых женщин. Рост грудных желез, появление изменений в тканях, связанных с менструальным циклом, беременностью, лактационным периодом напрямую связаны с действием ряда гормонов, продуцируемых яичниками, щитовидной железой, гипоталамусом, гипофизом, надпочечниками и другими органами. Нарушения, возникающие в эндокринной системе, зачастую становятся главными факторами, провоцирующими изменения в структуре молочных желез.
 Гормональная перестройка влечет за собой не только изменение внешности с возрастом, но и более серьезные последствия
Гормональная перестройка влечет за собой не только изменение внешности с возрастом, но и более серьезные последствия Дисбаланс прогестерона и эстрогенов
Чаще всего у женщин, страдающих мастопатией, выявляется отклонение от нормальных уровней таких гормонов, как эстрогены и прогестерон. Дисбаланс этих веществ в первую очередь приводит к мастодинии, которая проявляется неприятными ощущениями в молочных железах, возникающими во вторую фазу цикла, а затем и к изменениям самой структуры тканей груди.
Синтез эстрадиола и эстриола происходит в основном в яичниках. Жировые ткани и надпочечники также продуцируют эти вещества, но в значительно меньших количествах.
Если женщина здорова, показатели эстрогенов повышаются в норме в первую фазу, приближаясь к максимальному уровню в овуляторные дни, а затем – снижаются.
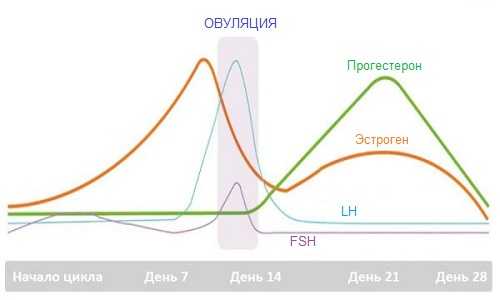 Своего пика уровень эстрогена достигает за 1–2 дня перед овуляцией или во время нее
Своего пика уровень эстрогена достигает за 1–2 дня перед овуляцией или во время нее Продукция эстрогенов происходит под влиянием фолликулостимулирующего гормона (FSH), продуцируемого гипофизом. Под действием этих веществ происходит стимуляция роста эпителия, выстилающего протоки груди, а также может меняться баланс минералов и жидкости, что нередко приводит к нарастанию отечности и появлению болевых ощущений.
С помощью прогестерона происходят изменения в грудных железах, необходимые для нормальной беременности. Этот гормон снижает рост эпителиальных клеток, помогает формировать альвеолы, уменьшает отечность.
Неправильное соотношение между гормонами провоцирует развитие мастопатии. Чаще всего к чрезмерному росту фиброзных тканей приводит дисбаланс, при котором эстрогены превышают нормальные значения. Нередко одновременно с этим у женщин возникают и нарушения цикла.
 Часто мастопатия сопровождается дисменореей и наоборот
Часто мастопатия сопровождается дисменореей и наоборот Влияние других гормонов
Большое влияние на грудные железы оказывает пролактин. Этот гормон помогает подготавливать их к беременности и отвечает за продукцию молока.
На состояние грудных желез влияет и ряд других веществ:
- Тиреотропин, продуцируемый гипофизом. Этот гормон контролирует продукцию тироксина и трийодтиронина щитовидной железой. В свою очередь, они влияют на развитие клеток эпителия и на работу яичников.
- Андрогены, являющиеся мужскими гормонами. Они помогают подавлять синтез фолликулостимулирующего гормона и тормозить определенные процессы, происходящие в молочных железах.
 Присутствие мужских гормонов в женском организме не всегда означает мужеподобную внешность
Присутствие мужских гормонов в женском организме не всегда означает мужеподобную внешность - Простагландины – вещества, помогающие поддерживать нормальный уровень макроэлементов и жидкости в тканях груди.
- Кортикостероиды – синтезируемые надпочечниками и влияющие определенным образом на пролактин, способствуя усилению его действия на ткани груди.
- Инсулин, также играющий роль в стимуляции роста протоков желез.
В той или иной мере все перечисленные вещества воздействуют на молочные железы, поэтому при появлении симптомов мастопатии женщине назначаются анализы на гормоны.
Подготовка к анализам
Анализ на гормоны, которые необходимо сделать при мастопатии, рекомендуется проводить утром.
 Анализ на уровень гормонов обязателен при диагностике мастопатии
Анализ на уровень гормонов обязателен при диагностике мастопатии Кровь сдается из вены. Предварительно нужно:
- отменить препараты, влияющие на женские гормоны; если это сделать невозможно, необходимо проконсультироваться со специалистом;
- за 10 ч до сдачи крови не следует есть, принимать спиртосодержащие напитки, курить;
- нежелательно в день, предшествующий сдаче крови, заниматься тяжелыми нагрузками, посещать баню, сильно перегружать нервную систему.
Перед тем как сдавать анализы, женщина должна знать, что:
- Значения некоторых гормонов имеют зависимость от цикла, поэтому у доктора следует уточнить время, когда лучше пройти исследование.
 Результаты анализа могут меняться в различные дни менструального цикла
Результаты анализа могут меняться в различные дни менструального цикла - Нормы показателей у женщин в климактерическом периоде другие по сравнению со значениями гормонов у молодых женщин.
Основное лечение
Правильно расшифровать и проанализировать показатели гормонального статуса, а также подобрать соответствующее лечение при мастопатии может только врач.
Все препараты, содержащие гормоны, назначаются строго по показаниям и только после полного обследования, включающего, помимо анализа крови на гормоны, маммографию и ультразвук.
 Гормональный препарат Достинекс является ингибитором пролактина, т. е. блокирует его выработку
Гормональный препарат Достинекс является ингибитором пролактина, т. е. блокирует его выработку При избыточном количестве эстрогенов женщинам назначается длительный курс «Тамоксифена» и аналогичных препаратов, являющихся антиэстрогенами. Если при обследовании выявлен избыток пролактина, необходим прием «Парлодела» или «Достинекса». Снизить чрезмерную выработку фолликулостимулирующего гормона позволяет курс «Нафарелина».
Высокий синтез эстрогена также помогают снижать препараты, содержащие гестагены. Чаще всего женщинам назначается «Депо-Провера». Нередко в сочетании с этим лекарством пациентке рекомендуется использовать «Прожестожель». Этот препарат выпускается в виде крема для нанесения на проблемный участок грудной железы.
При мастопатии в некоторых случаях могут быть применены оральные контрацептивы, улучшающие гормональные показатели и помогающие нормализовать продукцию эстрогенов и прогестерона.
 Противозачаточные таблетки не только предохраняют от беременности, но и используются для лечения мастопатии
Противозачаточные таблетки не только предохраняют от беременности, но и используются для лечения мастопатии Нередко женщинам, страдающим мастопатией, рекомендуется посетить эндокринолога. Если при обследовании состояния щитовидной железы выявлены отклонения, необходима коррекция работы этого органа препаратами, содержащими аналоги тиреоидных гормонов.
Причины обращения к маммологу
Каждая женщина после 30 лет должна раз в год обследоваться у маммолога. Симптомами, при которых следует посетить врача в обязательном порядке, являются:
- сильная болезненность, возникающая в молочных железах накануне менструации;
- появление отечности груди;
- выявление при самообследовании уплотнений в тканях железы;
 Ежемесячное самообследование груди поможет вовремя выявить патологические изменения молочных желез
Ежемесячное самообследование груди поможет вовремя выявить патологические изменения молочных желез - выделение жидкости из сосков, особенно зеленоватого или коричневатого оттенков;
- нарастание асимметрии желез, изменения контуров;
- появление шелушения кожных покровов на сосках и груди;
- изменение формы сосков, их втягивание или значительное увеличение;
- болезненность в области подмышек.
Форма заболевания грудных желез определяется лечащим врачом. Ставится соответствующий диагноз только после тщательного обследования, включающего исследования крови на гормоны, маммографию, УЗИ. При выявлении узловой формы женщине назначается биопсия, которая необходима для изучения структуры и характера уплотнений.
 Исследование образцов тканей и жидкостей, взятых при биопсии, позволяет подтвердить или опровергнуть злокачественность процесса
Исследование образцов тканей и жидкостей, взятых при биопсии, позволяет подтвердить или опровергнуть злокачественность процесса Материал, взятый при этой процедуре, отправляется на цитологический анализ. При обнаружении патологических клеток женщине необходимо обратиться к онкологу, который определит дальнейший ход лечения.
При самостоятельном выявлении каких-либо признаков заболеваний грудных желез нельзя заниматься лечением в домашних условиях. Применение народных способов возможно только в комплексе с терапией, назначенной врачом.
Какие гормоны вырабатываются женским организмом и на что они влияют, вы узнаете из следующего видео:
bolezni.com
Внимание! Мастопатия!
По определению ВОЗ ( 1984 г.): «Мастопатия – это фиброзно-кистозная болезнь (ФКБ), характеризующаяся нарушением соотношений эпителиального и соединительнотканного компонентов, широким спектром пролиферативных и регрессивных изменений тканей молочной железы».
Рак груди
Данные клинических исследований свидетельствуют, что рак молочной железы встречается в 3–5 раз чаще на фоне доброкачественных заболеваний молочных желез.
Формы мастопатии
Согласно классификации по данным рентгенограмм, ультразвукового сканирования и морфологического исследования различают следующие формы мастопатии:
Диффузная фиброзно-кистозная форма мастопатии с преобладанием:
кистозного компонента;
фиброзного компонента;
железистого компонента.
Смешанная форма мастопатии
Узловая фиброзно-кистозная форма мастопатии
Большинство исследователей считают, что основой патологического процесса при мастопатии являются разного рода гормональные нарушения, проявляющиеся в относительном повышении уровня эстрогенов при низком уровне прогестерона. Помимо гормональных нарушений развитию мастопатии могут способствовать гинекологические заболевания (по данным статистики в 60–90% случаев миома матки, эндометриоз и др. сочетаются с доброкачественными заболеваниями молочных желез); нарушения метаболизма эссенциальных жирных кислот; стрессовые ситуации; аборты; нарушение режима питания (злоупотребление животными жирами, мясными продуктами и углеводами); отягощенная наследственность (даже наличие опухоли в области молочных желез у сестры матери является фактором риска).
Давно известно, что «защитное» действие на молочные железы оказывают своевременные роды (в возрасте 20–25 лет), количество родов (не менее двух) и кормление грудью. Отмечено, что половина пациенток с онкопатологией сами обнаруживают у себя новообразования, и если это происходит на ранних стадиях, то шансы на излечение повышаются во много раз.
Типичными симптомами диффузной формы мастопатии являются болезненные ощущения в области молочных желез, которые усиливаются за несколько дней до начала менструации. Вначале это напоминает обычные предменструальные ощущения в молочных железах, но постепенно боль усиливается, иррадицирует в плечо, лопатку или в подмышечную область. При надавливании боль усиливается, отмечается незначительное уплотнение тканей без четких границ, из сосков могут появляться выделения, напоминающие молозиво. С началом менструации эти ощущения проходят. Такая форма мастопатии чаще встречается у женщин до 35 лет, врачи называют ее мастодинией (масталгией). Она обусловлена повышением в крови уровня гормона пролактина.
Маммография
В настоящее время основным методом диагностики состояния молочных желез является рентгеномаммография, позволяющая выявлять патологические изменения примерно в 97% случаев. Во всем мире это исследование принято проводить 2 раза в год (при отсутствии показаний к более частому обследованию), а после 50 лет – 1 раз в год. Этот метод безопасен и точен. Все остальные методы диагностики являются вспомогательными.
Фиброзно-кистозная форма мастопатии хотя и является доброкачественным заболеванием, в ряде случаев может быть промежуточной стадией, предшествующей развитию злокачественного процесса, поэтому лечение и наблюдение за пациентками с мастопатией должны быть длительными.
Лечение мастопатии
Общепринятой схемы лечения этого заболевания не существует. В каждом отдельном случае тактика врача должна быть индивидуальной. Несомненным является следующее: лечение больных с доброкачественными заболеваниями молочных желез должно быть комплексным, длительным, с учетом гормональных особенностей, сопутствующих гинекологических и экстрагенитальных заболеваний; оно должно быть направлено на устранение причин, приведших к развитию мастопатии.
Терапия при фиброзно-кистозной форме мастопатии может быть как консервативной, так и хирургической. При узловой форме мастопатии, внутрипротоковых папилломах и доброкачественных опухолях показано хирургическое лечение.
При диффузной форме мастопатии проводят консервативное лечение, которое основывается на устранении основной причины, вызвавшей нарушение функции гипофиза и яичников. Зачастую необходимо начинать с лечения гинекологических заболеваний, нормализации функции печени и нервной системы. Гормональное лечение эффективно воздействует на эпителиальные элементы. В качестве средств гормональной терапии используют препараты для пероральной контрацепции, гестагены (прогестерон), андрогены, ингибиторы секреции пролактина (бромокриптин). Перед назначением этих препаратов необходимо исследовать гормональный баланс. Прогестерон (гормон желтого тела) в тканях молочной железы снижает проницаемость капилляров, предотвращает пролиферацию и митотическую активность эпителия протоков. Применение антипролактиновых препаратов эффективно в возрастных группах 28–34 и 35–47 лет. Препараты этой группы наиболее эффективны у больных с наличием кистозной мастопатии и пролиферацией эпителия, а также при поликистозе молочных желез и обильных выделениях из эктазированных протоков.
Зачастую у женщин старше 40 лет применение гормональных препаратов может быть противопоказано в связи с наличием ряда факторов риска: гипертоническая болезнь, избыточная масса тела, курение, сопутствующая экстрагенитальная патология.
Следует помнить, что пролиферативные формы фиброаденоматоза, а также фиброзно-кистозные или фиброматозные мастопатии плохо поддаются гормональной терапии. При узловой мастопатии применяют средства специфической иммунотерапии, но главным образом проводят хирургическое лечение, то есть иссечение узлов по мере их обнаружения. Однако в последнее время к оперативному лечению мастопатии стали относиться осторожнее, поскольку операция не устраняет причину заболевания.
Мастодинон для лечения мастопатии
В настоящее время особенно возрос интерес к применению лекарственных препаратов растительного происхождения. Одним из наиболее эффективных средств для лечения мастопатий и предменструального синдрома является комбинированный препарат Мастодинон, содержащий вытяжки из лекарственных растений: прутняка обыкновенного ( Agnus castus ), стеблелиста василистниковидного ( Cyclamen thalictroides ), фиалки альпийской ( Cyclamen europaeum ), грудошника горького ( Ignatia ), касатика разноцветного ( Iris versicolor ), лилии тигровой ( Lilium tigrinum ). Мастодинон обладает комплексным действием: оказывает допаминергическое действие, благодаря чему снижается продукция пролактина; в результате устранения гиперпролактинемии нормализуется продукция гонадотропных гормонов гипофизом, что благоприятно влияет на функцию яичников и приводит к устранению недостаточности функции желтого тела и связанного с этим бесплодия. При снижении содержания пролактина создаются предпосылки к обратному развитию патологического процесса при диффузных формах фиброзно-кистозной мастопатии. Препарат назначают по 30 капель утром и вечером без перерыва. Минимальный курс лечения составляет 3 мес. Если после прекращения приема препарата жалобы возобновляются, то терапию следует продолжить после консультации с лечащим врачом.
Фитогормоны для лечения мастопатии
При лечении мастопатии часто применяют фитогормоны – сложные соединения растительного происхождения, которые по структуре и действию сходны с половыми гормонами. Фитоэстрогены в большом количестве содержатся в сое, проросших зернах пшеницы. Эффект фитоэстрогенов при лечении мастопатии связан с их слабой эстрогенной активностью, а также со способностью блокировать активность фермента жировой ткани ароматазы (данный фермент наиболее эффективен у больных с ожирением), которая участвует в превращении андрогенов в эстрогены. Связываясь с эстрогенными рецепторами, фитоэстрогены вытесняют эстрадиол из связи с рецепторами, что может частично объяснять их антипролиферативный эффект; являются ингибиторами ферментов, участвующих в функции рецепторов, контролирующих факторы роста; оказывают антиоксидантное действие; продукты, богатые фитоэстрогенами, содержат также грубые волокна растительного происхождения, которые способствуют связыванию стероидов в кишечнике и их выведению.
Мастопатия рассматривается как предраковое состояние, поэтому необходим длительный прием антиоксидантов — витаминов Е, С, бета-каротина, фосфолипидов, селена, цинка. Важен также прием препаратов, содержащих калия йодид, который способствует нормализации выработки гормонов яичника. Дефицит йода в организме могут восполнить также морепродукты.
Диета при мастопатии
Диетические факторы. В онкогенезе мастопатии и рака молочной железы большое значение придается диетическим факторам. Особенности питания оказывают влияние на метаболизм стероидных гормонов. Установлено, что диета, содержащая большое количество жира и мясных продуктов, приводит к снижению содержания в плазме крови андрогенов и повышению уровня эстрогенов, кроме того, повышается выработка канцерогенных веществ. На основании указаний Комитета по диете, питанию и борьбе с раком Национальной академии наук США предлагаются следующие рекомендации:
снизить потребление насыщенных и ненасыщенных жиров;
включать в диету фрукты и овощи;
свести к минимуму потребление консервированных, соленых и копченых продуктов.
Общие рекомендации. Женщинам с мастопатией следует регулярно проходить обследования и проводить поддерживающую терапию. Не стоит забывать, что при фиброзно-кистозных заболеваниях противопоказаны любые провоцирующие факторы: физиопроцедуры, а также посещение бани, солнечный и искусственный загар. Необходимо вести здоровый образ жизни: исключить алкоголь, курение, правильно питаться ( воздерживаться от больших количеств кофе, крепкого чая, шоколада) и много двигаться, спать не менее восьми-девяти часов, избегать стрессов.
Источник: www.mshealthy.com.ua
mamapapa-vrn.com