Поликистоз яичников код по мкб 10
Поликистоз яичников
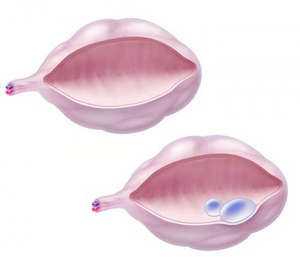
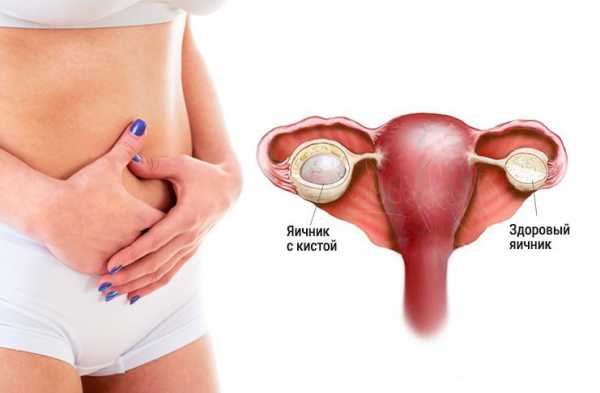
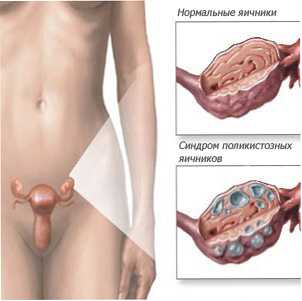
Поликистозные яичники (код МКБ-10: Е28,2) — одна из основных причин женского бесплодия. Это распространенное заболевание способствует образованию нарушений в организме женщины: овуляция не происходит, шансы зачать ребенка понижаются практически до нуля. При поликистозе яичники увеличены, в них образуются небольшие наросты (кисты), которые наполнены жидкостью.
Часто заболевание обнаруживают у женщин с избытком мужских половых гормонов. Яйцеклетка не вызревает, овуляция отсутствует. Фолликул не разрывается, а наполняется жидкостью и становится кистой. По этой причине яичники увеличиваются.
Симптомы
Определить болезнь по симптомам можно только у 10% процентов женщин репродуктивного возраста. Довольно часто такое заболевание обнаруживают во время полового созревания. Самый достоверный симптом — нерегулярный месячный цикл, его отсутствие, длительные задержки, до нескольких месяцев, бесплодие (женское бесплодие по МКБ-10). Часто заболевание сопровождает сахарный диабет, кандидоз. Сочетается с нарушениями щитовидной железы, надпочечников. Для синдрома поликистоза яичников характерно резкое увеличение веса (10 и более кг). Согласно исследованиям, жировые отложения в центре туловища указывают на повышенный уровень андрогенов, липидов и сахара. Лишний вес — частая проблема женщин с этой болезнью. При поликистозе многие женщины долго не могут зачать. Но не все пациентки отмечают наличие подобных симптомов.
Причины
Существует несколько теорий о причинах заболевания.
Согласно одной теории, болезнь появляется из-за неспособности организма перерабатывать инсулин. Повышенный уровень инсулина, вырабатываемого поджелудочной системой, способствует выработке андрогенов. Гормональный дисбаланс препятствует процессу овуляции.
По другой теории к интенсивному образованию андрогенов приводит утолщение белковой оболочки яичника.
Также врачи не исключают значение наследственности и генетического фактора.
Еще одной причиной поликистоза яичников может быть беременность, протекающая с сильным токсикозом, угрозой выкидыша и другими патологиями.
Болезнь может проявиться и после применения гормональных средств в период беременности.
Поликистоз яичников возможен при инфекционном заболевании или регулярных простудах в детском возрасте. Частые тонзиллиты (МКБ-10:J35,0) влияют на образование болезни: яичники и миндалины связаны между собой.
Стрессы и чрезмерные физические нагрузки вполне могут способствовать развитию поликистоза.
Диагностика
При наличии характерных симптомов врачи сразу могут поставить диагноз, который подтверждается после обследования. При осмотре специалист обращает внимание на состояние кожи, наличие лишнего веса, характер оволосения и общее состояние организма.
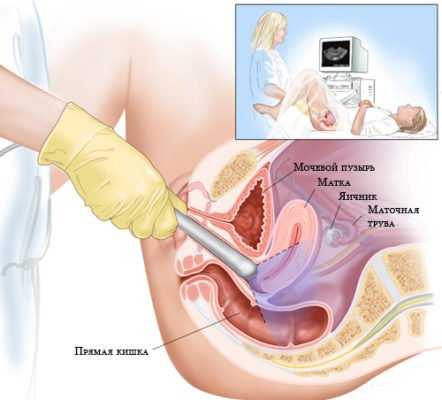
Клинико-лабораторное обследование назначают для определения состояния половых органов. УЗИ малого таза позволяет выявить изменения в тканях яичников, насколько они увеличены в размерах. Отмечается разрастание соединительной ткани. Ультразвуковое обследование также может показать наличие мелких кист в одном яичнике или двух сразу и уменьшение матки в размерах.

Image by jk1991 at FreeDigitalPhotos.net
Биохимический анализ крови выявляет нарушения обменных процессов. Такое заболевание обычно характеризуется повышенным уровнем холестерина или глюкозы. Также исследуют кровь на уровень липидов и инсулина.
Анализ крови для определения гормонов помогает установить, насколько повышен показатель содержания мужских половых гормонов. При поликистозе обычно уровень тестостерона и инсулина повышен, уровень прогестерона понижен.
Иногда врачи прибегают к биопсии. Производится выскабливание эндометрия, который затем исследуется под микроскопом. Процедуру часто назначают пациенткам с дисфункциональным кровотечением.
Показания базальной температуры тоже способны указать на паталогию. Если женщина здорова, температура будет увеличиваться во второй половине цикла. При заболевании остается неизменной. Также необходимо выявить вероятность влияния генетического фактора, исследовать флору мазков из влагалища, с помощью томографии исключить возможность наличия опухоли.
Лапароскопический метод применяют для постановки диагноза и для лечения. Он выявляет подкапсульные кисты, размер яичников, утолщение капсулы.
Лечение
Вместе с избавлением от поликистоза лечение поможет снизить проявление и других симптомов: гирсутизм, угри, боли и прочие. Поликистоз яичников лечится консервативными и хирургическими методами.

Image by nenetus at FreeDigitalPhotos.net
Часто назначаются гормональные препараты. Их действие направлено на нормализацию работы гормонов. Также пациентка может избавиться от акне, алопеции, оволосения и прочих нежелательных симптомов. Обычно назначаются оральные контрацептивы. Они помогут отрегулировать цикл и нормализовать овуляцию. Еще они стимулируют рост фолликулов в яичниках и вызывают овуляцию.
Если главной целью женщины является беременность, но оральные контрацептивы не помогли, ей следует убедиться, что не существует иных причин бесплодия. Для этого следует провериться на непроходимость маточных труб, мужу нужно сдать сперму для анализа. Если результаты хорошие, врач назначит стимуляцию овуляции.
Эффективен может быть и эндовагинальный вибромассаж. Воздействие низкочастотной вибрации способствует расширению сосудов половых органов, стимуляции овуляции. Улучшится доступ лекарственных средств к яичникам, ускорятся обменные процессы. Вибромассаж противопоказан при беременности, менструации, опухолях, воспалениях органов малого таза, тромбофлебите.
К хирургическому способу лечения проблемы поликистоза яичников обращаются в случаях:
- если медикаментозный метод не принес положительных результатов;
- заболевание протекает с длительным нарушением цикла;
- возраст женщины превышает тридцать лет.
Во время хирургического вмешательства прибегают к разрушению той части яичников, которая синтезирует андрогены. Но яичник способен быстро восстанавливаться, поэтому эффект кратковременный. Если пациентка стремится забеременеть, она должна постараться зачать за несколько месяцев после операции.
Очень многие операции при синдроме поликистоза яичников проводятся лапороскопическим методом. Все анализы перед лапароскопией должны быть в норме. Наличие нарушений приведет к осложнениям после операции. Лапароскопию можно проводить в любой день цикла, кроме дней менструации: существует риск большой кровопотери. Обычно врачи используют следующие способы лапароскопии: клиновидная резекция и электрокоагуляция.
Клиновидная резекция
Такой метод операции способствует снижению уровня тестостерона и андростендиона. Если поликистоз яичников является главным препятствием для зачатия, после резекции беременеет большинство женщин.
После пациентка должна пропить курс гормональных препаратов, чтобы восстановилась менструация. Часто овуляция появляется через две недели после резекции. Пациентка может вернуться домой на третий день, если не последуют осложнения. После такого способа операции высока вероятность наступления беременности в первый месяц и первые полгода.
Постепенно кисты могут появиться снова. У некоторых пациенток наблюдается прекращение стабильных менструаций через 3 года после резекции. Поэтому следует тщательно наблюдать за циклами и наблюдаться у врача.
Возможные негативные последствия клиновидной резекции:
- спайки;
- внематочная беременность;
- бесплодие.
Основным противопоказанием к операции является онкология яичников.
Лапароскопическая электрокоагуляция
При лапароскопической электрокоагуляции на яичнике электродом производятся насечки, делается прижигание кровеносных сосудов, чтобы избежать кровотечения. Это более щадящий способ. При такой процедуре шанс на формирование яйцеклетки увеличивается. Обычно лапароскопия длится 15 минут. Пациентке прописывают стационар на несколько дней.
Пациенткам рекомендуется больше двигаться уже через несколько часов после лапароскопии. Женщины редко нуждаются в обезболивающем, потому что ткани практически не травмируются. Перед клиновидной резекцией у электрокоагуляции существует ряд преимуществ:
- минимальный риск образования спаек;
- небольшая кровопотеря;
- нет швов на животе.
Период реабилитации предусматривает ограничения: половой покой до одного месяца, занятия спортом противопоказаны. Гормональные препараты помогут избежать рецидива. Лапароскопия способна урегулировать месячный цикл и работу яичников.
Диета
При наличии избыточного веса женщина должна будет похудеть. Ей следует отслеживать количество углеводов и калорий в рационе, регулярно делать физические упражнения. Одна только потеря веса способна понизить уровень андрогенов и инсулина и восстановить овуляцию. При потере даже 10% исходного веса возможно восстановление нормального менструального цикла и уменьшение опасных последствий в будущем. Но слишком строгие диеты и голодания противопоказаны.
Из рациона следует исключить газировку и фруктовые пакетированные соки. В них содержится слишком много сахара. Предпочтение следует отдавать свежевыжатым грейпфрутовым сокам, разбавленным водой. Стоит исключить конфеты, шоколад, сладкую выпечку. Лучше заменить их сухофруктами, орехами, ягодами. Также вредны сахарозаменители. В них почти полностью отсутствуют калорий, но есть легкоусваиваемые углеводы. Приготовленное на пару мясо намного полезнее, чем жареное. Еду из белой муки следует заменить цельнозерновыми продуктами. Цельное зерно является источником клетчатки, минералов, витаминов. Улучшается работа кишечника, восстанавливается структура кожи. К цельнозерновым продуктам относят не дробленую гречку, грубую овсянку, пшеничные и ячменные хлопья без обработки, коричневый и дикий рис.
Следует отказаться от молочных продуктов повышенной жирности. Нужно употреблять около килограмма молочных продуктов в неделю. Также следует уменьшить потребление продуктов с кофеином.
Народные средства
Некоторые народные средства способны наладить работу гормональной системы. Но применять средства без разрешения врача не следует.
При поликистозе рекомендуется принимать настой боровой матки. 2 ложки травки залить двумя стаканами кипятка, накрыть, оставить настаиваться 2 часа. При кипячении растение теряет свои полезные свойства. После жидкость необходимо процедить и принимать по ложке в сутки. Корень солодки обладает антивирусным и антибактериальным действием. Настой способен понизить давление, уровень холестерина. Может понизить выработку тестостерона. Не следует употреблять непрерывно дольше 6 недель. Залить одну столовую ложку корня стаканом кипятка, дать настояться час и пить раз в день.
Народные средства бесполезны вне комплекса медикаментозного лечения, а их бессистемное или чрезмерное применение может нанести вред здоровью.
Последствия
Чем опасен поликистоз яичников? Зачастую он перерастает в серьезные и опасные заболевания. Женщины с таким диагнозом имеют предрасположенность к сахарному диабету, инсультам, другим заболеваниям сердца и онкологии. Основным осложнением поликистоза является онкологические заболевания эндометрия (рак эндометрия по МКБ-10). При нерегулярном цикле, отсутствии овуляции на матку влияет только эстроген. Поэтому не происходит ежемесячного отторжения слоя матки, и он растет. Без прогестерона эндометрий становится толстым, что может привести к изменению клеток и к раку.
Поликистоз яичников не всегда удается вылечить раз и навсегда, и его следует постоянно контролировать. Женщины с этим заболеванием должны сразу обращаться к гинекологу-эндокринологу. Поликистоз яичников способствует развитию очень серьезных недугов: сахарного диабета, онкологии и бесплодия. Женщины с симптомами заболевания должны пройти обследование. При подтверждении диагноза необходимо начать гормональную терапию или обратиться к другим способам лечения под контролем специалиста.
Похожие статьи
besplodie911.ru
Что такое поликистоз яичников и как лечить гинекологическое заболевание, сочетающееся с нарушениями функций эндокринной системы
Поликистоз яичников – гинекологическое заболевание, сочетающееся с нарушениями функций эндокринной системы. Отсутствие полноценного доминантного фолликула провоцирует проблемы с зачатием. На фоне СПКЯ часто развивается ожирение, женщины жалуются на нерегулярность менструаций, появление угревой сыпи, излишнее оволосение.
Что делать при выявлении поликистоза яичников? Какие методы лечения эффективны? Какие меры при СПКЯ помогают забеременеть? Ответы в статье.
Поликистоз яичников: что это такое
При синдроме поликистозных яичников появляется множество мелких, недоразвитых фолликулов. Количество пузырьков может достигать десятка и более. При отсутствии полноценного доминантного фолликула есть сбои в процессе овуляции, не созревает яйцеклетка, нарушается регулярность цикла.
У пациенток с СПКЯ на фоне ановуляции медики диагностируют первичное бесплодие. Проведение полноценной гормональной терапии, стимуляция овуляции во многих случаях позволяет восстановить уровень фертильности, повышается шанс на полноценное зачатие и вынашивание плода.
Часто развивается аменорея (отсутствие ежемесячных кровотечений) либо олигоменорея (скудные, редкие менструации). Иногда кровотечение при отторжении тканей эндометрия сопровождается сильной болью, объем крови значительно превышает норму.
Причины нарушений и дискомфорта: длительное влияние эстрогенов на внутренний слой матки и ановуляция. В сочетании со снижением уровня прогестерона возможно развитие гиперпластических процессов, что иногда приводит к патологическим маточным кровотечениям. При отсутствии лечения, невнимании к симптомам СПКЯ, длительный период происходит отрицательное влияние на матку и придатки, что может вызвать злокачественный процесс.
Поликистоз яичников код по МКБ – 10 – Е28.2.
Узнайте о симптомах кисты поджелудочной железы, а также о том, как избавиться от образования.
О симптомах повышенного кортизола у женщин, а также о том, как привести показатели гормона в норму прочтите по этому адресу.
Причины развития патологии
СПКЯ развивается при тяжелых нарушениях в работе эндокринной системы. Патологический процесс развивается при сбоях в функционировании яичников, гипофиза, надпочечников.
При прогрессировании хронической аутоиммунной патологии заметно снижаются показатели женских половых гормонов: эстрадиола и прогестерона, продуцирование тестостерона выше нормы. Гормональный сбой возникает на фоне избыточного синтеза лютеинизирующего гормона и пролактина, который продуцирует гипофиз.
Обратите внимание! Аутоиммунная патология носит врожденный характер, гормональные нарушения во время развития плода часто связаны с неполноценным питанием матери. При скудном рационе растущему организму не хватает многих важных веществ, без которых невозможно полноценное формирование эндокринной и половой систем у эмбриона женского пола.
Первые признаки и симптомы
Первая менструация у девушек происходит в положенные сроки – с 12 до 13 лет, но цикл долго не устанавливается. Скудные месячные или отсутствие кровотечений на протяжении полугода указывает на овуляцию. В период полового созревания заметен избыточный рост волос, часто появляется акне, обследование показывает двустороннее увеличение размеров яичников. Характерный признак – равномерное накопление жировой прослойки на разных участках тела, что приводит к повышению массы тела, иногда на 10–20 % выше нормы.
Дисгормональные нарушения можно выявить не только во время проведения гинекологического УЗИ и по результатам анализа крови на гормоны, но и по внешним проявлениям. При СПКЯ женщина часто набирает лишние килограммы, гирсутизм усиливает психоэмоциональный дискомфорт. По мере взросления угревая сыпь часто исчезает, но ожирение и оволосение на фоне избытка тестостерона остается. Иногда значения мужского гормона не намного выше нормы, проявления гирсутизма минимальны.
Специфические симптомы поликистоза яичников:
- нарушения менструального цикла;
- отсутствие либо редкое наступление овуляции;
- первичное бесплодие;
- ожирение, развитие преддиабета;
- повышение показателей холестерина в крови;
- поредение волос либо их активный рост на теле;
- угревая сыпь;
- при обследовании врач отмечает появление множественных кист и увеличение яичников.
Диагностика
Подтвердить наличие у женщины СПКЯ можно на основании комплексного обследования, по совокупности эхоскопических и клинических симптомов. При постановке диагноза за основу берется длительное отсутствие овуляции в сочетании с высоким уровнем тестостерона и синдромами гиперандрогении.
При бимануальном обследовании парные органы плотные, больше привычных размеров. Множественные кисты в теле яичников при отсутствии зрелого доминантного фолликула – характерный признак поликистоза («поли» означает «много»).
Обязательно провести тесты на гормоны: важно знать уровень прогестерона, эстрогенов, ФСГ, тестостерона, ЛГ. Нередко эстрогены практически в норме, значения андрогенов повышены слабо, что уменьшает диагностическую ценность исследования крови при подозрении на СПКЯ. Отказываться от анализов нельзя: при подборе гормональных препаратов нужно видеть показатели основных регуляторов, влияющих на состояние половой и репродуктивной системы.
В сложных случаях назначают лапароскопию яичников для углубленного осмотра пораженных органов. При необходимости врач проводит биопсию тканей для исследования.
Задачи и основные направления терапии
Задачи лечения поликистоза яичников:
- восстановить менструальный цикл;
- снизить негативную симптоматику, ухудшающую внешний вид и здоровье женщины;
- добиться наступления овуляции, если женщина планирует беременность;
- защитить стенки матки от избыточного накопления эндометриальных клеток, не отторгнувшихся во время менструации, которая не наступила вовремя;
- стабилизировать вес;
- предупредить отдаленные осложнения на фоне СПКЯ.
Что такое дисфункция яичников и чем опасна патология для женского здоровья? У нас есть ответ!
О том, как проводится маммография молочной железы и что показываю результаты исследования прочтите по этому адресу.
Перейдите по адресу http://vse-o-gormonah.com/vnutrennaja-sekretsija/polovye/ooforit.html и узнайте о причинах развития оофорита яичника и об особенностях лечения заболевания.
Основные методы терапии:
- прием комбинированных оральных контрацептивов для стабилизации менструальной функции. В зависимости от уровня тестостерона, гинеколог подбирает оптимальный вид КОКа: Джаз, Жанин, Диане 35, Ярина, Марвелон;
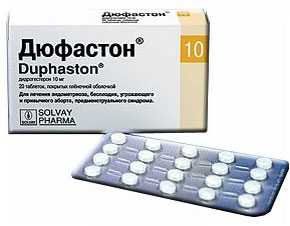
- для достижения беременности проводят стимуляцию овуляции. Схем несколько, но наиболее эффективно и востребовано сочетание препарата Кломифен в первой фазе цикла и таблеток Дюфастон на протяжении 10 дней в лютеиновой (второй) фазе. Гиперстимуляция яичников требует четкого соблюдения схемы приема препаратов, своевременной сдачи анализов, проведения теста на овуляцию по рекомендации врача;
- коррекция рациона – обязательный элемент лечения. При поликистозных яичниках нужно стабилизировать вес на отметках, оптимальных для роста, возраста и типа телосложения. Нельзя голодать, придерживаться строгих диет, питаться одними овощами или гречкой. Несбалансированный рацион усиливает колебания гормонального фона, что мешает процессу лечения. Не стоит есть сахар, копчености, сдобу, жирную пищу, нужно ограничить соль, пряности. Полезно есть пять-шесть раз на протяжении дня, пить до полутора-двух литров воды, чтобы поддерживать водный баланс;
- полезны ванны с хвойным эликсиром, травяными отварами, морской солью;
- по назначению врача нужно принимать комплекс витаминов: токоферол, аскорбиновую кислоту, рибофлавин, биотин, цианокобаламин. Витаминотерапия нужна для стимуляции обменных процессов, нормализации синтеза прогестерона, укрепления иммунитета, улучшения состояния сосудов;
- хирургическое лечение с удалением множественных кист проводят при низкой эффективности консервативной терапии. Эндоскопическая операция малотравматична, результат после процедуры в большинстве случаев положительный – вероятность наступления беременности на фоне созревания полноценного фолликула повышается в несколько раз.
Возможные последствия
На фоне длительных сбое в работе репродуктивной и эндокринной систем подтвержден повышенный риск негативных процессов в различных отделах организма. Чем больше внимания женщина уделяет здоровью, тем ниже веротяность осложнений, но нельзя полностью исключить развитие патологий: сахарного диабета, артериальной гипертензии, гиперплазии эндометрия, онкопатология матки и придатков.
Поликистоз яичников и беременность
Можно ли забеременеть при поликистозе яичников? Некоторые «специалисты» в своих материалах указывают неточную информацию: при СПКЯ обязательно развивается бесплодие, вероятность забеременеть крайне низка. После прочтения подобных статей женщины, у которых выявлен поликистоз яичников, паникуют, отчаиваются, впадают в депрессию. Нервные перегрузки, прием транквилизаторов, подавленное настроение вызывает еще более активные колебания гормонального фона, что не способствует восстановлению способности к зачатию.
Врачи-репродуктологи рекомендуют женщинам с СПКЯ не отчаиваться, обратиться в клинику с современной диагностической аппаратурой и квалифицированным персоналом. Для наступления долгожданной беременности придется пройти курс медикаментозной терапии либо перенести эндоскопическую операцию по удалению множественных кист. Для достижения положительного результата должно пройти время: чаще всего зачатие происходит спустя полгода-год после начала лечения, иногда терапия продолжается дольше. В некоторых случаях удается стабилизировать менструальный цикл в более короткие сроки, если овуляция периодически происходит.
От женщины потребуется терпение, аккуратность в построении графика базальной температуры. Важен прием антиандрогенных КОКов строго по графику.
Для стимуляции яичников, в которых должна созреть полноценная яйцеклетка, в определенные дни женщина получает гормональные уколы (ХГЧ – хорионический гонадотропин). Под воздействием регуляторов в яичнике образуется здоровый фолликул, который лопается и позволяет подготовленной яйцеклетке освободиться. Именно в этот период нужно сделать тест на овуляцию, чтоб подтвердить оптимальный срок для зачатия. Обязателен половой акт (так же и на следующий день) для проникновения сперматозоидов к созревшей яйцеклетке.
Перед стимуляцией яичников нужно сдать тест на проходимость труб (процедура называется гистеросальпинография), важен свободный проход в полость матки из яичников. Мужчина должен сделать спермограмму для подтверждения достаточного количества подвижных и здоровых сперматозоидов. При соблюдении условий, отсутствии препятствий и патологических изменений в эякуляте и маточных трубах можно проводить гиперстимуляцию яичников.
При невосприимчивости яичников к стандартной дозе, репродуктолог повышает норму Кломифена либо при достижении уровня 200 мг назначают препараты из другой группы. Важно следить с помощью УЗИ, чтобы не было избыточной стимуляции яичников.
Положительный результат при лечении бесплодия на фоне СПКЯ дает «дриллинг» яичников – лапароскопическая операция, во время которой хирург удаляет часть утолщенной капсулы с множественными кистами, освобождает проход для фолликула. После операции снижается выработка тестостерона, при избытке которого часто сложно забеременеть. После лапароскопии яичников беременность может наступить уже в следующем полноценном менструальном цикле. В большинстве случаев зачатие происходит на протяжении года после проведения операции на яичниках.
После наступления беременности женщина с СПКЯ находится под наблюдением врача. Важно следить за гормональным фоном, чтобы избежать самопроизвольного аборта, гестационного диабета, других осложнений.
Профилактика
Поражение эндокринной системы часто возникает на фоне генетической предрасположенности и эндокринных патологий. Аутоиммунное заболевание развивается, если клетки плода женского пола не получали достаточно питательных веществ и гормонов, без которых невозможно правильное формирование эндокринной и половой системы. Причины: скудный рацион во время беременности, влияние высоких доз радиации, прием будущей мамой сильнодействующих препаратов, гормональные сбои в период вынашивания плода, эндокринные заболевания.
Снизить риск поликистоза яичников можно качественным обследованием при планировании беременности. При отклонениях в работе эндокринной системы нужно пройти курс терапии под руководством опытного врача. Важно снизить влияние хронических патологий, обеспечить правильное питание в период беременности.
Подробнее об особенностях питания и соблюдения диеты при лечении поликистоза яичников можно узнать из следующего ролика:
vse-o-gormonah.com
Синдром поликистозных яичников
 |
| СПКЯ часто сопровождает ожирением и повышенным оволосением (гирсутизмом) |
Синдром поликистозных яичников (СПКЯ)— патология структуры и функции яичников, основными критериями которой являются хроническая ановуляция и гиперандрогения. Частота СПКЯ в структуре эндокринного бесплодия достигает 75%.
Симптомы синдрома поликистозных яичников
Нарушение менструального цикла по типу олиго-, аменореи. Поскольку нарушение гормональной функции яичников начинается с пубертатного периода, то и нарушения цикла начинаются с менархе и не имеют тенденции к нормализации. Следует отметить, что возраст менархе соответствует таковому в популяции — 12-13 лет (в отличие от надпочечниковой гиперандрогении при адреногенитальном синдроме, когда менархе запаздывает). Примерно у 10-15% пациенток нарушения менструального цикла имеют характер дисфункциональных маточных кровотечений на фоне гиперпластических процессов эндометрия. Поэтому женщины с СПКЯ входят в группу риска развития аденокарциномы эндометрия, фиброзно-кистозной мастопатии и рака молочных желез, а также проблем с беременностью.
Ановуляторное бесплодие. Бесплодие имеет первичный характер в отличие от надпочечниковой гиперандрогении, при которой возможна беременность и характерно ее невынашивание.
Гирсутизм различной степени выраженности развивается постепенно с периода менархе, в отличие от адреногенитального синдрома, когда гирсутизм развивается до менархе, с момента активации гормональной функции надпочечников в период адренархе.
Превышение массы тела отмечается примерно у 70% женщин и соответствует II-III степени ожирения. Ожирение чаще имеет универсальный характер, о чем свидетельствует отношение объема талии к объему бедра (ОТ/ОБ) менее 0,85, характеризующее женский тип ожирения. Соотношение ОТ/ОБ более 0,85 характеризует кушингоидный (мужской) тип ожирения и встречается реже.
Молочные железы развиты правильно, у каждой третьей женщины имеет место фиброзно-кистозная мастопатия, развивающаяся на фоне хронической ановуляции и гиперэстрогении.
В последние годы, когда начали изучать особенности метаболизма при СПКЯ, было установлено, что часто имеют место инсулинорезистентностъ и компенсаторная гиперинсулинемия — нарушения углеводного и жирового обмена по диабетоидному типу. Отмечается также дислипидемия с преобладанием липопротеинов атерогенного комплекса (холестерина, триглицеридов, ЛПНП и ЛПОНП). Это, в свою очередь, повышает риск развития сердечно-сосудистых заболеваний во втором-третьем десятилетии жизни, т. е. в возрастных периодах, которым эти заболевания не свойственны.
Причины синдрома поликистозных яичников
Единого мнения о причинах развития заболевания до сих пор не существует.
СПКЯ является многофакторной патологией, возможно, генетически детерминированной, в патогенезе которой действуют центральные механизмы регуляции гонадотропной функции гипофиза с пубертатного периода, местные яичниковые факторы, экстраовариальные эндокринные и метаболические нарушения, определяющие клиническую симптоматику и морфологические изменения яичников.
Диагностика синдрома поликистозных яичников
- Гиперплазией стромы;
- гиперплазией клеток теки с участками лютеинизации;
- наличием множества кистозно-атрезирующихся фолликулов диаметром 5-8 мм, расположенных под капсулой в виде «ожерелья»;
- утолщением капсулы яичников.
Характерный анамнез, внешний вид и клиническая симптоматика облегчают диагностику СПКЯ. В современной клинике диагноз можно поставить без гормональных исследований, хотя они тоже имеют характерные особенности.
Диагноз поликистозных яичников может быть установлен при трансвагинальном УЗИ, так как описаны четкие критерии эхоскопической картины: объем яичников более 9 см3, гиперплазированная строма составляет 25% объема, более десяти атретичных фолликулов диаметром до 10 мм, расположенных по периферии под утолщенной капсулой.
Объем яичников определяется по формуле: V = 0,523 ( L х Sx Н) см3, где V , L , S , Н — соответственно объем, длина, ширина и толщина яичника; 0,523 — постоянный коэффициент. Увеличение объема яичников за счет гиперплазированной стромы и характерное расположение фолликулов помогают дифференцировать поликистозные яичники от нормальных (на 5-7-й день цикла) или мультифолликулярных. Последние характерны для раннего пубертата, гипогонадотропной аменореи, длительного приема КОК. Мультифолликулярные яичники характеризуются при УЗИ небольшим числом фолликулов диаметром 4-10 мм, расположенных по всему яичнику, обычной картиной стромы и, главное, нормальным объемом яичников (4-8 см3).
Таким образом, УЗИ является неинвазивным, высокоинформативным методом, который можно считать «золотым стандартом» в диагностике СПКЯ.
Гормональная характеристика СПКЯ. Критериями диагностики являются: повышение уровня ЛГ, увеличение соотношения ЛГ/ФСГ более 2,5, увеличение уровня общего и свободного Т при нормальном содержании ДЭА-С и 17-ОНП.
После пробы с дексаметазоном содержание андрогенов незначительно снижается, примерно на 25% (за счет надпочечниковой фракции).
Проба с АКТГ отрицательная, что исключает надпочечниковую гиперандрогению, характерную для адреногенитального синдрома. Отмечено также повышение уровня инсулина и снижение ПССГ в крови.
Метаболические нарушения при СПКЯ характеризуются повышением уровня триглицеридов, ЛПНП, ЛПОНП и снижением ЛПВП.
В клинической практике простым и доступным методом определения нарушения толерантности глюкозы к инсулину является сахарная кривая. Определяется сахар крови сначала натощак, затем — в течение 2 ч после приема 75 г глюкозы. Если через 2 ч уровень сахара крови не приходит к исходным цифрам, это свидетельствует о нарушенной толерантности к глюкозе, т. е. об инсулинрезистентности, что требует соответствующего лечения.
Биопсия эндометрия показана женщинам с ациклическими кровотечениями в связи с большой частотой гиперпластических процессов эндометрия.
Критериями для постановки диагноза СПКЯ являются:
- Своевременный возраст менархе;
- нарушение менструального цикла с периода менархе в подавляющем большинстве случаев по типу олигоменореи;
- гирсутизм и ожирение с периода менархе у более 50% женщин;
- первичное бесплодие;
- хроническая ановуляция;
- увеличение объема яичников за счет стромы по данным трансвагинальной эхографии;
- повышение уровня Т;
- увеличение ЛГ и отношения ЛГ/ФСГ > 2,5.
Этапы лечения синдрома поликистозных яичников
Как правило, пациентки с СПКЯ обращаются к врачу с жалобами на бесплодие. Поэтому целью лечения является восстановление овуляторных циклов.
При СПКЯ с ожирением и с нормальной массой тела последовательность терапевтических мер различна.
При наличии ожирения:
- Первый этап терапии — нормализация массы тела. Снижение массы тела на фоне редукционной диеты приводит к нормализации углеводного и жирового обмена. Диета при СПКЯ предусматривает снижение общей калорийности пищи до 2000 ккал в день, из них 52% приходится на углеводы, 16% — на белки и 32% — на жиры, причем насыщенные жиры должны составлять не более 1/3 общего количества жира. Важным компонентом диеты является ограничение острой и соленой пищи, жидкости. Очень хороший эффект отмечается при использовании разгрузочных дней, голодание не рекомендуется в связи с расходом белка в процессе глюконеогенеза. Повышение физической активности является важным компонентом не только для нормализации массы тела, но и повышения чувствительности мышечной ткани к инсулину. Самое главное, необходимо убедить пациентку в необходимости нормализации массы тела, как первого этапа в лечении СПКЯ.
- Второй этап терапии — медикаментозное лечение метаболических нарушений (инсулинорезистентности и гиперинсулинемии) в случае отсутствия эффекта от редукционной диеты и физических нагрузок. Препаратом, повышающим чувствительность периферических тканей к инсулину, является метформин. Метформин приводит к снижению периферической инсулинорезистентности, улучшая утилизацию глюкозы в печени, мышцах и жировой ткани; нормализует липидный профиль крови, снижая уровень триглицеридов и ЛПНП. Препарат назначается по 1000-1500 мг в сутки в течение 3-6 месяцев под контролем глюкозотолерантного теста.
- Третий этап терапии – стимуляция овуляции после нормализации массы тела и при СПКЯ при нормальной массе тела. Стимуляция овуляции проводится после исключения трубного и мужского факторов бесплодия.
Терапевтические методы стимуляции овуляции при СПКЯ
После нормализации массы тела и при СПКЯ при нормальной массе тела показана стимуляция овуляции. Стимуляция овуляции проводится после исключения трубного и мужского факторов бесплодия.
Большинство врачей начинают индукцию овуляции с применения «Кломифена». Надо отметить, что длительно применявшийся метод стимуляции овуляции с использованием эстроген-гестагенных препаратов, основанный на ребаунд-эффекте после их отмены, не потерял своей популярности. При отсутствии эффекта от терапии эстроген-гестагенами и «Кломифеном» рекомендуется назначение гонадотропинов или хирургическая стимуляция овуляции.
«Кломифен» относится к нестероидным синтетическим эстрогенам. Механизм его действия основан на блокаде рецепторов эстрадиола. После отмены «Кломифена» по механизму обратной связи происходит усиление секреции ГнРГ, что нормализует выброс ЛГ и ФСГ и, соответственно, рост и созревание фолликулов в яичнике. Таким образом, «Кломифен» не стимулирует яичники непосредственно, а оказывает воздействие через гипоталамо-гипофизарную систему. Стимуляция овуляции «Кломифеном» начинается с 5-го по 9-й день менструального цикла, по 50 мг в день. При таком режиме повышение уровня гонадртропинов, индуцированное препаратом, происходит в то время, когда уже завершился выбор доминантного фолликула. Более раннее назначение может стимулировать развитие множества фолликулов и увеличивает риск многоплодной беременности. При отсутствии овуляции по данным УЗИ и базальной температуры дозу «Кломифена» можно увеличивать в каждом последующем цикле на 50 мг, до достижения 200 мг в день. Однако многие клиницисты полагают, что если нет эффекта при назначении 100-150 мг «Кломифена», дальнейшее увеличение дозы нецелесообразно. При отсутствии овуляции при максимальной дозе в течение 3 месяцев пациентку можно считать резистентной к препарату.
Критериями эффективности стимуляции овуляции служат:
- Восстановление регулярных менструальных циклов с гипертермической базальной температурой в течение 12-14 дней;
- уровень прогестерона в середине второй фазы цикла 5 нг/мл и более, преовуляторный пик ЛГ;
- УЗИ-признаки овуляции на 13-15-й день цикла:
- наличие доминантного фолликула диаметром не менее 18 мм;
- толщина эндометрия не менее 8-10 мм.
При наличии этих показателей рекомендуется введение овуляторной дозы 7500-10000 МЕ человеческого хорионического гонадотропина — чХГ («Профази», «Хорагон», «Прегнил»), после чего овуляция отмечается через 36-48 ч. При лечении «Кломифеном» следует учитывать, что он обладает антиэстрогенными свойствами, уменьшает количество цервикальной слизи («сухая шейка»), что препятствует пенетрации сперматозоидов и тормозит пролиферацию эндометрия и приводит к нарушению имплантации в случае оплодотворения яйцеклетки. С целью устранения этих нежелательных эффектов препарата рекомендуется после окончания приема «Кломифена» принимать натуральные эстрогены в дозе 1-2 мг или их синтетические аналоги («Микрофоллин») с 10-го по 14-й день цикла для повышения проницаемости шеечной слизи и пролиферации эндометрия.
При недостаточности лютеиновой фазы рекомендуется назначить гестагены во вторую фазу цикла с 16-го по 25-й день. При этом предпочтительнее препараты прогестерона («Дюфастон», «Утрожестан»).
Частота индукции овуляции при лечении «Кломифеном» составляет примерно 60-65%, наступление беременности — в 32-35% случаев, частота многоплодной беременности, в основном двойней, составляет 5-6%, риск внематочной беременности и самопроизвольных выкидышей не выше, чем в популяции. При отсутствии беременности на фоне овуляторных циклов требуется исключение перитонеальных факторов бесплодия при лапароскопии.
При резистентности к «Кломифену» назначают гонадотропные препараты — прямые стимулятороы овуляции. Используется человеческий менопаузальный гонадотропин (чМГ), приготовленный из мочи женщин постменопаузального возраста. Препараты чМГ содержат ЛГ и ФСГ, по 75 МЕ («Пергонал», «Меногон», «Менопур» и др.). При назначении гонадотропинов пациентка должна быть информирована о риске многоплодной беременности, возможном развитии синдрома гиперстимуляции яичников, а также о высокой стоимости лечения. Лечение синдрома поликистозных яичников должно проводиться только после исключения патологии матки и труб, а также мужского фактора бесплодия. В процессе лечения обязательным является трансвагинальный УЗ-мониторинг фолликулогенеза и состояния эндометрия. Овуляция инициируется путем однократного введения чХГ в дозе 7500-10000 МЕ, когда имеется хотя бы один фолликул диаметром 17 мм. При выявлении более 2 фолликулов диаметром более 16 мм или 4 фолликулов диаметром более 14 мм введение чХГ нежелательно из-за риска наступления многоплодной беременности.
При стимуляции овуляции гонадотропинами частота наступления беременности повышается до 60%, риск многоплодной беременности составляет 10-25%, внематочной — 2,5-6%, самопроизвольные выкидыши в циклах, закончившихся беременностью, достигают 12-30%, синдром гиперстимуляции яичников наблюдается в 5-6% случаев.
Хирургические методы стимуляции овуляции при СПКЯ
Хирургический метод стимуляции овуляции (клиновидная резекция яичников) в последние годы проводится лапароскопическим путем, тем самым обеспечивается минимальное инвазивное вмешательство и снижается риск спайкообразования. Кроме того, преимуществом лапароскопической резекции является возможность ликвидации часто сопутствующего перитонеального фактора бесплодия. Помимо клиновидной резекции, при лапароскопии можно производить каутеризацию яичников с помощью различных видов энергии (термо-, электро-, лазерной), которая основана на разрушении стромы точечным электродом. Производится от 15 до 25 пунктур в каждом яичнике; операция менее травматичная и длительная по сравнению с клиновидной резекцией.
В большинстве случаев в послеоперационном периоде через 3-5 дней наблюдается менструальноподобная реакция, а через 2 недели — овуляция, которая тестируется по базальной температуре. Отсутствие овуляции в течение 2-3 циклов требует дополнительного назначения «Кломифена». Как правило, беременность наступает в течение 6-12 месяцев, в дальнейшем частота наступления беременности уменьшается. Отсутствие беременности при наличии овуляторных менструальных циклов диктует необходимость исключения трубного фактора бесплодия.
Частота индукции овуляции при любой лапароскопической методике примерно одинакова и составляет 84-89%, наступление беременности в среднем отмечается в 72% случаев.
Несмотря на достаточно высокий эффект при стимуляции овуляции и наступлении беременности, большинство клиницистов отмечают рецидив клинической симптоматики примерно через 5 лет. Поэтому после беременности и родов необходима профилактика рецидива СПКЯ, что важно, учитывая риск развития гиперпластических процессов эндометрия. С этой целью наиболее целесообразно назначение КОК, предпочтительнее монофазных («Марвелон», «Фемоден», «Диане», «Мерсилон» и др.). При плохой переносимости КОК, что бывает при избыточной массе тела, можно рекомендовать гестагены во вторую фазу цикла: «Дюфастон» в дозе 20 мг с 16-го по 25-й день цикла.
Женщинам, не планирующим беременность, после первого этапа стимуляции овуляции «Кломифеном», направленного на выявление резервных возможностей репродуктивной системы, также рекомендуется назначение КОК или гестагенов для регуляции цикла, уменьшения гирсутизма и профилактики гиперпластических процессов.
Техника операции клиновидной резекции яичника
Показания: синдром склерокистозных яичников. При этом яичники увеличены в 2-5 раз, иногда меньше нормальных, покрыты плотной толстой фиброзной оболочкой белесоватого или серого цвета.
Характерными особенностями являются также отсутствие в яичниках желтых тел, очень малое число мелких недозревших фолликулов.
При синдроме склерокистозных яичников, несмотря на их большую массу, во много раз превосходящую массу нормальных яичников, их гормональная функция часто бывает пониженной. Клинически это нередко проявляется нарушением менструальной функции, гипоменструальным синдромом или аменореей. У части больных иногда наблюдается созревание и разрыв фолликулов. В этих случаях детородная функция может быть не нарушена, хотя, как правило, при синдроме склерокистозных яичников наблюдается нарушение менструальной функции и бесплодие.
Общепризнанной методикой оперативного лечения синдрома склерокистозных яичников является краевая клиновидная резекция обоих яичников; рекомендуется иссекать две трети массы каждого яичника.
Техника операции проста. После лапаротомии из брюшной полости выводят сначала один, затем второй яичник. Трубный конец яичника прошивают (берут на «держалку») для удобства манипулирования и приступают к выполнению основной части операции.
Удерживая яичник пальцами левой руки, правой иссекают по свободному краю значительную часть его тканей — от половины до двух третей. Лучше всего это делать скальпелем. Следует помнить, что если лезвие скальпеля будет проникать очень глубоко в направлении ворот яичника, то могут быть повреждены кровеносные сосуды, перевязка которых вызывает развитие ишемии оставшихся тканей яичника. Это незамедлительно отрицательно повлияет на результаты операции. Если ранение яичниковых сосудов во время операции останется незамеченным, в послеоперационный период возникнет внутреннее кровотечение, для остановки которого неизбежно придется произвести релапаротомию и прошивание кровоточащих сосудов. При зашивании яичника не следует стараться тщательно соединять края раны.
Если они немного расходятся в дальнейшем легче будет происходить овуляция.
После туалета брюшной полости приступают к восстановлению целости передней стенки живота послойным сшиванием краев операционной раны и в заключение накладывают асептическую повязку.
Основными моментами операции краевой клиновидной резекции яичника после лапаротомии являются следующие:
- Осмотр матки, обоих яичников и маточных труб;
- прошивание трубного конца каждого яичника (взятие их на «держалки»);
- краевая клиновидная резекция двух третей массы обоих яичников при мелкокистозном их перерождении, обусловленном персистенцией фолликулов, или при склерокистозном перерождении яичников (синдром Штейна-Левенталя);
- при обнаружении опухоли во время операции производят иссечение в пределах здоровых тканей;
- прокалывание или диатермопунктура персистирующих фолликулов;
- восстановление целости яичников наложением непрерывного кетгутового шва или узловатых швов;
- туалет брюшной полости;
- послойное зашивание операционной раны;
- асептическая повязка.
Лечение гиперпластических процессов при СПКЯ
Лечение гиперпластических процессов эндометрия (см. гиперплазия эндометрия, а также статью о ее лечении). Рецидивирующие гиперпластические процессы эндометрия при СПКЯ являются показанием к резекции яичников.
Лечение гирсутизма
Лечение гирсутизма является наиболее трудной задачей, что обусловлено не только гиперсекрецией андрогенов, но и их периферическим метаболизмом.
На уровне ткани-мишени, в частности волосяного фолликула, происходит превращение Т в активный дигидротестостерон под влиянием фермента 5α-редуктазы. Немаловажное значение играет повышение фракций свободных андрогенов, что усугубляет клинические проявления гиперандрогении.
Лечение гирсутизма предусматривает блокирование действия андрогенов различными путями:
- Торможение синтеза в эндокринных железах;
- увеличение концентрации ПССГ, т. е. снижение биологически активных андрогенов;
- торможение синтеза дигидротестостерона в ткани-мишени за счет угнетения активности фермента 5α-редуктазы;
- блокада рецепторов к андрогенам на уровне волосяного фолликула.
Учитывая роль жировой ткани в синтезе андрогенов, непременным условием при лечении гирсутизма у женщин с ожирением является нормализация массы тела. Показана четкая положительная корреляция между уровнем андрогенов и индексом массы тела. Кроме того, учитывая роль инсулина в гиперандрогении у женщин с СПКЯ, необходима терапия инсулинорезистентности.
Комбинированные оральные контрацептивы широко используются для лечения гирсутизма, особенно при нерезко выраженных формах. Механизм действия КОК основан на подавлении синтеза ЛГ, а также повышении уровня ПССГ, что снижает концентрацию свободных андрогенов. Наиболее эффективны, исходя из клинических исследований, КОК, содержащие дезогестрел, гестоден, норгестимат.
Одним из первых антиандрогенов был ципротеронацетат («Андрокур»), механизм действия которого основан на блокаде рецепторов андрогенов в ткани-мишени и подавлении гонадотропной секреции. Антиандрогеном также является «Диане-35», сочетающий 2 мг ципротеронацетата с 35 мкг этинилэстрадиола, обладающий еще и контрацептивным эффектом. Усиления антиандрогенного эффекта «Диане» можно добиться дополнительным назначением «Андрокура» — по 25-50 мг с 5-го по 15-й день цикла. Длительность лечения составляет от 6 месяцев до 2 лет и более. Препарат переносится хорошо, из побочных эффектов иногда в начале приема отмечается вялость, пастозность, масталгия, прибавка в весе и снижение либидо.
«Спиронолактон» («Верошпирон») также обладает антиандрогенным эффектом. Блокирует периферические рецепторы и синтез андрогенов в надпочечниках и яичниках, способствует снижению массы тела. При длительном приеме по 100 мг в день отмечается уменьшение гирсутизма. Побочное действие: слабый диуретический эффект (в первые 5 дней лечения), вялость, сонливость. Длительность лечения — от 6 месяцев до 2 лет и более.
«Флутамид» — нестероидный антиандроген, используемый при лечении рака простаты. Механизм действия основан преимущественно на торможении роста волос путем блокады рецепторов и незначительного подавления синтеза Т. Побочного действия не отмечено. Назначается по 250-500 мг в день в течение 6 месяцев и более. Уже через 3 месяца отмечен выраженный клинический эффект без изменения уровня андрогенов в крови.
Агонисты гонадотропных рилизинговых гормонов («Золадекс», «Диферелин депо», «Бусерелин», «Декапептил») для лечения гирсутизма используются редко. Их можно назначать при высоком уровне ЛГ. Механизм действия основан на блокаде гонадотропной функции гипофиза и, следовательно, ЛГ-зависимого синтеза андрогенов в клетках теки яичников. Недостатком является появление характерных для климактерического синдрома жалоб, обусловленных резким снижением функции яичников. Эти препараты для лечения гирсутизма используются редко.
Медикаментозное лечение гирсутизма не всегда эффективно, поэтому широкое распространение получили различные виды эпиляции (электро-, лазерной, химической и механической).
Гиперандрогения и хроническая ановуляция наблюдаются при таких эндокринных нарушениях, как адреногенитальный синдром, нейрообменно-эндокринный синдром, болезнь Кушинга и гиперпролактинемия. При этом в яичниках развиваются морфологические изменения, сходные с синдромом поликистозных яичников, и имеет место гиперандрогения. В подобных случаях речь идет о так называемых вторичных поликистозных яичниках и основным принципом лечения является терапия вышеперечисленных заболеваний.
ztema.ru
Как проявляется поликистоз яичников и от чего бывает: симптомы и причины
Здоровье женщины крайне важно для ее полноценной жизни и хорошего настроения. Однако часто пациентки не догадываются о наличии у них какого-либо заболевания.
Так, новообразования в яичниках приводят к множеству вредных последствий. Потому необходимо знать симптомы при поликистозе яичников и причины, его вызывающие. От чего возникает эта патология и чем грозит рассмотрим далее в статье.
Что это такое?
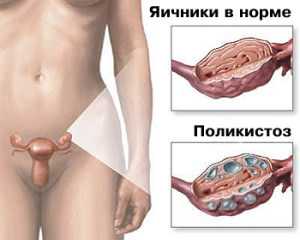
Поликистоз яичников – заболевание женских половых желез гормональной этиологии, характеризующееся множественным образованием кист в их ткани.
Кисты располагаются как отдаленно друг от друга, так и гроздьями. Также они поражают не только поверхность органа, но и его внутреннее пространство.
Яичники – это половые органы женщины, в которых формируются яйцеклетки. Они состоят из тела и белочной оболочки. Именно в оболочке образуются фолликулы, один из которых становится доминантным, созревает и впоследствии лопается. Из такого фолликула выходит яйцеклетка, что запускает процесс овуляции.
Здоровые яичники имеют следующие размеры:
- ширина – около 25 мм;
- длина – около трех сантиметров;
- толщина – около полутора сантиметров;
- объем – не больше 80 куб. мм.
Однако при поликистозе среди фолликулов не выделяется доминантный, а потому все яйцеклетки остаются недозревшими. Овуляция не наступает, а женщина не может забеременеть. В редких случаях, когда зачатие удается, из-за нарушения гормонального фона происходит естественное прерывание беременности на раннем сроке.
При заболевании объем яичников становится свыше 9 куб. см, что помогает при диагностике поликистоза.
(Картинка кликабельна, нажмите для увеличения)
По происхождению поликистоз делится на следующие типы:
- Первичный – имеет генетическую предрасположенность и бывает врожденным либо дебютирует у девочек-подростков с началом развития вторичных половых признаков.
- Вторичный – развивается как осложнение других заболеваний и скорее является синдромом, чем патологией. Его развитие происходит после начала менструации.
Данное заболевание нередко путают с мультифолликулярными яичниками. Важно понимать, что это разные состояния и есть разница.
Так, мультифолликулярные яичники – это разновидность нормы, лечение требуется не всегда. Такое явление сопровождается развитием большого количества фолликул, что характерно для первой недели менструального цикла. При поликистозе же развиваются не фолликулы, а кисты – патологические образования, наполненные жидкостным содержимым.
Также отличается данное заболевание и от кисты яичника. При последнем образование в железе одиночное и чаще поражает только один орган, тогда как поликистоз распространяется на обе стороны. Отличаются и причины патологий.
По статистике от поликистоза страдают 5–10% женщин репродуктивного возраста. Именно это заболевание приводит к 25% случаев женского бесплодия. По Международной классификации болезней десятого переиздания МКБ-10 поликистоз яичников относится к их дисфункции и имеет код Е28.2.
к содержанию ↑Причины возникновения
Первопричина патологии лежит в нарушении гормонального баланса в организме:
- Избыток андрогенов и инсулина препятствуют овуляции.
- Ожирение повышает количество эстрогена. Организм пытается восстановить баланс и продуцирует больше тестостерона.
- Хроническое воспаление. Из-за него организм становится малочувствителен к инсулину, это приводит к увеличению его уровня.
- Генетическая предрасположенность для первичного поликистоза.
Кроме причин, существуют и факторы, запускающие развитие заболевания:
- лишний вес;
- постоянный стресс;
- нерегулярная половая жизнь;
- большое количество абортов.
В подростковом возрасте на поликистоз особенно влияют:
- курение;
- несбалансированное питание;
- ранняя половая жизнь;
- малая физическая активность.
Не следует исключать и психосоматику в развитии заболевания. Так, тревожные и подверженные стрессам женщины больше остальных страдают от поликистоза. Психологические причины таковы:
- проблемы с менструацией;
- неудовлетворенность своим внешним видом;
- нездоровые отношения с партнером;
- невозможность забеременеть, либо утрата ребенка.
Последний фактор наиболее важен, поскольку чувство утраты столь близкого человека приводит к функциональным изменениям в организме. При гибели ребенка, выкидыше или невозможности забеременеть, организм женщины реагирует на чувство утраты образованием кисты в яичнике.
При большом количестве стрессов и переживаний формируется поликистоз.
к содержанию ↑Симптомы и признаки
Признаки, сигнализирующие о начале заболевания:
- нарушение менструального цикла;
- увеличение количества волос (гирсутизм) в промежности, на животе и внутренней стороне бедер, появление усиков над верхней губой (см. фото);
- лишний вес.
При дальнейшем развитии поликистоза состояние пациентки ухудшается. Это вызвано увеличением уровня мужских гормонов в организме. Заболевание сопровождается следующими симптомами:
- скудность или обильность выделений при менструации;
- различная длительность менструации;
- угревая сыпь;
- низкий голос;
- залысины по мужскому типу;
- мастопатия;
- высокий уровень инсулина;
- маточные кровотечения (могут восприниматься как менструация);
- выделения коричневого цвета (окрашиваются кровью);
- боли в нижней части живота;
- лабильность настроения;
- бесплодие.
При появлении указанных симптомов рекомендовано незамедлительно обратиться к врачу.
Это поможет своевременно диагностировать заболевание и назначить терапию.
к содержанию ↑Чем опасен?
Поликистоз сам по себе приводит к невозможности зачать ребенка и, как последствие, бесплодию. Развивающийся же в течение длительного времени на фоне гормонального дисбаланса он провоцирует развитие целого ряда осложнений:
- диабет II типа;
- злокачественные опухоли в матке и молочных железах;
- атеросклероз;
- ревматические заболевания;
- гепатит из-за накапливания жира в печени;
- повышается риск инфаркта и инсульта.
Кроме того, усугубляется нарушение работы желез внутренней секреции, что еще больше ухудшает течение болезни:
- щитовидная железа;
- гипоталамус;
- надпочечники;
- гипофиз.
Синдром поликистоза яичников – это заболевание, ухудшающее самочувствие и самовосприятие женщины. Наряду с неприятными симптомами, оно ведет к вредным и даже опасным последствиям и осложнениям. Это объясняет необходимость его своевременной диагностики и лечения.
Как лечат поликистоз яичников читайте в нашей статье.
Основные причины возникновения поликистоза яичников узнайте из ролика:
opochke.com