Карцинома яичника
Карцинома яичника: разновидности опухоли, лечение и прогноз
Материалы публикуются для ознакомления, и не являются предписанием к лечению! Рекомендуем обратиться к врачу-эндокринологу в вашем лечебном учреждении!
Соавтор: Васнецова Галина, врач-эндокринолог
Карцинома яичника — это раковое новообразование. Опухоль поражает разные слои яичника и диагностируется чаще всего у женщин после 45 лет. Схема лечения карциномы зависит от многих факторов и определяется только лечащим врачом.
Карцинома яичника — серьезная проблема для здоровья женщины
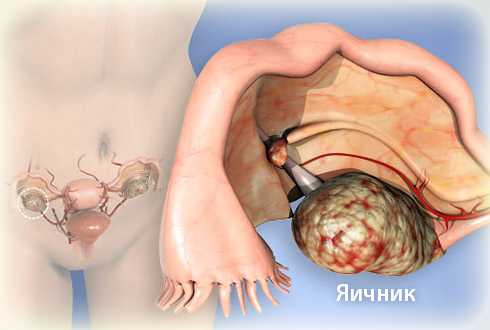
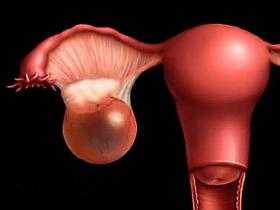
Карцинома яичника — что это такое? Это злокачественное образование, развивающееся из покровной эпителиальной ткани яичников: в результате мутации начинается атипичное деление клеток. Карцинома бывает первичной, вторичной и метастатической.
Первичная карцинома изначально развивается как злокачественная опухоль; вторичная возникает в результате перерождения доброкачественного новообразования. Метастатический рак возникает в результате заноса клеток опухоли (с током крови или лимфы) из очага, расположенного в другом органе.
Внимание! Самым опасным видом рака является метастатический. Он характеризуется более агрессивным и быстрым развитием опухоли, разносом раковых клеток по всему организму, возникновением вторичных раковых очагов.
Карциному называют «тихой убийцей», так как на ранних стадиях опухоль не дает о себе знать. Даже анализ крови и ультразвуковое исследование могут не показать начало развития злокачественного образования. А на последней стадии лечение осуществляется сложно и не всегда дает положительные результаты.
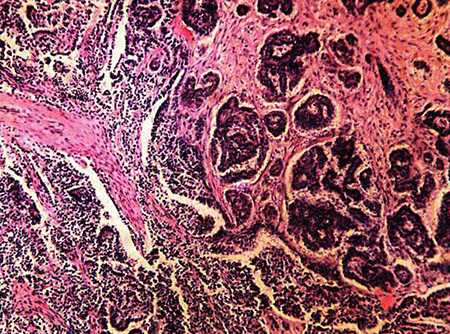
На гистологическом препарате разные формы карциномы значительно отличаются. При метастатической карциноме происходит поражение сразу двух яичников, на УЗИ опухоль имеет вид плотных бугристых язв.
Гистологические формы заболевания
Рак яичников по современной классификации имеет такие гистологические формы:
- Эпителиальная карцинома — развивается из поверхностных тканей органа. Поражает чаще всего только один из яичников, не распространяясь на другую сторону. Обнаруживается на последней стадии, так как развивается бессимптомно. Из-за поздней диагностики имеет неблагоприятный прогноз.
- Аденокарцинома яичника — опухоль развивается из железистой ткани органа. На УЗИ новообразование имеет вид многокамерного узла, в котором находятся некротические очаги и небольшие полости. Быстро начинает метастазировать.
- Серозная карцинома яичника — имеет много разновидностей. Составляет примерно половину от всех злокачественных опухолей этого органа. Характеризуется прорастанием через капсулу в глубокие ткани яичника.
- Муцинозная (слизеобразующая) карцинома яичника — диагностируется лишь в небольшом количестве случаев, но отличается агрессивностью и склонностью к образованию метастазов. В капсулу не прорастает. Сопровождается сопутствующими гинекологическими заболеваниями (внематочная беременность, миома, воспаления придатков матки).
Развитию карциномы подвержены все слои яичника
Это самые частые виды злокачественных опухолей. Гораздо реже встречаются смешанный, светлоклеточный и эндометриальный рак.
Группа риска
Карцинома яичника может обнаружиться у любой женщины и в любом возрасте. Заболевание развивается под действием определенных факторов, но конкретные причины на данный момент не выявлены.
К провоцирующим факторам относятся:
- гинекологические заболевания;
- раннее половое созревание и поздняя менопауза;
- отсутствие беременности и бесплодие;
- длительный прием гормональных препаратов;
- неблагоприятная экология, токсическое и канцерогенное воздействие на организм;
- вредные привычки (алкоголизм, курение, неправильное питание);
- наличие лишнего веса;
- возраст — старше 45 лет;
- отягощенная наследственность.

Женщине в периоде пременопаузы необходимо внимательно относиться к своему здоровью
При наличии в семейном или личном анамнезе раковых заболеваний половых органов, молочных желез или толстого кишечника женщине нужно внимательно относиться к своему здоровью. В этом случае значительно повышается вероятность развития карциномы яичников, поэтому регулярный осмотр и профилактические обследования у гинеколога необходимы.
Важно! Беременность и длительное грудное вскармливание помогают предотвратить появление опухолей, поэтому врачи часто рекомендуют женщинам из группы риска задуматься о рождении малыша.
Признаки карциномы
Начальная стадия заболевания не имеет специфической симптоматики. Характерная клиническая картина появляется на 3-4 стадии развития злокачественной опухоли. У женщины отмечаются:
- нерегулярные менструации;
- боль во время сексуального контакта;
- маточные кровотечения;
- проблемы с мочеиспусканием и опорожнением кишечника, которые вызваны давлением опухоли на органы, расположенные вблизи яичников;
- тяжесть и боль внизу живота;
- увеличение объема живота в результате заполнения брюшной полости патологической жидкостью.
На ранней стадии карцинома диагностируется очень редко, так как протекает бессимптомно
При перекруте ножки или разрыве новообразования у пациентки возникает неотложное хирургическое состояние.
Важно! Если вовремя не оказать больной медицинскую помощь, то патология может привести к серьезным осложнениям и даже летальному исходу.
Лечение карциномы
Лечение карциномы яичника осуществляется такими способами:
- Химио- и лучевая терапия.
- Хирургическое вмешательство.
- Поддерживающая терапия (применяется в том случае, когда опухоль не поддается лечению и нет возможности ее удалить).
Выбор метода лечения зависит от формы и размера опухоли, ее локализации, общего состояния пациентки, а также наличия сопутствующих патологий, особенно гинекологических.
Хирургическое удаление является основным методом лечения злокачественной опухоли. На основе полученных результатов обследований врачи делают вывод о необходимости удаления одного из яичников либо двух яичников вместе с маткой и трубами. Удаляют и часть сальника, если на нем обнаружены метастазы.
Операцию должен выполнять квалифицированный врач, так как уже в процессе удаления одного из яичников может потребоваться удаление всех внутренних половых органов
Важно! Для лечения серозной папиллярной аденокарциномы яичника применяется химиотерапия и рентгеновское облучение. Хирургическое вмешательство возможно лишь на ранней стадии развития опухоли.
Чаще всего паллиативное лечение (лучевую и химиотерапию) применяют при папиллярной карциноме яичника. Это связано с быстрым ростом и метастазированием опухоли, ее проникновением в глубокие ткани органа и обсеменением брюшины.
Поддерживающая терапия направлена лишь на устранение симптомов опухоли, замедление ее роста и соответственно продление жизни пациентки.
Соавтор: Васнецова Галина, врач-эндокринолог
Оцените материалpozhelezam.ru
Карцинома яичника: как противостоять недугу?
Одним из самых страшных недугов, известных современной медицине, обоснованно считается онкологическое заболевание. Бессимптомное начало болезни, болезненное течение ее на поздних стадиях, трудоемкое лечение, которое, борясь с опухолью, губит остальной организм, — это только половина дела. Самым страшным является то, что после всех этих испытаний у человека могут возникнуть вторичные опухолевые очаги. Особенно горько, когда подобное заболевание поражает женские половые органы, принося в жизнь женщины страх и неуверенность, ведь среди онкологических женских болезней рак яичников занимает лидирующую позицию по смертности пациенток.
Виды опухолей яичников
Одним из органов, в которых локализуются различные опухоли, являются яичники. Существуют такие типы новообразований:
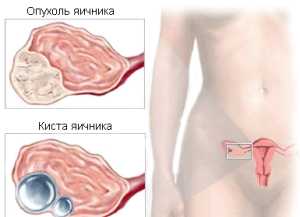 Доброкачественные, которые затрагивают только данный орган, не выходят за границы яичников, не прорастая в другие органы брюшины и не метастазируя, характеризуются медленным ростом:
Доброкачественные, которые затрагивают только данный орган, не выходят за границы яичников, не прорастая в другие органы брюшины и не метастазируя, характеризуются медленным ростом:
- Стромальные, которые разрастаются среди клеток, отвечающих за выработку гормонов.
- Герминогенные, поражающие клетки, образующие яйцеклетки.
- Эпителиальные – самые безобидные, покрывающие орган снаружи. К ним относятся цистаденомы.
Опухоли, злокачественный потенциал которых довольно низкий, которые могут выходить за пределы органа, но не прорастают в слой брюшной полости, растут довольно медленно.
Новообразования злокачественного характера:
- 3.1. Различные виды карциномы яичника – наиболее опасные опухоли, которые возникают в клетках эпителия этого органа и в процессе развития поражают железы полностью.
- 3.2. Дисгерминома и тератома, которые развиваются из зародышевых клеток, медленно растут и редко метастазируют.
- 3.3. Стромальная опухоль, поражающая слой гладкомышечных и невральных клеток, выстилающих орган, заболевание этим видом рака очень редко.
Особенности рака яичников
Подавляющее большинство рака яичников приходится на долю аденокарциномы яичника. Этот рак развивается в эпителии органа. В зависимости от вущуств, выделяемых раковыми клетками, различают несколько различных его видов, самым распространенным из которых является серозная карцинома яичника, поражающая эпителиальные клетки, выстилающие внутреннюю поверхность органов, заполняющих брюшную полость.
Причины его развития доподлинно не знает никто, однако, предположительно, факторы риска следующие:
- Доброкачественные опухоли органа, кисты, которые могут перерождаться в злокачественные.
- Рак шейки матки.
- Рак груди.
- Бесплодие и отсутствие родов.
- Воспалительные процессы половых органов хроническогохарактера.
- Ранний климакс.
- Наследственные факторы.
- Прием противозачаточных оральных контрацептивов.
Симптомы
К сожалению, на ранних стадиях недуг протекает практически незаметно для больной. Основные симптомы карциномы яичника появляются в более поздний период и имеют такие особенности:
- Частые позывы к мочеиспусканию и одновременно, затрудненный отток мочи, сопровождающийся ее застоем.
- Рост живота без объективных причин на фоне общего снижения веса.
- Тянущие боли в нижней части живота.
- Нерегулярные менструации.
- Кровянистые выделения в перерывах между менструациями.
Диагностика и лечение
Поскольку половиной успешного лечения недуга является его ранняя диагностика, то особенное значение приобретают регулярные гинекологические осмотры. При подозрении на опухоль пациентка сдает кровь на наличие в ней определенного белка, который служит маркером наличия новообразования. Также необходимо сделать забор некоторого количества жидкости из брюшины для проверки на наличие перерожденных клеток.
Целесообразно сделать также внутривагинальное УЗИ и МРТ органов брюшины. Однако, наиболее эффективный анализ для выявления рака – биопсию – делать не рекомендуется, поскольку, в случае онкологии, в яичнике, в котором нарушена целостность, раковые клетки могут начать делиться гораздо быстрее, что приведет к необратимому последствию – метастазированию.
При выявлении опухоли на ранней стадии, необходимо оперативным путем удалить яичник. В дальнейшем может понадобиться удаление матки. Впоследствии, пациентке показан курс химиотерапии и регулярная проверка своего здоровья.
rakustop.ru
Карцинома яичника - Лечение рака в Израиле | Израильский Онкологический Центр №1
Карцинома яичников представляет собой онкологическое заболевание, поражающее главные железы половой системы женского организма. Распространенность опухолей такого типа составляет около 18 случаев на 100 тысяч женщин. Согласно статистическим данным заболеваемость раком яичников уступает лишь частоте встречаемости злокачественных новообразований тела и шейки матки. Средний возраст больных карциномой яичников составляет 63 года, однако в последнее время намечается тенденция к омоложению заболевания.
Карцинома яичников:Причины карциномы яичников
Медики выделяют следующие факторы риска развития карциномы яичников:
- наследственная предрасположенность – риск развития заболевания повышен у тех женщин, близкие родственницы которых страдали от данного заболевания;
- гормональное влияние – вероятность развития карциномы яичников повышают факторы, способствующие «непрерывной» овуляции, например, бесплодие, заместительная гормональная терапия в постменопаузе, позднее наступление менопаузы;
- наличие других онкологических заболеваний – например, рака толстой кишки, эндометрия;
- воздействие факторов окружающей среды – нерациональное питание и воздействие канцерогенов.
↑ Наверх | Обращение на лечение ↓
Карцинома яичника симптомы
Клиническая картина карциномы яичников складывается из следующих патологических симптомов:
- снижение массы тела за короткий период;
- общая слабость и повышенная утомляемость;
- боль, чувство распирания и неприятные ощущения внизу живота;
- немотивированная тошнота;
- увеличение объема живота;
- частые позывы на мочеиспускание, недержание мочи;
- метеоризм;
- снижение аппетита;
- неприятные ощущения и боль во время полового акта.
↑ Наверх | Обращение на лечение ↓
Диагностика карциномы яичников в Израиле
Для диагностики карциномы яичников используются различные лабораторные и инструментальные методы исследования.
- УЗИ – это безболезненный и неинвазивный метод диагностики, позволяющий оценить размеры и измерение формы яичников, выявить опухолевое образование. Ультразвуковое обследование регионарных лимфатических узлов дает возможность выявить наличие регионарных метастазов. Применение методики цветного допплеровского сканирования позволяет оценить интенсивность кровоснабжения опухоли.
- КТ – это рентгенологический метод исследования, который позволяет не только определить основные характеристики опухоли, но и выявить отдаленные метастазы в легких, костной ткани.
- МРТ – выполняется с целью определения степени поражения опухолевым процессом прилегающих к яичникам органов и тканей.
- Диагностическая лапароскопия – это исследование представляет собой мини-операцию, при выполнении которой удается непосредственно осмотреть пораженные яичники органы малого таза, пораженные патологическим процессом.
- Биопсия – забор образцов ткани опухоли проводится во время диагностической лапароскопии. Последующее гистологическое исследование тканевого материала дает возможность установить тип новообразования, стадию его развития и прогноз для последующего течения заболевания.
- Кульдоцентез – при пункции заднего свода влагалища могут быть получены образцы жидкости из брюшной полости. Цитологическое исследование полученного материала направлено на поиск атипичных клеток, наличие которых подтверждает развития опухолевого процесса.
↑ Наверх | Обращение на лечение ↓
Карцинома яичника лечение в Израиле
Лечение карциномы яичников направлено на удаление первичного очага опухолевого роста и подавление роста и размножения злокачественных клеток, сохранившихся в организме. Для выполнения поставленной задачи используются различные методики воздействия на опухоль.
- Хирургическое лечение – для радикальной борьбы с карциномой яичников наиболее оптимальным методом лечения является экстирпация матки вместе с придатками. Удаление не только яичников, но и матки, маточных труб, шейки матки позволяет значительно уменьшить вероятность рецидивирования патологического процесса и улучшить прогноз для дальнейшего течения заболевания. Для того чтобы вмешательство было наиболее радикальным, медики стараются удалить большой сальник и все регионарные лимфатические узлы, в которых могут находиться раковые клетки. Иногда врачам приходится удалять части соседних органов или их целиком. Для иссечения единичных метастазов в печени, головном мозге выполняются дополнительные оперативные вмешательства.
- Лучевая терапия – использование энергии ионизирующего излучения позволяет подавить рост и развитие раковых клеток, сохранившихся в области роста опухоли после выполнения операции. Для увеличения результативности лечения и снижения выраженности побочных эффектов используются современные установки для локального облучения пораженной области. В некоторых ситуациях лучевая терапия проводится и перед проведением хирургического лечения карциномы яичников. В таком случае облучение дает возможность несколько уменьшить размеры новообразования и подготовить его к проведению оперативного лечения.
- Химиотерапия – выполнение грамотного лечения при помощи цитостатических препаратов позволяет подавить рост клеток карциномы во всем организме, остановив тем самым развитие опухолевого процесса. При проведении интенсивного лечения дозы и препараты подбираются индивидуально для каждого пациента, что позволяет обеспечить максимальную эффективность терапии при минимальном количестве побочных эффектов.
↑ Наверх | Обращение на лечение ↓
Преимущества лечения карциномы яичников в Израиле
Лечение карциномы яичников в Израиле имеет следующие преимущества:
- оказание высококвалифицированной медицинской помощи пациенткам с различными стадиями карциномы яичников;
- выполнение современных щадящих оперативных вмешательств;
- качественная поддерживающая терапия;
- применение современных препаратов для химиотерапии;
- круглосуточное наблюдение и уход высококвалифицированного медицинского персонала.
При появлении первых же симптомов, напоминающих карциному яичников, необходимо немедленно обратиться за высококвалифицированной медицинской помощью.
↑ Наверх | Обращение на лечение ↓
Доктора отделения лечения карциномы яичников
www.cancertreatments.ru
Рак яичников
Рак яичников – одно из самых частых онкологических заболеваний, встречающихся у женщин. Пик заболеваемости приходится на 60 лет. До 45 лет рак яичников встречается довольно редко. На сегодняшний день заболеваемость колеблется от 9 до 17 женщин на 100 000 женщин в год. Для рака яичников большое значение имеет семейная предрасположенность. Например, если рак яичника был у двух родственниц первой степени (мать, сестра, дочь), то риск заболевания составляет 50%. При отягощенном семейном анамнезе рак яичников развивается на 10 лет раньше.
Причины рака яичников
Существуют множество теорий, стремящихся объяснить причину появления рака яичников. Например, теория «непрерывной эволюции» объясняет возникновение рака яичников увеличением числа овуляций, ведущее к увеличению повреждения эпителия поверхности яичника. Следуя этой теории, нерожавшие женщины более подвержены риску рака яичника, чем те, которые многократно беременели, кормили грудью и рожали. Однако, следует признать, что сравнение рожавшей и не рожавшей женщины проводятся относительно всех онкогинекологических заболеваний и ни где не получено точного ответа – влияет ли фактор отсутствия родов на увеличение заболеваемости раком. Исходя из этого, данная теория недоказуема и для рака яичника. Надо признать, что достоверной причины возникновения на данный момент не обнаружено.
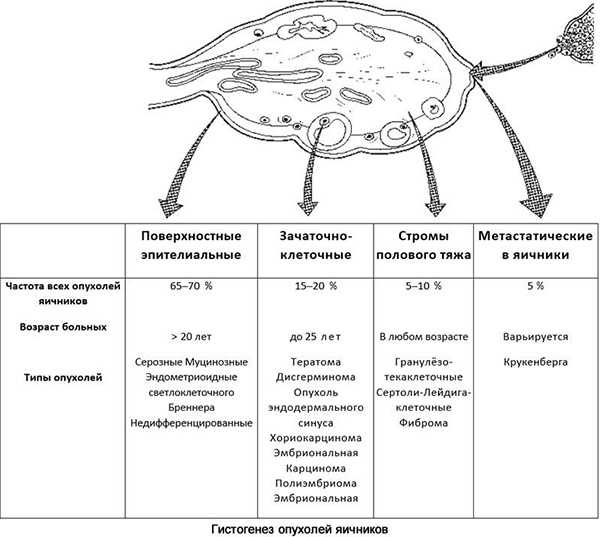
Виды опухолей яичника
По гистологискому строению выделяю следующие опухоли яичников: серозные опухоли (75%) муцинозные опухоли (20%), эндометриоидные опухоли (2%), светлоклеточные опухоли (1%), опухоли Бреннера (менее 1%), смешанные опухоли (1%), недифференцированный рак (менее 1%), неклассифицируемые опухоли (1%). Каждая из перечисленных форм может быть: доброкачественной, пограничной и злокачественной.
Пограничные опухоли – это опухоли низкой степени злокачественности. В течении долгого времени они не выходят за пределы яичников. В большинсвте случаев встречаются в 30-50 лет, имеют благоприятный прогноз.
Наиболее часто встречаются серозные опухоли яичников. Как правило, они образуются в результате погружения поверхностного эпителия вглубь яичника. Среди всех серозных опухолей пограничные составляют 10%, и наблюдаются преимущественно до 40 лет. Злокачественная форма – серозный рак яичников – самая распространенная форма рака яичников. Среди них выделяют три степени дифференцировки: высокую, умеренную и низкую.
Муцинозные опухоли составляют до 15 - 20% всех эпителиальных опухолей яичников. Могут достигать гигантских размеров, занимать всю брюшную полость. В 8-10% случаев они двусторонние, чаще всего выходят за пределы яичников. В 5-10% случаев наблюдается озлокачествление доброкачественных муцинозных опухолей. Сосочковые разрастания при муцинозных опухолях встречаются реже, чем при серозных, однако встречаясь они позволяют говорить о высокой митотической активности в ткани опухоли. Остальные эпителиальные опухоли яичников встречаются реже.
Симптомы рака яичников
Клиническая картина в большинстве случаев бессимптомна. Наиболее характерные симптомы:
1. Нарушение менструального цикла2. Затрудненное мочеиспускание и запоры – при увеличении опухоли в размерах, и сдавлении окружающих органов. 3. Ощущение распирания или давления и боль внизу живота. 4. Диспареуния – болезненные половые контакты.5. Возможно возникновения неотложных состояний, таких как перекрут ножки опухоли или разрыв опухоли. Данное состояние требует незамедлительного хирургического вмешательства. 6. Увеличение и вздутие живота, запоры, тошнота, потеря аппетита или быстрое насыщение – симптом характерный для поздних стадий заболевания.7. Кровянистые выделения – довольно редкая жалоба, характерная в основном для больных в постменопаузе.
8. Появление жидкости в брюшной полости и малом тазу
Обследование при подозрении на рак яичников
Основной объективный признак рака яичиников – наличие объемного образования в малом тазу, плотного, как правило неподвижного, шероховатого или бугристого. При появлении асцита и наличии объемного образования в малом тазу можно практически точно говорить об опухоли яичников.
Важно помнить, что с наступлением менопаузы у женщины яичники уменьшаются в размерах и не пальпируются. Следовательно, хорошо пальпируемые придатки при обычном гинекологическом осмотре должны настораживать.
К основным методам диагностики можно отнести:
1. Бимануальное исследование – позволяет при достаточно больших размерах образования пропальпировать образование в малом тазу, определиться с его приблизительными размерами, соотношением с окружающими органами (спаяна или нет), оценить подвижность образования, его форму и характер поверхности.
2. Клинические и биохимические анализы крови, мочи – как правило специфических изменений, характерных для рака яичника не наблюдается. Возможен лейкоцитоз, анемия, увеличение СОЭ. При метастазах в печени будут изменены печеночные маркеры – АЛТ, АСТ, билирубин.
3. Определение уровня СА-125. Антиген СА-125 - это высокомолекулярный гликопротеин, который вырабатываются опухолевыми клетками эпителия яичников, а также другими патологическими и нормальными клетками. Норма 10-13 ед/мл для женщины, верхняя граница нормы по разным данным может достигать 35 ед/мл. При уровне более 95 ед/мл в сочетании с объемным образованием, исходящим из придатков матки, точность данного метода достигает 95%. Однако такое характерно для женщин в постменопаузе, а для женщин репродуктивного возраста уровень СА-125 может быть повышен при многих физиологических состояниях (например при месячных может повышаться до 35 ед/мл – верхней границе нормы), и, соответственно не может считаться абсолютным. Кроме того, уровень СА-125 при раке яичников может увеличиваться вместе с прогрессированием опухоли, следовательно его можно использовать для выяснения динамики опухолевого процесса.
4. УЗИ – важный метод исследования, т.к. являясь достаточно достоверным одновременно безвреден и доступен почти в любом стационаре, что дает возможность не только выявить опухолевое образование в малом тазу, но так же и наблюдать его в динамике, а также дать приблизительную прогностическую оценку злокачетсвенности или доброкачественности процесса (оценка приблизительная!). С помощью УЗИ можно выявить характер образования, наличие или отсутствие жидкости, наличие или отсутствие камер и полостей, разростаний и сосочков.
5. Экскреторная урография – можно применяться по назначению специалиста
6. Ректороманоскопия, ирригоскопия – по показаниям.
7. МРТ и КТ – высокоспецифичный метод диагностики, при котором также можно определиться с наличием или отсутствием отдаленных метастазов в печени и других органах. Минус – дороговизна.
8. Окончательно о характере и строении опухоли можно говорить только после взятия материала, что бывает возможно только при проведении оперативного вмешательства. Возможно начать операцию лапароскопически, забором биоптатного материала для экспрессбиопсии, ответ по которой дается в среднем в течении двадцати минут.
Для дифференциального диагноза с функциональными кистами яичника, при отсутствии многих из вышеперечисленных методов обследования возмодно назначить пациентке пероральные контрацептивы сроком на два месяца. Если в течении этого времени динамики по улучшению не наблюдается – надо думать о злокачественном процессе.
Метастазирование рака яичников
Диссеминация (распространение) при раке яичников происходит тремя путями: контактно, лимфа- и гематогенно. Контактный путь наиболее частый и самый ранний вариант распространения. Чаще всего локализуютя вдоль латеральных каналов, на капсуле печени, в правом поддиафрагмальном пространстве, на брыжейках и кишечных петлях, а так же в большом сальнике.
Лимфогенное метастазирование характерно как правило при более поздних состояниях. При этом поражаются тазовые и поясничные лимфатические узлы.
Гематогенный путь распространения – крайне редко, не более 2-3% случаев, характерны метастазы в печени и легких. При распространении выше диафрагмы наблюдается плевральный выпот, преимущественно справа.
Для оценки распространенности злокачественных заболеваний, кроме лейкозов, используется международная ТNМ классификация. Т - степень местного распространения опухоли, N - отсутствие или наличие регионарных метастазов, М - отсутствие или наличие отдаленных метастазов.
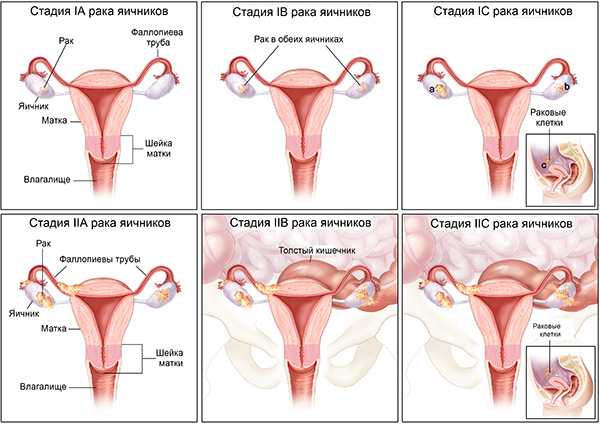
Стадии рака яичников по классификации TNM 7 издания
Стадия Tx - Оценка первичной опухоли невозможнаСтадия T0 — Не представляется возможным обнаружить первичную опухоль Стадия I (Т1) — Рак яичников (карцинома) находится в пределах одного или обоих яичников. Стадия IA (Т1а) - Опухоль в границах одного яичника. Стадия IB (T1b) - Опухоль ограничена в пределах обоих яичников. Стадия IC (T1с) - Опухоль ограничена в пределах одного или обоих яичнике с наличием разрыва капсулы яичника, опухоли на поверхности яичника, опухолевых клеток в асцитическкой жидкости и смывах из брюшной полости.Стадия II (Т2) - Опухоль ограничена малым тазом. Стадия IIA (T2a) - Распространение на и/или метастазы в матку и/или маточные трубы. В асцитической жидкости и смывах из брюшной полости злокачественные клетки отсутствуют. Стадия IIB (T2b) - Распространение на и/или метастазы в другие ткани малого таза без прорастания органов. В асцитической жидкости и смывах из брюшной полости злокачественные клетки отсутствуют. Стадия IIС (T2с) - Сочетание признаков T2a или T2b с обнаружением опухолевых клеток в асцитической жидкости и смывах их брюшной полости.Стадия III – Имеются метастазы по брюшине за пределами малого таза. Стадия IIIA (T3a) - Имеются микроскопические метастазы по брюшине за пределами малого таза Стадия IIIB (T3b) - Имеются макроскопические метастазы по брюшине за пределами малого таза размерами 2 и менее см в наибольшем измерении. Стадия IIIC (T3cN0M0) или TлюбаяN1M0 - Имеются макроскопические метастазы по брюшине за пределами малого таза размерами более 2 см в наибольшем измерении.
Стадия IV (Tлюбая Nлюбая M1) – Имеются отдаленные метастазы.
Лечение рака яичников
Основным методом лечения рака яичников является проведение комбинированной терапии - сочетание операции и химиотерапии. Объем операции окончательно выясняется интраоперационно, в зависимости от распространенности опухоли. При ранних стадиях удаляют пораженный яичник. При переходе процесса на матку выполняется надвлагалищное удаление матки с яичниками (шейка матка не удаляется). При распространении опухоли в сальник выполняется резекция органа.
Химиотерапия применяется практически всегда, обычно дополняя хирургическое лечение. В настоящее время с целью химиотерапевтического лечения рака яичника применяются комбинации таких препаратов как Цисплатин и Карбоплатин, Циклофосфан, Таксол, а так же многие другие.
Обязательно необходимо проводить контроль лечения, который возможен с помощью УЗИ и исследования уровня опухолевых маркеров (СА125), а так же и других методов, применяющихся с целью исключения опухолевого распространения.
Для лучевой терапии применяют внутрибрюшное введение радиоактивных коллоидов или облучение живота и малого таза.
Прогноз при раке яичников
По разным данным пятилетняя выживаемость составляет 95% при первой стадии заболевания.
Прогноз определяется гистологическими, биологическими и клиническими факторами. Важным прогностическим фактором является также степень дифференцировки опухоли. Даже при опухоли яичника I степени прогноз может быть неблагоприятным, если опухоль имеет низкую дифференцировку. Пятилетняя выживаемость больных раком яичника моложе 50 лет составляет 40%, старше 50 лет – 15%. При пограничных опухолях яичника 10 летняя выживаемость составляет 95%, 20 летняя 90%.
Профилактика рака яичников
Специфической профилактики не существует, рекомендуются систематические профилактические гинекологические осмотры, чтобы в случае возникновения заболевания выявить его как можно раньше и начать лечение.
Врач гинеколог Купатадзе Д.Д.
www.medicalj.ru