Апоплексия кисты яичника
Экстренная патология в гинекологии: апоплексия яичника и разрыв кисты яичника
Данная статья продолжает тему экстренной патологии в гинекологии и речь у нас пойдет о группе заболеваний, смысл которых понятен не всем женщинам. Нас, врачей, учат пользоваться профессиональной терминологией. И нередко эта терминология настолько прочно закрепляется в речи, что доктор не может объяснить пациентке простым и доступным языком суть ее заболевания. Отсюда – недопонимание, недоумение у женщин и легкое недоверие к работе врача. К слову сказать, апоплексия яичника и разрыв кисты – патология, которая может настигнуть почти любую женщину, и встречается она куда чаще, чем внематочная беременность. Давайте же попробуем разобраться с этими загадочными болезнями.
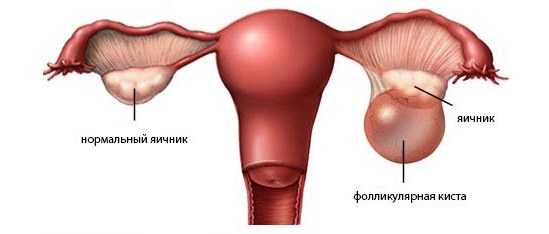
Апоплексией яичника называют спонтанный разрыв яичника (стенки фолликула). Чаще всего он возникает в середине или во второй половине менструального цикла, когда фолликул (пузырек на яичнике, в котором развивается яйцеклетка) созревает, увеличивается в размерах и стенка его истончается.
Всем известно, что каждый месяц организм женщины готовится к зачатию. В яичниках половозрелой женщины происходит рост фолликулов и созревание в них яйцеклеток. С начала менструального цикла начинает расти доминантный фолликул, который к середине менструального цикла единственный достигает зрелости и максимальных своих размеров (около 20 мм). Затем происходит овуляция – стенка фолликула разрывается, выпуская из себя готовую к оплодотворению яйцеклетку. На месте лопнувшего фолликула формируется временное образование – желтое тело, которое начинает вырабатывать гормон, подготавливающий организм к беременности и поддерживающий эту беременность на первых порах. Сама по себе овуляция (выход яйцеклетки из фолликула) сопровождается лишь небольшим разрывом его стенки, но при апоплексии разрыв этот больше, он может переходить на «живую» ткань яичника и в него вовлекаются сосуды. Как результат – внутреннее кровотечение разной степени выраженности (от 50 мл до 2 – 3 литров!).
Причины. Разумеется, сам по себе, ни с того ни сего яичник не лопается. Нужны причины, предрасполагающие факторы. Ткань яичника (и фолликула) должна стать хрупкой, легко рваться. К этому приводят перенесенные воспалительные заболевания придатков, гормональные нарушения, заболевания с нарушением свертывания крови. Воспалительные заболевания бесследно не проходят. После них остаются микроспайки, нарушается эластичность тканей. Гормональные нарушения также ведут к снижению тканевой эластичности, нарушению микроциркуляции крови в области придатков. Это создает определенный фон, повышает «травмируемость» тканей яичника. Кроме того, разрыву могут способствовать травмы и повышенные физические нагрузки во время нормальной овуляции, а также чрезмерно активные половые акты (бывает, парочки так увлекаются нетрадиционными позами и высокоамплитудными толчками, что и здоровые яичники рвутся!).
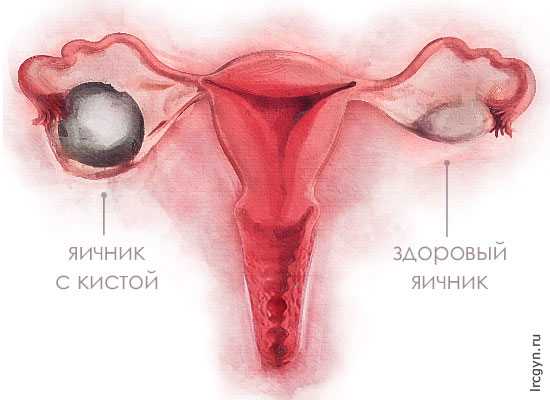
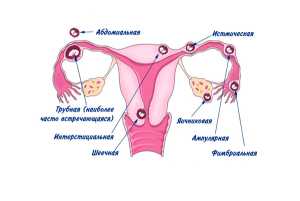
Разрыв кисты яичника по своим проявлениям особенно не отличается от апоплексии яичника. Просто в данном случае разрывается не фолликул или ткань яичника, а киста. Сразу возникает справедливый вопрос – а что такое киста? Киста – это пузырь с тонкими стенками, заполненный жидкостью. Существует несколько разновидностей кист (по происхождению), но чаще всего она образуется из чрезмерно разросшегося фолликула. Почему это происходит? Это может случиться и у абсолютно здоровой женщины – просто в один из циклов слегка нарушается гормональный фон (из-за эмоциональных перегрузок, на фоне приема гормональных контрацептивов и т. п.) и фолликул продолжает расти дальше, хотя должен был бы уже лопнуть при овуляции. Тем не менее, чаще всего кисты формируются у пациенток с гормональными нарушениями.
Если киста небольшая, лечения ее не требуется – она обычно сама исчезает в течение трех менструальных циклов. Если киста не исчезает, для ее лечения доктор может назначить гормональные контрацептивы – под их действием гормональный фон нормализуется и происходит, опять же, обратное развитие кисты. Если же образование не исчезает, да еще и увеличивается в размерах больше 3 – 5 см, может встать вопрос об оперативном его удалении.
Однако нас сейчас интересует проблема разрыва кистозного образования. Да, иногда эта киста может сама лопнуть. Когда это случается? Чаще всего при травмах, во время полового акта, при повышенной физической нагрузке. Причиной также может быть перенесенное раньше воспаление придатков – ткани яичника становятся хрупкими.
Симптомы. Основной признак апоплексии яичника – боль в низу живота. Внезапная, острая, чаще с какой-либо одной стороны (но постепенно может распространяться и на другие отделы живота), нередко отдает в эпигастральную область («под ложечку»). Живот напрягается, надавливать на него становится больно. Опять же, как и при внематочной беременности, появляется чувство постоянного давления на прямую кишку (кровушка-то в брюшную полость течет и позади матки скапливается). Главное, на что важно обратить внимание, – связь появления болей с половым актом, травмой, физическим напряжением, с серединой менструального цикла.
В отличие от внематочной беременности, задержки месячных чаще всего не будет, однако в некоторых случаях задержка может иметь место – это связано с гормональными нарушениями и длительным ростом фолликула (персистенция фолликула). Со временем присоединяется слабость, головокружение, холодный пот, рвота. Это уже признаки довольно солидной кровопотери.
По большому счету, клинические проявления не сильно отличаются от тех, что характерны для внематочной беременности. Но в отношении апоплексии яичника есть кое-какие важные нюансы. Различают три формы апоплексии – анемическую, болевую и смешанную. В чем отличие?
При анемической форме происходит полноценный разрыв стенки яичника с вовлечением в него сосудов и развитием обильного кровотечения в брюшную полость. Вот именно эта форма и похожа больше всего симптомами на внематочную беременность. При этом нередко быстро развивается слабость, головокружение, тошнота, рвота, бледность, холодный пот, учащенное сердцебиение.
Болевая форма наблюдается в случаях кровоизлияния в ткань яичника или желтого тела без какого-либо существенного кровотечения в брюшную полость. При этом ведущими симптомом становится боль, поскольку сгусток крови под наружной капсулой сдавливает ткань яичника и раздражает болевые рецепторы. Данная форма, если поражается правый яичник, похожа клинически на аппендицит, поэтому женщина вначале может попасти в хирургическое отделение, а затем уж, разобравшись, ее направят к гинекологу (в этом нет ничего страшного, просто у врача «скорой помощи» технически нет возможности различить эти заболевания).
Смешанная форма сочетает в себе признаки двух вышеописанных. При этом наблюдается как кровотечение в брюшную полость (чаще умеренное, не такое обильное, как при анемической форме апоплексии), так и подкапсульная гематома яичника с выражены болевым синдромом.
Симптомы разрыва кисты яичника те же самые, что и при апоплексии: острая боль, может быть внутрибрюшное кровотечение, шок, ощущение излившейся в брюшную полость жидкости, иногда – повышение температуры тела. В отличие от апоплексии яичника при кистозном образовании может иметь место задержка очередных месячных. Как уже было сказано киста образуется на фоне гормонального сбоя. Овуляции не происходит и фолликул продолжает увеличиваться в объеме, а, соответственно, и менструальное кровотечение не наступает, поскольку гормональный фон не меняется. В данном случае встает вопрос внематочная ли это беременность или же киста яичника. Вы существенно поможете врачу, если в первые же дни задержки месячных выполните пару тестов на беременность.
Чаще происходит апоплексия правого яичника, так как он, в отличие от левого, обильнее кровоснабжается.
Диагностика. В принципе, методы диагностики применяются те же, что и при внематочной беременности. Они же позволяют дополнительно отличить одну патологию от другой и избрать правильную тактику. Различить клинические формы апоплексии тоже сможет лишь врач-гинеколог после осмотра и дополнительного обследования. Напомню, что осмотр врача – процедура болезненная, но крайне важная. Доктор совершенно не хочет причинять вам боль, но по характеру болевых ощущений в покое и при обследовании он получает много информации о патологии. В связи с этим хочется отметить тот факт, что самолечение и попытки снять боль сильными анальгетиками (кетонал, кеторол и тому подобные препараты от боли) серьезно изменяют картину и мешают правильной диагностики. Не старайтесь самостоятельно справиться с проблемами. Боль – это повод обратиться к врачу и от своевременности такого обращения зависит и лечение, и конечный исход вашего заболевания.
При необходимости может понабиться вся та же пункция брюшной полости через задний свод влагалище. Эта процедура вам будет проводиться не обязательно, но при подозрении на кровотечение врач может посчитать ее необходимой.
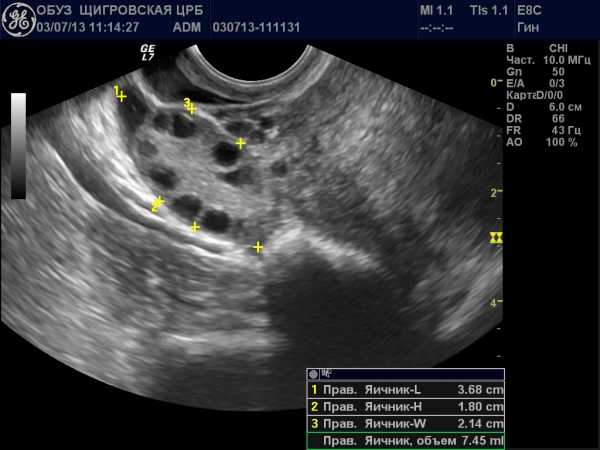
Безусловно, существенной помощью в диагностике будет ультразвуковое исследование. Оно позволит исключить другую экстренную патологию, определить наличие жидкости (крови) в брюшной полости.
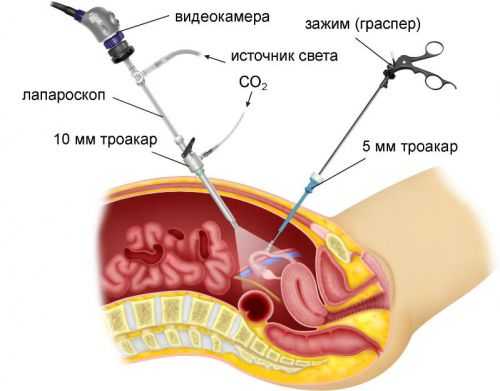
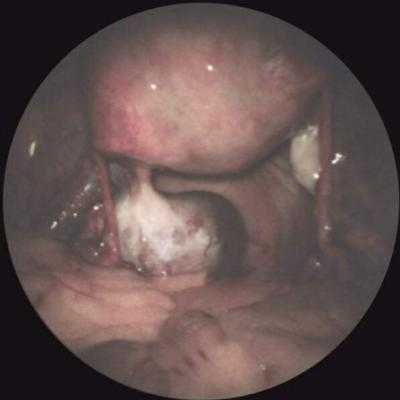
И, разумеется, «золотым стандартом» диагностики таких состояний как внематочная беременность и апоплексия яичника остается лапароскопия. Возможность заглянуть в живот через небольшое отверстие в брюшной стенке и, при необходимости, выполнить операцию через такое же отверстие – огромное достижение современной медицины. Кроме того, лапароскопия позволяет без существенной травматичности отличить острую гинекологическую патологию от острой хирургической, если у врача возникают сомнения при постановке диагноза.
Лечение зависит от степени внутрибрюшного кровотечения. Если Ваше состояние удовлетворительное, нет особого внутреннего кровотечения (при болевой и, иногда, смешанной форме апоплексии), тактика врача может быть выжидательная. Пациентке предписывают постельный режим, укладывают на живот холод, назначают обезболивающие, кровоостанавливающие и спазмолитические препараты, витамины, физиотерапию. При исчезновении основных симптомов в течение нескольких часов – продолжают медикаментозную терапию и, чаще всего, удается избежать оперативного лечения.
Но в случае ухудшения состояния и появлении признаков внутреннего кровотечения необходима операция. Выполняться она может как через разрез на животе, так и лапароскопически. В ходе операции останавливают кровотечение и производят резекцию яичника (удаляют разрушенный кусочек). В редких случаях требуется полное удаление яичника. В случае резекции оставшаяся часть яичника продолжает исправно функционировать, выделять гормоны и производить яйцеклетки, так что забивать себе голову мыслями о том, что этот яичник стал неполноценным не надо. При полном удалении яичника тоже волноваться нечего – оставшийся яичник без вреда для себя справится самостоятельно с выработкой необходимого количества женских гормонов и «поставкой» новых яйцеклеток.
В случае разрыва кисты яичника тактика врача, при удовлетворительном состоянии пациентки, будет выжидательная (под контролем артериального давления, показателей крови и УЗИ). При отсутствии симптомов прогрессирования внутрибрюшного кровотечения в течение нескольких часов проводится медикаментозная терапия. При ухудшении общего состояния, появлении и нарастании симптомов внутреннего кровотечения требуется неотложная операция (лапаротомия или лапароскопия, резекция яичника, удаление кисты, удаление яичника или яичника вместе с маточной трубой). Окончательно вопрос об объеме операции будет решен во время самой операции (ничего не поделаешь – врач должен глазом увидеть степень повреждения яичника и степень перерождения его в кисту). Немаловажным при оценке Вашего состояния будет вопрос о том, какая именно жидкость скопилась позади матки – кровь или просто содержимое кисты. Для ответа на него решающее слово опять же будет за пункцией заднего слова влагалища. Если внутри живота кровь (да еще и в большом количестве) – это показание для немедленной операции. Если же небольшое количество жидкости, содержавшейся ранее в полости кисты, – дело может ограничиться медикаментозным лечением.
В любом случае при таких заболеваниях, как апоплексия яичника и разрыв кисты яичника, да еще и с учетом молодого возраста пациентки, врачи стараются обойтись минимальным вмешательством.
Профилактика. Как известно, патологию всегда проще предотвратить, чем героически стравляться с уже имеющимся заболеванием. Все это справедливо и в отношении заболеваний придатков матки. Нередко женщины задумаются о профилактике повторной апоплексии, уже однажды пережив такое состояние. При болевой форме, как правило, серьезных изменений в центральной нервной системе или гормональном статусе не происходит, поэтому какой-то специфической профилактики не требуется. При анемической форме апоплексии, а также разрывах кист яичников изменения в регуляторных нервных и гуморальных центрах более стойкие, поэтому требуются мероприятия для профилактики рецидива заболевания. В течение 3-6 месяцев для подавления овуляции и стабилизации гормонального фона назначаются комбинированные оральные контрацептивы (ригевидон, марвелон, мерсилон, регулон, логест, новинет, жанин, силест и другие), а также препараты, улучшающие обменные процессы в центральной нервной системе (кавинтон, танакан, винпоцетин).
Немаловажным также будет профилактика воспалительных заболеваний женских половых органов, их обострений и своевременное планирование беременности.
pandia.ru
Апоплексия кисты яичника: причины, последствия, лечение
Разрыв кровеносного сосуда, сопровождающийся кровоизлиянием в брюшную полость и болевым синдромом, наступает внезапно. Кровоизлияние в яичник и брюшную полость, появляющееся при разрыве фолликулярной кисты желтого тела, сосудов граафова пузырька, называемое апоплексией яичника, вызывает острую боль.
Эта патология достаточно широко распространена среди женщин возрастной группы от 35 до 45 лет, но случается и у женщин младшего возраста. Последствия апоплексии могут быть настолько тяжелые, что приходиться прибегать к экстренному оперативному вмешательству.
Содержание:
К факторам, провоцирующим разрыв фолликулярной кисты или сосудов, в первую очередь следует отнести воспалительные заболевания гинекологических органов, из-за которых возникает спаечный процесс и склерозирование тканей яичника, вследствие чего сосуды в них становятся излишне ломкими, сужение фаллопиевых труб.
Также к причинам развития данной патологии можно отнести:
- нарушение свертываемости крови;
- гормональный дисбаланс;
- нарушение положения матки – ее отклонения;
- травмы живота и брюшной полости;
- хирургические вмешательства в анамнезе;
- интенсивный половой акт;
- усиленные физические нагрузки.
В некоторых случаях разрыв кисты яичника происходит под влиянием стрессовых факторов, на фоне сильного испуга.
Лечение апоплексии яичника во многом зависит от симптомов, по которым она диагностируется. Можно классифицировать острый процесс по степени проявления.
Наиболее распространенная форма патологии – болевая. Боль развивается из-за повреждения яичника и раздражения рецепторов брюшной полости, вызванном попаданием в нее крови. Абдоминальная боль может отдаваться в пах, крестец, прямую кишку. Некоторые женщины при появлении боли теряют сознание, настолько она острая.
Сопутствующие симптомы:
- повышенная потливость;
- усиленное сердцебиение;
- слабость;
- озноб;
- головокружение;
- тошнота.
В некоторых случаях разрыв яичника не сопровождается кровотечением –в брюшную полость изливается только серозная жидкость в небольшом количестве.
Иногда отсутствует боль, но появляется кровотечение из влагалища различной степени выраженности.
Но все же наиболее часто встречается болевая форма апоплексии яичника, протекающая с выраженным кровотечением. В этом случае требуется обязательная госпитализация.
Почувствовав острую боль, необходимо сразу же обращаться за медицинской помощью. Острое состояние требует немедленной госпитализации! Если кровотечение не остановить, может развиться перитонит – это прямая угроза для здоровья и жизни женщины.
Диагноз ставится на основании визуального осмотра на гинекологическом кресле, по жалобам пациентки и результату анализа крови. О полостном кровотечении свидетельствует резкое снижение гемоглобина в крови.
Если раньше приходилось пунктировать полость живота через задний свод влагалища – процедура крайне болезненная, то сейчас установить диагноз помогает УЗИ-обследование.
Когда больница оснащена современным оборудованием, то обследование и лечение проводятся одновременно с помощью лапароскопа. После анестезии через брюшину в проколы вводится эндоскоп. Для того чтобы прояснить клиническую картину, в брюшную полость нагнетается углекислый газ.
При осмотре органов изнутри одновременно устраняют поражение, откачивают кровь и иссекают спайки, которые способны спровоцировать рецидив патологии.
На сегодняшний день считается, что единственный метод лечения разрыва яичника – хирургический. Поскольку даже проникновение малого количества крови или серозной жидкости в брюшную полость в дальнейшем вызывает воспалительные процессы и рост спаек, то консервативная терапия признана неэффективной.
Если нет возможности провести лапароскопическую операцию, то проводится полостная.
Для наступления беременности после апоплексии яичника нет никаких противопоказаний – конечно, когда швы уже заросли и состояние восстановилось. Удаление придатка требуется только при перекручивании маточной трубы или острого спаечного процесса.
В остальных случаях место разрыва ушивается или удаляется незначительная часть яичника, и детородная функция сохраняется.
Во время операции осматривается и второй яичник – если причиной патологии является гормональный дисбаланс, то в следующем цикле может появиться двусторонняя апоплексия. Также следует дифференцировать разрыв яичника от внематочной беременности или острого аппендицита. Иногда эти заболевания сочетаются.
Реабилитационный процесс после гинекологических операций ничем не отличается от восстановления после операций иного типа.
При консервативном лечении в первую очередь устраняется болевой синдром назначением спазмолитиков: «Но-шпы», «Папаверина», «Баралгина», «Спазгана» в инъекционной форме, иногда внутривенно.
Затем стараются остановить кровотечение кровоостанавливающими средствами: «Этамзилатом», «Дициноном», «Транексамом».
Вспомогательное действие оказывают витамины группы В – В1, В6 и В12.
Если консервативные методы не помогают – кровотечение не останавливается, воспалительный процесс в брюшной полости усиливается – для спасения жизни пациентки проводится экстренное хирургическое вмешательство.
После устранения болевого синдрома обязательно назначается курс противовоспалительной терапии. Антибактериальные препараты используются и после хирургического вмешательства. В дальнейшем может потребоваться гормональная терапия.
Некоторым пациенткам требуются лекарственные средства, корректирующие деятельность структур головного мозга. Эти препараты назначаются после острой болевой формы апоплексии, которая сопровождалась болевым шоком и расстройством сознания. Для центральной-нервной системы такие воздействия могут иметь необратимый характер.
Для восстановления проходимости маточных труб и устранения спаек эффект оказывает физиолечение: лазерное и радиоволновое воздействие, электрофорез с лидазой, низкочастотный ультразвук и подобные процедуры.
Консервативное лечение проводится при противопоказаниях к хирургическому вмешательству. Противопоказания можно разделить на абсолютные и относительные.
К абсолютным относятся:
- сердечно-сосудистые заболевания высокой степени тяжести;
- геморрагический шок;
- артериальная гипертензия;
- нарушение свертываемости крови;
- грыжи диафрагмы и белой линии живота;
- острая или хроническая почечная или печеночная недостаточность.
Относительные противопоказания:
- бронхиальная астма в состоянии ремиссии;
- поливалентная аллергия – если пациент не переносит более 2 видов лекарственных препаратов;
- онкологические процессы гинекологических органов;
- беременность со 2 триместра.
Очень важно использовать профилактические меры, чтобы исключить рецидив заболевания.
После выявления причин, вызвавших патологию, пациентке могут на длительный срок назначаться оральные контрацептивы или препараты для устранения спаечного процесса.
В течение 1-2 месяцев требуется избегать повышенных физических нагрузок, если пациентка занимается в спортзале, снизить темп тренировок.
Если приходиться использовать средства, влияющие на свертываемость крови, необходимо ежемесячно сдавать анализ – коагулограмму.
Первый месяц после апоплексии рекомендован половой покой. В дальнейшем пациенткам не советуют около года включать сексуальную фантазию во избежание рецидива патологии. Врач может помочь подобрать позу, сексуальный контакт при которой будет щадяще воздействовать на гинекологические органы.
Вопрос о длительности контрацепции после апоплексии яичника решается сугубо индивидуально. Если реабилитация протекает успешно, то женщина может задумываться о зачатии через 6-7 месяца после того, как закончилась противовоспалительная терапия.
Организм должен полностью очиститься от антибиотиков и восстановиться.
После полостного оперативного вмешательства желательно отложить наступление беременности на 8-12 месяцев – это необходимо, чтобы хорошо заросли швы, и вынашивание прошло благополучно.
Перед планированием беременности целесообразно пройти полный медицинский осмотр, включающий обследование с помощью УЗИ. В некоторых случаях гинекологи советуют даже сделать диагностическую лапароскопию, и к зачатию подходить уже в следующий менструальный цикл.
Крепкого вам здоровья и хорошего самочувствия!
mjusli.ru
Причины и симптомы апоплексии яичника
Разрыв поверхностных покровов и тканей яичника с возникновением порой обильного кровотечения в полость брюшины носит название — апоплексия. Встречается подобная патология преимущественно в возрастной категории 20–40 лет, хотя в медицинской практике описаны случаи подобного проявления в 14 лет.
Особенности проявления апоплексии
Многолетние наблюдения показывают, что апоплексия появляется в определенные периоды, например, она часто обнаруживается во время менструации, а также при наступлении овуляции. Нередко происходит разрыв тканей, а также сосудов яичника.
Встречаются случаи, когда внезапная апоплексия происходит в то время, когда женщина спит. Нужно отметить, что, согласно статистическим данным, кровотечение правого яичника возникает чаще, что обусловлено особенностями строения репродуктивных женских органов. Питание правого яичника осуществляет наиболее крупная артерия, отходящая от основной брюшной аорты, в то время как к левому подходит ответвление почечной артерии, имеющее меньшие поперечные размеры.
Развитие болезни
В яичниках идет подготовка к возможной беременности с растяжением фолликулов, в которых созревает яйцеклетка. В начальной стадии менструации увеличивается фолликул, достигающий максимума в размерах ≈ 20 мм. Созревшая яйцеклетка выходит через лопающуюся оболочку фолликула. На ее месте образуется желтое тело, вырабатывающее гормоны, нужные женскому организму, чтобы тот мог подготовиться к беременности.
Если в тканях или оболочках яичника имеются изменения склеротического или дистрофического характера, то порядок процесса овуляции нарушается. Это чревато внутренними кровотечениями, а также прорывами кисты, сформировавшейся ранее.
Формы апоплексии
Анализируя причины заболевания, можно сделать вывод, что апоплексия может существовать в 3 формах, показывающих объем кровопотери:
- < 150 мл – легкая форма;
- 150-500 мл – наиболее распространенная средняя кровопотеря;
- > 500 мл – тяжелая осложненная апоплексия.
Причины
Своеобразный катализатор апоплексии яичника — это прием в течение длительного времени противосвертывающих препаратов – антикоагулянтов. В перечень факторов риска входят занятия верховой ездой. В медицинских справочниках отражены самые распространенные причины, из-за которых возникает апоплексия:
- стимуляция с помощью медикаментов овуляции;
- воспалительные процессы;
- варикозные процессы в венах яичника;
- поликистоз.
Стимуляция овуляции
Если при формировании здоровых фолликулов не наступает беременность, то показана методика, заключающаяся в стимуляции овуляции с помощью медикаментов. Это помогает разрешить положительно ситуацию, если продолжительное время наблюдается нерегулярная овуляция.
К существенным недостаткам этой схемы относится ряд побочных эффектов:
- образование кисты в яичнике;
- апоплексия;
- измененный гормональный фон.
Воспаление яичника
Оофорит или воспалительное инфекционное заболевание в ряду патологий малого таза занимает первые места. Встречается как односторонняя, так и двусторонняя его форма. Он редко локализуется только в одном секторе и захватывает параллельно с яичником маточные трубы, вызывая сальпингит. Общий захват воспалением придатков носит название — аднексит.
Первопричиной становятся передающиеся половым путем гонококки, хламидии, часто в число возбудителей попадают микоплазмы, трихомонады. Если иммунитет ослаблен, то спровоцировать оофорит способны стрептококки, стафилококки. В зоне риска находятся женщины, зараженные кандидами или кишечной палочкой.
Существует несколько факторов, приводящих к заболеванию:
- эндокринные сбои;
- переохлаждение;
- оперативное вмешательство;
- патологии мочеполовой системы;
- неконтролируемые половые контакты;
- алкоголизм;
- ослабленный организм;
- никотиновая зависимость;
- нервные срывы.
Варикозные процессы в венах яичника
Нарушение оттока крови возникает, как последствие изменений соединительной ткани венозных стенок. Обусловлено это рядом причин:
- статичная поза в течение продолжительного времени – стоячая, сидячая, наклонная;
- беременность, особенно повторная;
- роды;
- эндометриоз – патологическое разрастание клеток внутреннего покрова матки;
- опухоль яичников;
- гиперэстрогения – усиленный синтез эстрогенов, становящийся часто следствием злокачественного новообразования в яичнике;
- неграмотно подобранная гормональная контрацепция.
Поликистоз яичников
Явные причины поликистоза не установлены, хотя исследования в этой области свидетельствуют о генетической природе патологии. Причем образующиеся кисты становятся не толчком к заболеванию, а его следствием. Сами яичники также не могут рассматриваться в роли причины развития поликистоза, так как симптоматика может сохраняться даже после их удаления.
При сложности установления первопричин можно говорить о влиянии на развитие кисты ряда факторов:
- Необходимость поджелудочной железы секретировать избыточный инсулин из-за нарушений в ее функционировании, что негативно воздействует на яичники, побуждая их вырабатывать избыточное количество андрогенов. Это приводит к снижению и даже полному исчезновению способности к овуляции
- Неспецифические воспаления, провокаторами которых становятся стафилококки, синегнойная или кишечная палочка, стрептококки
- Наследственность.
Следствием поликистоза может стать разрастание стромы и увеличение яичника — иногда в 6 раз. При выраженном поликистозе наблюдается большое количество кистозно-атретических фолликулов, которые постепенно замещаются соединительной тканью. Если кисты имеют достаточно крупные размеры, в процессе их реорганизации происходит разрушение стенок, и развивается апоплексия, сопровождаемая излиянием крови.
Характерная симптоматика
Не всегда апоплексия имеет явно выраженную клиническую картину. Заподозрить возможную кровопотерю из-за разрыва кисты или тканей яичника можно по нескольким показателям:
- боль в области лобка;
- снижение давления;
- слабость;
- участившееся мочеиспускание;
- учащенный пульс;
- сбои в течении менструального цикла.
Основные причины разрушения кисты связаны с тяжелыми нагрузками, травмами, хроническими воспалениями, возникающими в зоне малого таза. Симптомы аналогичны тем проявлениям, которые показывает типичная апоплексия, и они тоже требуют срочного реагирования, так как любой запущенный процесс чреват серьезнейшими осложнениями. Если проблема касается только правого — наиболее уязвимого яичника, то острые болевые приступы нередко имеют схожий характер с аппендицитом, так как болезненные ощущения испытываются в той же области, что и при воспалении аппендикса.
Важно знать! ×aginekolog.ru