Мастопатия после 50 лет причины симптомы лечение
Лечение диффузной мастопатии у женщин старшего возраста
Категория: Гинекология : здоровье женщины после 45 лет
Диффузные изменения в МЖ у женщин после 45 лет выявляются чаще при альгоменорее, предменструальном синдроме (ПМС), хронических воспалительных заболеваниях гениталий. При дисгормональных нарушениях, ожирении, инсулинорезистентности, заболевании печени, миоме матки, аденомиозе, гиперплазии эндометрия чаще обнаруживаются узловые образования. Тем не менее жалобы при обеих формах мастопатии совпадают: боли напряжение, нагрубание, увеличение молочных желез
Консервативное лечение проводят женщинам с диффузной фиброзно-кистозной мастопатией. Не стоит назначать гормоны при узловой форме мастопатии. При этой форме показана тонкоигольная пункционная биопсия.
При атипической гиперплазии в протоках или дольках по результату цитологии пунктата назначение гормональных препаратов должно быть отсрочено до получения результата гистологического анализа после оперативного лечения. Вопрос о назначении заместительной гормональной терапии при тяжелом климаксе решается совместно гинекологом и маммологом на основании результата анализа и прогноза заболевания после операции.
Некоторые женщины при наличии доброкачественных изменений ткани МЖ проинформированы о возможности развития рака на фоне приема контрацептивов или заместительной гормональной терапии. Это заблуждение, не имеющее никаких оснований. Исключение составляют фиброаденома и другие узловые образования, которые обычно удаляют, и после получения гистологического анализа, подтверждающего доброкачественный процесс, гормоны можно назначить.
С целью терапии диффузной мастопатии женщинам 45—50 лет обычно назначают фитотерапию, гестагены или (при отсутствии противопоказаний) контрацептивы.
Напомним, что, согласно рекомендации ВОЗ, КОК не назначают при курении, тромбоэмболических осложнениях в анамнезе, при тяжелой форме сахарного диабета, тяжелых заболеваниях печени, злокачественных образованиях органов репродуктивной системы.
При отсутствии противопоказаний назначают препараты третьего поколения - жанин, ярину, ярину+, джес, джес+, димиа,линдинет20,зоэли, которые имеютнаимень-ший побочный эффект.
При преобладании мелкокистозного и железистого компонентов (поданным УЗИ) к терапии КОК можно добавить вобэнзим по 5 драже 3 раза в день за 30 мин до еды или через 2 ч после еды, запивая достаточным количеством воды, по схеме: 3 месяца прием, 3 месяца перерыв в течение 1 года. Вместо вобэнзима можно использовать индинол по 2 капсулы 2 раза в день 3—6 месяцев или мастодинон по 30 капель или 1 таблетке 2 раза в день 3—6 месяцев. Дополнительное назначение одного из указанных препаратов ускоряет снятие болей, отека, повышает эффективность терапии.
Увеличение маммографической плотности, сопровождающейся жалобами на боли в МЖ, может наблюдаться в первые 3—4 месяца приема КОК (или ЗГТ), после чего боли самостоятельно прекращаются. При выраженном болевом дискомфорте можно добавить мастодинон в течение 3—4 месяцев.
Контрацептивы не вызывают увеличения рака МЖ. Прием монофазных препаратов в течение года снижает риск мастопатии на 50—75%. Защитные свойства увеличиваются по мере длительности приема (Савельева И. С, 2000). Эффект связан с торможением овуляции, снижением эстрогенов. Контрацептивы последнего поколения, содержащие гестагены с антиандрогенным эффектом, особенно безопасны.
Однако женщины старше 45 лет, продолжающие прием КОК 10 и более лет, имеют повышенный онкологический риск (Merethe Kumle, 3-rd European Breast Cancer Conference, Barcelona, 2002 г.).
Статистика показывает, что у когда-либо применявших КОК увеличивается заболеваемость и смертность от гепа-тоцеллюлярного рака и рака шейки матки, а также матки яичников и толстой кишки при приеме более 10 лет.
Частота рака молочных желез и смертность от него при текущем и недавнем приеме контрацептивов может умеренно, но достоверно возрастать, особенно в случае приема более 10 лет и наличия в составе КОК гестагена с остаточным андрогенным эффектом.
Применительно к раку МЖ наибольшую опасность представляют контрацептивы, содержащие повышенную дозулевоноргестрела (Берштейн Л. М., 2005).
Эстрогенизированные трехфазные препараты не получили признания при лечении мастопатии.
Внимание! Каждая пациентка, даже решив принимать КОК только с целью- контрацепции, должна проконсультироваться с гинекологом.
При наличии тяжелого климактерического синдрома и диффузной мастопатии в периоде перименопаузы пациентке можно назначить ЗГТ: фемостон 1/10, добавив в течение первых 3—4 месяцев растительные препараты (мастодинон) или вобэнзим для ускорения снятия неприятных симптомов в МЖ (боль, нагрубание).
При заболевании печени часто выявляется гиперэстро-гения. Таким женщинам в возрасте 45—50 лет с наличием диффузной мастопатии рекомендуют прожестожелъ на кожу обеих МЖ с 14-го по 25-й дни цикла по 2,5 г ежедневно 1-2 раза вдень. Всасываясь, он оказывает местный эффект (в кровоток практически не поступает). Курс лечения — 3—6 месяцев.
Системная терапия гестагенами показана при сочетании диффузной мастопатии с гиперплазией эндометрия: дюфас-тон или утрожестан по 1 таблетке 2 раза в день с 14-го по 25-й дни цикла. Курс лечения — 6 месяцев под наблюдением гинеколога.
При инсулинорезистентности, сахарном диабете 2-го типа, сопровождающихся гиперэстрогенией, в качестве гестагенов также используют прожестожель, дюфастон.
Маммографическая плотность после 50 лет не должна выявляться в норме. Однако при некоторых сопутствующих заболеваниях (ожирение, инсулинорезистентность, отечность, гепатит, холецистит и др.) она бывает повышенной.
Необходимо уточнить причину этого явления. Аспираци-онная биопсия при ММ Г-плотности могла бы дать достоверные сведения о состоянии тканей МЖ, но для скрининга она не может быть использована.
При выборе препарата для ЗГТ основываются на оптимальном пути введения, типе гестагена, учитывают возраст женщины, наличие сопутствующих заболеваний.
Внимание! Именно эти составляющие и относят к индивидуальному подбору препарата.
У женщин старшего возраста доза препарата снижается. Чем старше женщина, тем ниже доза.
При высоком риске сердечно-сосудистых заболеваний, ожирении, инсулинорезистентности, сахарном диабете 2-го типа предпочтение отдают парентеральным препаратам (пластырь, гели) с добавлением гестагенов при сохраненной матке. Перед назначением ЗГТ таким женщинам показана консультация терапевта или эндокринолога.
Пероральные эстрогены (в том числе в составе комбинированных препаратов) стимулируют выработку глобулина, связывающего половые стероиды (ГСПС) в печени, который связывает эстрогены, андрогены и инсулинопо-добный фактор (ИПФР-1). Гестагены с антиандрогенными свойствами не препятствуют этому. К примеру, климодиен, анжелик вызывают снижение уровня ИПФР в крови, а клиогест, паузогест, норэтистерона и медроксипрогестерона ацетаты, обладающие остаточной андрогенной активностью, противодействуют связыванию ИПФР-1, и он остается высоким.
Ранее отмечалось, что молочные железы способны автономно синтезировать и накапливать гормоны, несмотря на их низкое содержание в крови, увеличивать содержание метаболита 16-альфа (0НЕ1), являющегося риском развития рака. Монотерапия эстрогенами, а также назначение препаратов, содержащих диеногест, дроспиренон, дюфастон, не влияют на соотношение метаболитов 2-альфа (ОНЕ1)/1б-альфа (ОНЕ1) в отличие от медрок-сипрогестерона ацетата и норэтистерона ацетата. При обращении женщин старшего возраста к гинекологу по поводу снижения качества жизни из-за тяжело протекающего климактерического синдрома необходим только индивидуальный подход к назначению терапии.
После подробного сбора анамнеза и осмотра следуют:
- — индивидуальное обследование с оценкой полученных данных (ММГ, УЗИ МЖ и гениталий, уровень гормонов крови, биохимический анализ крови);
- — если привлекались смежные специалисты, необходимо ознакомиться с их заключением;
- — выбор терапии и ее режима:
- монофазный (эстрадиол);
- циклический (эстрадиол + гестаген по циклу);
- комбинированный монофазный (эстрадиол + гестаген в непрерывном режиме).
В основном режим терапии диктуется возрастом и наличием или отсутствием менструации (или матки). Учет сопутствующих заболеваний для выбора препарата и режима терапии очень важен.
В беседе с пациенткой необходимо акцентировать ее внимание на ответственности и аккуратности в выполнении всех советов и назначений, включая скрининговое наблюдение. Желательно оформить информированное согласие пациентки на прием заместительной гормональной терапии если в наличии неоспоримые показания, а противопоказания отсутствуют. При выполнении всех этих условий формула польза/риск сдвинется влево (польза).
Несомненно, при дефиците гормонов предпочтительнее натуральные или близкие к натуральным эстрадиол и прогестерон, не обладающие стимулирующим действием на пролиферацию тканей молочных желез. Такие препараты не вызывают статистически значимого повышения риска рака молочных желез при наблюдении в течение 8 лет. Нет необходимости в ограничении продолжительности терапии после 8 лет с учетом согласия женщины.
После назначения любого препарата для ЗГТ повторная консультация показана через 3 месяца, затем, как правило, ежегодно (проведение гинекологических и маммологических скринингов).
Обычно прием ЗГТ назначают в возрасте 45-55 лет. Это помогает улучшить состояние сосудов и стабилизировать фибриновую капсулу атеросклеротических бляшек. При более позднем назначении ЗГТ возможен разрыв фибриновой капсулы с увеличением риска тромбоза.
Синдром Тернера и преждевременная (или ранняя) менопауза при отсутствии заместительной гормональной терапии повышают риск коронарной болезни и остеопороза. Своевременное, более раннее назначение ЗГТ снижает эти риски
Заместительная гормональная терапия, имея в своем составе эстрадиол в сочетании с гестагеном с остаточным андрогенным эффектом, увеличивает минеральную плотность костей, но такая комбинация не показана при риске развития коронарной болезни и рака молочных желез.
На фоне ЗГТ (особенно при комбинированной монофазной терапии) повышается маммологическая плотность. Это осложняет трактовку снимков. Дополнительно назначенное УЗИ помогает лучше визуализировать структуру молочных желез.
Женщинам со сниженным уровнем липопротеинов высокой плотности («полезный» холестерин) следует назначать препараты ЗГТ для приема внутрь, а при риске рака МЖ (особенно при повышении сульфотазы в ткани МЖ) - трансдермальные эстрогены с добавлением гестаге-нов при наличии матки. При риске РМЖ в первые 6 месяцев желателен дополнительный прием индинола по 2 капсулы 2 раза в день.
Гипертриглицеридемия, являясь маркером инсулино-резистентности, повышенная свертываемость крови могут проявить себя при назначении заместительной гормонотерапии и привести к риску венозной тромбоэмболии.
Внимание! Женщины с гипертриглицеридемией уже имеют риск развития коронарной болезни.
Благоразумно не рекомендовать женщинам старше 70 лет с ИБС и атеросклерозом принимать добавки кальция. Адекватная инсоляция и добавка витамина Dне создают вреда здоровью.
Лечение статинами показано только женщинам с высоким риском смерти от сердечно-сосудистых осложнений. Часто статины назначают необоснованно и чрезмерно.
ЕЧЕНИЕ ДИФФУЗНОЙ МАСТОПАТИИ У ЖЕНЩИН СТАРШЕГО ВОЗРАСТА
Поделитесь ссылкой:
med-slovar.ru
Мастопатия. Что делать?
Что делать, если у женщины после 50 появились признаки мастопатии? Бытует мнение, что у женщин старше 50 меньше риск заболеть мастопатией, чем у более молодой. Но это не так: именно в этом возрасте это заболевание может обернуться серьезной проблемой.
Не зря врачи-маммологи рекомендуют проходить женщинам обследование после 35 лет каждые 2 года, а женщинам старше 50 – уже каждый год!
По медицинской статистике каждая вторая женщина периодически испытывает дискомфорт и боли в молочной железе. Признаки мастопатии проявляются как: набухание груди, уплотнения или узловые образования.
Причины мастопатии:
- Гормональная дисфункция, вызванная нарушением работы гипофиза, когда в организме накапливается избыток женских половых гормонов – эстрогенов, которые вызывают разрастание соединительной ткани молочной железы.
- Провоцировать заболевание может нарушение работы печени, которая не может поддерживать гормональный баланс.
- К мастопатии может приводить гипофункция щитовидной железы.
- Причиной в старшем возрасте может стать нарушение мозгового кровообращения.
- Кроме того, спровоцировать заболевание могут и стрессы, и интоксикации, и грипп.
Каждой женщине необходимо знать приемы самообследования молочных желез (смотрите видеоролик ниже) и признаки, которые могут говорить о признаках серьезного заболевания:
- Болезненность в груди даже при легком прикосновении.
- Выделения из соска (молозивные, серозные – прозрачные, кровянистые).
- Уплотнения и узлы.
- Изменения формы и цвета груди.
- Западение сосков, их воспаление.
При появлении каких-либо признаков следует пройти лечение у гинеколога, нормализовать функцию печени, щитовидной железы и нервной системы.
При мастопатии важно наладить правильное питание
- Прежде всего, следует снизить калорийность питания за счет почти полного отказа от легкоусвояемых углеводов (сахар, мед, варенье, хлеб исключить совсем). Придется привыкнуть жить без любимых пирожков и блинчиков. - Увеличить долю овощей и несладких ягод и фруктов, богатых клетчаткой. Наиболее ценны в этом плане разные сорта капусты (белокочанная, цветная, савойская, брокколи, савойская). - При сниженной функции щитовидной железы полезно есть нежирные сорта говядины и птицы. - Следует ограничить употребление животных белков и жиров, т.к. они повышают гормональную стимуляцию груди. - Исключите копчености, мясные, рыбные и грибные бульоны, жареные и острые блюда – они дают нагрузку на печень.
- Необходимо увеличить количество витаминов и минералов. Составьте свой рацион так, чтобы в нем было достаточное количество йода, селена, бета-каротина, витаминов группы В, а также витаминов А, Е и С.
Полезные продукты для профилактики и лечения мастопатии
- При мастопатии во много раз возрастает необходимость в витамине С. Этот витамин содержится в клюкве и облепихе, в цитрусовых и квашеной капусте.
- Витамин Е содержит нерафинированное растительное масло (оливковое, соевое, кукурузное, облепиховое), семечки подсолнечника и тыквы.
- Витамин А синтезируется из каротина, который входит в состав многих овощей: моркови, красного перца, тыквы, помидоров.
- Селен содержится в пшеничных отрубях, зародышах пшеницы, тыкве, укропе, твороге, зеленом горошке и тунце.
- Кальцием богат кефир, творог, йогурт. Он регулирует функцию гормональных желез и оказывает противовоспалительное и противоотечное действие.
- Йод – это рыба, кальмары, морская капуста.
Противопоказаны: шоколад, кофе и крепкий чай, любые тонизирующие напитки.
Теперь вы знаете, что нужно делать, если вы переступили рубеж 50+ и у вас проявились признаки мастопатии. Не игнорируйте это заболевание и вовремя обращайтесь к врачу.
Смотрите методы самообследования от Елены Малышевой (программа Здоровье )
Будьте здоровы!
Что еще можно прочесть по теме: Понравилась статья? Поделитесь с друзьями в социальных сетях!
♦ Рубрика: Что делать, если.... ♥ Метки: видеоролик > полезные советы женщинам > профилактика болезней > симптомы болезниmoi-sekrety.ru
Причины, симптомы, дигностика, правильное питание при лечении мастопатии
Мастопатия развивается вследствие гормональной дисфункции, вызванной нарушением работы гипофиза. В результате в организме образуется избыток женских половых гормонов — эстрогенов, влияющих на разрастание соединительной ткани молочной железы.
Провоцировать развитие заболевания могут многие факторы. Например, заболевание печени. Здоровая печень разрушает эстрогены и тем самым поддерживает их нормальный уровень. А вот больная уже не справляется с этой функцией, что и приводит к гормональному дисбалансу.
К мастопатии могут привести и гипофункция щитовидной железы, и нарушение мозгового кровообращения, что часто случается в пожилом возрасте, и грипп, и другие интоксикации, а также стрессы.
Серьезные последствия могут иметь травмы молочной железы. Опасны даже микротравмы, когда в метро или автобусе вас прижали, толкнули, случайно задели грудь локтем или сумкой.
У 30-40% женщин мастопатия выявляется в возрасте от 25 до 50 лет. Считается, что женщины, перешагнувшие 50-летний рубеж, меньше рискуют заболеть, чем молодые. Но это не так: именно у них застарелая болячка чаще всего оборачивается проблемой. Поэтому врачи-маммологи рекомендуют после 35 лет проходить обследование каждые 2 года, а после 50 лет — уже каждый год.
Однако, чтобы не пропустить начато заболевания молочной железы, желательно регулярно, не реже раза в месяц самостоятельно обследовать грудь. Делать это нужно в один и тот же день. Самое подходящее время — 5-й или 6-й день от начала менструального цикла, когда молочные железы находятся в расслабленном состоянии. Процедура эта довольно простая и не занимает много времени.
Встаньте перед зеркалом. Поднимите правую руку или положите ее на затылок. Левой рукой осторожно прощупайте каждый участок правой груди, обращая внимание на выпуклости вниз, затем поднимите их над головой и осмотрите каждую молочную железу, обращая внимание на то, не изменились ли их размер и форма, нет ли сморщенных участков кожи и изменений ее структуры.
Теперь лягте на спину. Положите под левое плечо сложенное в несколько раз полотенце или маленькую подушку. Левую руку положите под голову. Передвигая соединенные пальцы правой руки круговыми движениями по спирали от верхнего края молочной железы к соску, прощупайте левую грудь. Но не надавливайте слишком сильно. Исследуйте каждый участок груди и область подмышечной впадины. Таким же образом обследуйте правую грудь. Это наиболее важная часть обследования, потому что только лежа на спине можно хорошо прощупать все ткани.
Вас должны насторожить следующие симптомы, которые могут свидетельствовать не только о мастопатии, но и о более серьезном заболевании: болезненность в груди даже при легком прикосновении; выделения из соска — молозивные (как молоко), серозные (прозрачные, светлые) или кровянистые; уплотнения и узлы; изменения формы и цвета груди; западение сосков, их воспаление.
Чтобы избавиться от неприятных симптомов мастопатии, надо начать с лечения гинекологических заболеваний, нормализовать функции печени, щитовидной железы и нервной системы. При мастопатии врач обычно назначает негормональные или гормональные (в запущенных случаях) препараты, а также витаминные комплексы.
Лечение будет проходить быстрее, если соблюдать специальную диету.
Прежде всего необходимо снизить калорийность питания за счет почти полного отказа от углеводов, которые замедляют окислительные процессы. Легкоусвояемые углеводы: сахар, мед, варенье, хлеб и другие мучные изделия — исключаются совсем. А вот долю овощей и несладких фруктов и ягод, богатых растительной клетчаткой, надо увеличить — они препятствуют усвоению углеводов. К тому же благодаря большому объему овощные блюда позволяют быстрее справиться с чувством голода и помогают привыкнуть жить без пирожков и любимых блинчиков.
Наиболее ценный источник клетчатки — капуста (белокочанная, цветная, савойская, брюссельская, брокколи). Лучше всего готовить из капусты салаты, добавляя в них другие овощи и фрукты.
Если толчком для развития мастопатии послужило снижение функции щитовидной железы, ограничивать себя в мясных блюдах, приготовленных из нежирных сортов говядины и птицы, не надо. Белки повышают обмен веществ и стимулируют выделение гормонов щитовидной железы, которая контролирует уровень эстрогенов. К тому же белок необходим для восстановления белковых частиц, которые организм теряет из-за хронических воспалений — еще одной причины развития мастопатии. Чтобы белок хорошо усваивался, надо следить за тем, чтобы в питании было достаточно витаминов группы 6, а интервалы между приемами пищи были небольшими.
Страдающим гипертонической болезнью и преходящими нарушениями мозгового кровообращения придется ограничить себя в животных белках, поскольку они активизирует деятельность нервной системы и содержат много холестерина. Полноценной заменой животного белка может стать белок растительный. Его много в горохе, фасоли, чечевице и сое. Особенно полезен соевый белок.
Чтобы снизить уровень эстрогенов и уменьшить гормональную стимуляцию груди, надо сократить в питании количество животных жиров. Жировая ткань в женском организме действует как своеобразная дополнительная железа, способствующая накоплению эстрогенов. Кроме того, заменив сливочное масло растительным, вы сможете поддерживать на нормальном уровне другой активатор ткани молочной железы — гормон пролактин.
Если обострение мастопатии провоцируется нарушением функции печени или ее хроническим заболеванием, диета должна быть составлена так, чтобы стимулировать желчеотделение и предотвратить жировую инфильтрацию печени. Не травмируйте печень токсичными для нее продуктами — копченостями, мясными, рыбными, грибными бульонами, жареными и острыми блюдами.
Избыточный вес — предвестник многих заболеваний гормональной системы. Мне часто приходится слышать от пожилых пациенток, имеющих лишние килограммы: «Возраст, вот и прибавляю». Это распространенное заблуждение. С возрастом нормально терять вес, а не набирать его. Поэтому, если, выйдя на пенсию, вы поменяли размер платья с 50-го на 54-й, знайте — гормональная система предупреждает вас об опасности. При избыточном весе надо есть поменьше мучных изделий и сладостей. Очень важно, чтобы питание было дробным. Лучше есть часто, но понемногу, сократив привычную порцию как минимум вдвое.
В период лечения мастопатии необходимы витамины и минеральные вещества, которые снижают уровень эстрогенов. Конечно, можно использовать готовые витаминные комплексы для женщин, продающиеся в аптеках. Но лучше составить свой дневной рацион таким образом, чтобы в нем было достаточно йода, селена, бета-каротина, витаминов группы В, а также витаминов А, Е и С.
При мастопатии во много раз возрастает необходимость в витамине С. Его лечебное действие объясняется тем, что он участвует в окислительно-восстановительных реакциях и обмене белка и железа, которые всегда нарушаются при этом заболевании. Много витамина С в клюкве и облепихе. (Кстати, в этих ягодах он долго сохраняется, если держать их при температуре 0°С.) Хороший источник этого витамина — цитрусовые. И квашеная капуста могла бы пополнить ваш организм необходимым витамином, но при гормональных нарушениях соленое не рекомендуется.
Нерафинированное растительное масло (оливковое, соевое, кукурузное, облепиховое), семечки подсолнечника и тыквы богаты витамином Е. Этот витамин, стимулируя активность гормонов передней доли гипофиза, регулирует уровень половых гормонов. Витамин А тоже участвует в синтезе половых гормонов. Примерно треть суточной нормы этого витамина поступает в организм в готовом виде. Остальные две трети синтезируются из каротина, который входит в состав многих овощей: моркови, красного перца, тыквы, помидоров. Витамины группы В благоприятно воздействуют на работу печени и центральной нервной системы.
Наиважнейший для лечебного питания микроэлемент — селен. Он повышает сопротивляемость организма к воздействиям внешней среды, содержится в пшеничных отрубях, зародышах пшеницы, тыкве, укропе, а более всего — в твороге, зеленом горошке и тунце.
Кефир, йогурт, творог обеспечивают организм кальцием, регулирующим функцию гормональных желез и оказывающим противовоспалительное и противоотечное действие. Кальций находится в биологическом антагонизме с натрием, то есть чем больше вы потребляете кальция, тем больше выводится натрия. Поэтому вне обострения вы можете не отказывать себе в соли, если ваше меню содержит достаточно кальция. И только во время обострения от соли на несколько дней придется отказаться. Для женщин, не подошедших еще к климактерическому возрасту, полезны бессолевые дни во второй половине менструального цикла.
Ежедневное употребление морепродуктов — рыбы, кальмаров, морской капусты, содержащих йод, поможет остановить развитие гипотериоза и, как следствие, предотвратить угрозу возникновения или дальнейшего развития мастопатии.
Во время лечения нельзя есть шоколад, пить кофе и крепкий чай. Кофеин возбуждает подкорковые структуры мозга, вследствие чего нарушается выделение гормонов гипоталамусом и гипофизом. Особенно вредны тонизирующие напитки, если мастопатия спровоцирована депрессией, стрессом или вертебро-базилярной недостаточностью.
Для профилактики два раза в год в течение трех недель ежедневно принимайте растворы 10%-го хлористого кальция, 0,25%-го йодистого кальция и 3%-ной магнезии. Их пьют по 1 чайной ложке один за другим три раза в день после еды.
При мастопатии, особенно в острый период, сопровождающийся отеками и болями в груди, рекомендуются натуральные мочегонные средства — травяные чаи из листа березы или брусники, клюквенные и брусничные морсы с небольшим добавлением сахара. Во время обострения и во второй половине цикла прием жидкости следует сократить до минимума и совсем отказаться от нее перед сном.
Для уменьшения болей и снятия отека можно использовать специальные примочки, например из рисового крахмала. Крахмал разводят в воде комнатной температуры до консистенции сметаны, наносят на марлевую салфетку и прикладывают к больному месту.
Порошок травы льнянки обыкновенной, растертый со сливочным маслом, применяют для приготовления мази, которой осторожно, без усилий натирают болезненные области молочных желез.
Замечательный результат дает наложение на грудь медных пластинок или медных 5-копеечных монет, выпущенных до 1961-го года. Сначала три-четыре монеты на сутки опускают в концентрированный раствор поваренной соли (2 ст. ложки на1/4 стакана воды комнатной температуры). Затем их вынимают, тщательно вытирают и прикрепляют полосками лейкопластыря на самое болезненное место или на область уплотнения. Более четырех монет одновременно (на обе железы) прикреплять не следует. Важно, чтобы к монетам был доступ воздуха, поэтому не заклеивайте их полностью. Носите монеты 5-7 дней, не снимая даже при приеме душа и ванн, после чего сделайте недельный перерыв и повторите курс еще два раза. Таким образом, общая продолжительность лечения, включая перерывы, будет чуть больше месяца. Если в процессе ношения одна из монет отвалилась, вновь активизируйте ее солью и закрепите на коже.
Лечение медью противопоказано лишь при индивидуальной непереносимости меди. Если через 30 минут после прикрепления монет вы почувствовали неприятный металлический вкус во рту, а на коже под монетами появилось покраснение или раздражение, лечение следует прекратить.
Систематическое лечение и правильно организованная диета помогут вам достичь состояния стойкой ремиссии, близкого к норме.
kraszdrav.su
Мастопатия - виды, причины, симптомы, факторы, влияющие на развитие мастопатии.
Мастопатию называют болезнью XXI века. По данным статистики заболевание диагностируется у 30-60% женщин детородного возраста. А после 40 лет каждая вторая женщина страдает этим недугом. Доказано, что у больных мастопатией рак молочной железы встречается в 3-5 раз чаще.
«Не всегда мастопатия приводит к раку молочной железы, но рак всегда начинается с мастопатии…» Из интервью президента Российской ассоциации маммологов Н.И. Рожковой
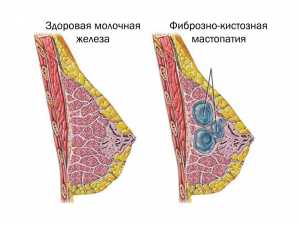
Виды мастопатии
Узловая мастопатияЕдиничное уплотнение – узел в молочной железе
Диффузная мастопатияМножественные узлы в молочной железе
Причины мастопатии
В развитии мастопатии решающая роль отводится нарушению метаболизма женских половых гормонов – эстрогенов. Дело в том, что в женском организме под действием ферментов эстрогены подвергаются изменениям и становятся «хорошими», «плохими» или даже «опасными». «Плохие» эстрогены имеют онкогенный потенциал и могут вести к развитию доброкачественных опухолей. А вот «опасные» эстрогены напрямую вызывают повреждения ДНК клеток, что является прямым путем к появлению раковых образований.
Организм здоровой женщины, должен самостоятельно поддерживать правильный метаболизм эстрогенов. Но отсуствие правильного питания, курение, малоподвижный образ жизни, лишний вес, длительный бесконтрольный приём гормональной контрацепции, стрессы, экологическое неблагополучие – все это приводит к сбою в обмене эстрогенов.
Метаболизм гормонов в женском организме начинает идти по неправильному пути – количество «плохих» и «опасных» метаболитов преобладает над «хорошими». Под действием «плохих» метаболитов в молочной железе нарушается соотношение между соединительной и эпителиальной тканями, запускаются гиперпластические процессы – патологическое разрастание тканей молочной железы.
Факторы, влияющие на развитие мастопатии
Симптомы мастопатии
- неприятные ноющие боли в молочных железах или в подмышечной области
- чувство тяжести в молочных железах (набухание, распирание)
- уплотнение молочных желез (уплотнение в груди)
- «узлы» в молочных железах
- увеличение лимфатических узлов в подмышечных впадинах
- выделения из сосков (прозрачные, серозные, иногда с кровью)
- втяжение соска
- изменение кожного покрова сосков (трещины, втяжение)
На первых стадиях развития мастопатии болезненные ощущения в груди возникают перед менструацией. Грудь набухает, бюстгальтер становится тесным и неудобным, а от любимой позы сна на животе женщина вынуждена отказаться. Такое состояние напряженности и болезненности в молочных железах, которое исчезает через несколько дней после наступления менструации, называют - «мастодиния».
Если при этих симптомах ничего не предпринимать, то со временем боль постепенно усиливаются, становятся постоянной, начинает отдавать в подмышечную область, плечо и руку. Ее продолжительность увеличивается и уже не определяется началом менструации. В тканях грудной железы появляются доброкачественные уплотнения – это состояние уже называется «мастопатия».
Статьи по теме
 Рак молочной железы – знать врага в лицо
Рак молочной железы – знать врага в лицо Рак молочных желез относится к числу наиболее распространенных злокачественных заболеваний. Ежегодно в мире регистрируется более 800 000 новых случаев этого недуга. Чем это вызвано, и как остановить это страшное заболевание?
 Симптомы мастопатии
Симптомы мастопатии Казалось бы, про такое популярное заболевание ( по статистике им страдают около 40 % гинекологических больных), как мастопатия, известно каждой женщине. Так же, как и про риски, ей сопутствующие. Но факт остается фактом. Число женщин, у которых это заболевание переходит в рак молочных желез, с каждым годом продолжает расти.
 Почему болит в груди?
Почему болит в груди? Согласно статистике стойкий дискомфорт или боль в молочных железах хотя бы раз в год испытывают 75 — 80% женщин. Каковы причины, последствия, и стоит ли вообще впадать в панику?
 Чтобы грудь не страдала
Чтобы грудь не страдала Диффузная мастопатия продолжает охватывать все большее число женского населения нашей страны. В чем причины этой тяжелой ситуации, и как ее разрешить?
В 18 веке мастопатию называли истерической грудьюДоказано, что стрессовые ситуации напрямую воздействуют на женскую грудь. Неудовлетворенность семейными отношениями и работой, депрессия, хроническая усталость, неврозы -приводят к нарушению выработки женских половых гормонов и, следовательно, развитию мастопатии.
Постановка диагноза мастопатия возможна только при:
- пальпации груди врачом,
- маммографии,
- МРТ груди,
- УЗИ груди.
Любое вторжение, включая хирургическое, является травматизацией клеток и увеличивает риск развития недуга. Помните, самая красивая грудь – это здоровая грудь.
Причина мастопатии – ожирение
Эстрогены вырабатываются не только в яичниках, но и в жировой ткани. Поэтому чем больше подкожно-жировой слой, тем усиленнее вырабатываются эстрогены. Избыточное количество эстрогенов может приводить к развитию мастопатии.
Мастопатия – болезнь мегаполисов
Исследования показали, что мастопатия характерна для жительниц больших городов, постоянно стремящихся к независимости и материальному благополучию. Хроническое недосыпание, стресс и неправильное питание (с преобладанием калорий, животных жиров и недостаточным потреблением овощей и фруктов) провоцирует развитие заболевания.
Наследственность – риск развития мастопатии
Врачи утверждают, что в развитии мастопатии далеко не последнюю роль играет наследственная предрасположенность. Если ваши родственники по женской линии страдали от фиброаденомы, будьте вдвойне внимательны к своей груди.
Танцуйте!
Исследования европейских ученых доказывают, что кардионагрузки являются хорошей профилактикой развития мастопатии. Занимайтесь, чем вам больше нравится: бег, танцы, фитнес, плавание. При любой кардионагрузке кровоснабжение молочных желез усиливается, повышается питание и снабжение кислородом и не происходит застоя продуктов жизнедеятельности клеток.
Загар или здоровая грудь?
Одно из самых частых женских заблуждений: белая полоска от бюстгальтера на загорелом теле – это УЖАСНО! Но прежде, чем загорать на пляже топлес, десять раз подумайте. Прямые солнечные лучи способствуют старению кожи, а заодно и вызывают рак груди. К тому же многие мужчины считают, что белые полоски на загорелом теле только привлекают внимание к тем частям тела, которые и так в рекламе не нуждаются.
Рак – излечим!
В России диагноз «рак молочной железы» ежегодно ставят 54 000 женщинам, а во всем мире заболевание выявляется у 1 250 000 женщин. Тем не менее, по данным врачей, рак молочной железы, диагностированный на ранней стадии, излечивается примерно в 80% случаев. Поэтому очень важно один раз в год делать маммографию.
Отказ от кормления грудью
Во время беременности усиливается выработка гормона пролактина, который подготавливает молочные железы к грудному вскармливанию. Когда женщина резко прекращает кормить грудью, уровень пролактина сильно падает, а эстрогенов – повышается. Это приводит к обратному развитию железистой ткани молочных желез. Такой неравномерный процесс может спровоцировать уплотнения в молочных железах.
www.stella-farma.ru