Аборт при эндометриозе
Аборт при эндометриозе
Можно при эндометриозе делать аборт или нет? Категорически никто этого не воспрещает, однако нужно знать о том, что такое оперативное вмешательство способно привести к усугублению ситуации с эндометриозом. Выскабливание зачастую приводит к увеличению аномального разрастания внутреннего маточного слоя.
Аборт при эндометриозе: что еще может возникнуть на его фоне?
Если женщине с диагнозом эндометриоз сделают аборт, могут возникнуть такие негативные последствия как:
- Появление бесплодия;
- Обильное маточное кровотечение;
- Появление спаек в маточных трубах;
- Прободение стенки матки и смертельный исход.
О чем это говорит? Если женщина проходит терапию в отношении эндометриоза и не желает забеременеть, ей нужно применять адекватные средства контрацепции.
Эндометриоз после аборта
Существует несколько типов эндометриоза, которые могут возникать после перенесенного аборта. Первый, о котором стоит упомянуть, это эндометриоз влагалища.
Влагалищный эндометриоз затрагивает главным образом задний свод вагины. Самый первый признак заболевания – появление во влагалище болезненных ощущений. По мере того, как заболевание прогрессирует, эти боли становятся сильнее и продолжительнее. Болезненные ощущения появляются как правило за два – три дня до начала месячных, пика достигают как раз в период месячных и продолжаются еще четыре – семь дней после окончания кровотечений.
Эндометриоз, протекающий в маточной шейке. Самая частая жалоба при такой патологии, именно по которой можно ее распознать, это появление кровянистых выделений за четыре – восемь дней до начала менструации. Длятся такие же выделения также несколько дней. Если поражена только влагалищная часть маточной шейки, у женщины не будут наблюдаться какие-либо болезненные ощущения.
posledstvia-abortov.ru
Вопросы
Какие могут быть осложнения и последствия для здоровья после аборта? Возможен ли безопасный аборт? Как свести риск к минимуму
После проведения такой операции, как аборт возможно развитие ранних и поздних осложнений. К ранним осложнениям относятся следующие: - перфорация (нарушение целостности) стенки матки. Это одно из самых страшных осложнений, которое может привести также и к повреждению мочевого пузыря, кишечника, развитию перитонита; - кровотечения; - эмболия (закупорка сосудов); - нарушение свертываемости крови; - повреждение шейки матки; - неполное удаление плодного яйца; - обострение хронических заболеваний половой системы (эндометрит, сальпингоофорит и другие); - занос инфекции в полость матки (так называемый инфицированный аборт). Не меньшую опасность представляют собой поздние осложнения после аборта, к которым относятся: - воспалительные заболевания половых органов; - бесплодие; - гормональные нарушения; - осложненное течение последующих беременностей; - недостаточность шейки матки и последующие выкидыши на поздних сроках (18-24 недели); - учащается риск развития внематочных беременностей, аномалий прикрепления плаценты; - нарушение родовой деятельности при последующей беременности; - самопроизвольные аборты; - мертворожденный плод; - возрастает риск развития злокачественных опухолей тела и шейки матки, а также молочных желез.
Учитывая перечисленные выше осложнения, рекомендую Вам применять надежные средства контрацепции, которые Вам поможет подобрать лечащий врач гинеколог. Подробнее получить информацию по интересующему Вас вопросу Вы можете в тематическом разделе нашего сайта: Аборт
Прерывание беременности, независимо от способа аборта, - тяжелый стресс для организма, поскольку происходит грубый насильственный сбой удивительной по своей сложности системы, обеспечивающей нормальное вынашивание и рождение ребенка. Но, если женщина твердо решилась сделать аборт и не хочет или не может рассматривать сохранение беременности как альтернативу, то в ее силах сделать все возможное, чтобы свести все риски к минимуму и выйти из такого незавидного положения с наименьшими потерями. Безусловно, многое зависит от неподвластных женщине факторов (профессионализм лечащего врача, исходное состояние организма) и никогда нельзя исключить возможности трагической случайности, но можно значительно повысить шансы не потерять здоровье и иметь в будущем детей, если строго придерживаться следующих рекомендаций:
- Необходимо как можно раньше диагностировать беременность и пройти стандартное обследование. Его следует пройти, даже в том случае, когда вы еще не решили, что вам делать со своей беременностью (такое обследование необходимо и в том случае, если вы решите сохранить ребенка).
- Ни в коем случае нельзя тратить драгоценное время и здоровье на эксперименты с «домашними» средствами. Они малоэффективны и, к тому же, намного опаснее, чем медицинский аборт.
- Важнейший фактор опасности аборта – срок, на котором прерывают беременность. Наименее опасно прерывать беременность на сроках до 6-7 недель (до 20 дней задержки).
- Если нет противопоказаний, то на первой-второй неделях задержки лучше провести медикаментозный аборт, а на третьей – вакуум-аспирацию.
- В случае наличия противопоказаний к аборту (острые или подострые воспалительные процессы в женской половой сфере, острая инфекция и т.п.), необходимо перед проведением аборта пройти курс лечения. Это займет не более 5-10 дней (в среднем около недели), так что при своевременной диагностике беременности можно вполне «вписаться» в рекомендованные сроки.
- Если вы решились на медикаментозный аборт, следует четко соблюдать все предписания, иначе возможны серьезные осложнения.
- После проведения аборта, необходимо соблюдать все положенные ограничения (3 дня полупостельного режима, две недели воздержания от секса, алкоголя и повышенной физической и нервной нагрузки).
- Кроме того, после прерывания беременности необходимо в положенные сроки пройти ультразвуковое и гинекологическое обследование, а при появлении признаков осложнений срочно обращаться за медицинской помощью.
- Если нет противопоказаний, для профилактики гормонального дисбаланса следует минимум 6-12 месяцев использовать комбинированные оральные контрацептивы. Беременность желательно планировать не раньше, чем через год после проведения аборта.
Осложнения аборта. Как избежать тяжелых последствий
Своевременная диагностика и адекватное лечение ранних и поздних осложнений аборта, позволит избежать таких тяжелых последствий аборта как бесплодие, хронические воспалительные заболевания женской половой сферы, эндометриоз, патологическое течение последующих беременностей и родов. Поэтому каждая решившаяся на аборт женщина должна быть осведомлена о доступных ей мерах предупреждения осложнений, а также о патологических симптомах, при появлении которых ей следует немедленно обратиться за медицинской помощью. Перфорация матки – наиболее опасное осложнение, которое может произойти во время проведения обычного хирургического аборта. Чаще встречается при первом аборте у нерожавших. Особенно велик риск у женщин с врожденными аномалиями матки. С увеличением срока беременности вероятность данного осложнения возрастает.Последствия: шрам на матке, потеря органа (нередко спасти женщину можно лишь путем удаления поврежденной матки), смерть.
Как можно предупредить: стараться всячески избегать проведения обычного хирургического аборта.
Чем можно себя утешить: это достаточно редкое осложнение (не более 1% случаев обычного хирургического аборта); благодаря современным достижениям медицины некоторых женщин удается спасти даже при наличии серьезных повреждений кишечника или мочевого пузыря.
Довольно распространенное осложнение обычного хирургического аборта. Также как и в случае с перфорацией матки в группу риска попадают первобеременные, женщины, обратившиеся на сроке 9-12 недель беременности и пациентки, страдающие врожденными или приобретенными деформациями шейки матки.Последствия зависят как от характера повреждения, так и от качества лечения: рубцовые деформации, выворот шейки матки, шеечно-влагалищный свищ. Нередко при последующих беременностях развивается недостаточность шейки матки, приводящая к невынашиванию.
Как избежать. В тех случаях, когда обычный хирургический аборт не имеет альтернатив, лучше всего обратиться по поводу прерывания беременности в медицинское учреждение, где соблюдаются предписания ВОЗ о предварительной подготовке шейки матки перед абортом (риск травматизации шейки при такой методике значительно ниже). Кровотечение может развиться при любом способе прерывания беременности. Но наименьший риск представляет вакуум-аспирация, а наибольший – медикаментозный аборт.Последствия: постгеморрагическая анемия, летальный исход.
Как избежать: немедленно обращаться за медицинской помощью в тех случаях, когда кровотечение принимает угрожающий характер (расходуются 4 и более прокладок типа «макси» за два часа и/или появляются симптомы острой кровопотери, такие как: нарастающая слабость, бледность, холодный пот, учащение пульса до 100 ударов в минуту, снижение артериального давления ниже 100 мм рт.ст.).
Гематометра представляет собой накопление крови в полости матки. Такое осложнение может развиться при любом способе прерывания беременности. Многое зависит от индивидуальных особенностей организма женщины (причина осложнения в спазмировании шейки матки на фоне постабортного кровотечения).Последствия. При отсутствии своевременной и адекватной помощи возможно нагноение с развитием септических осложнений или образование спаек в полости матки.
Как избежать. При появлении симптомов гематометры (нарастающая боль и тяжесть внизу живота на фоне внезапно прекратившегося кровотечения) немедленно обращаться к врачу.
Неполный аборт представляет собой неполное извлечение остатков плодного яйца. В тех случаях, когда плодное яйцо отторгается от стенки матки, но остается в ее полости, говорят о несостоявшемся аборте. Реже всего такие осложнения встречается при вакуум-аспирации (около 1% случаев). Наибольшая вероятность неполного аборта при медикаментозном прерывании беременности. Риск повышается с увеличением срока гестации.Последствия. При отсутствии адекватных действий (выскабливание матки; при несостоявшемся медицинском аборте возможна вакуум-аспирация) развивается гнойный эндометрит, чреватый септическими осложнениями.
Как избежать. При медикаментозном аборте следует четко соблюдать все предписания врача, чтобы не снизить абортивное действие простагландинов (не пытаться снять боль при помощи препаратов, содержащих нестероидные воспалительные средства таких, как баралгин, спазмалгон, парацетамол и т.п.; не курить более 10 сигарет в день). После аборта в предписанные сроки пройти контрольное УЗИ.
Инфекционные осложнения, такие как: эндометрит, гнойное воспаление придатков матки, перитонит и заражение крови, - могут стать следствием любого способа прерывания беременности. Наибольший риск представляет обычный хирургический аборт (развитие эндометрита наблюдается в 5% случаев, гнойного воспаления придатков – в 3% случаев), при вакуум-аспирации такие осложнения встречаются почти в два раза реже. Наименее опасен в этом отношении медикаментозный аборт (около 1% случаев).Последствия. Сепсис может повлечь за собой крайне тяжелые осложнения вплоть до летального исхода. При гнойном воспалении придатков матки нередко приходиться прибегать к их удалению. Даже при благополучном излечении острого эндометрита довольно часто встречаются такие отдаленные последствия, как хронические воспалительные заболевания органов малого таза, непроходимость маточных труб, бесплодие, наблюдается высокий риск развития внематочной беременности.
Как избежать. При наличии показаний перед проведением аборта, особенно хирургического, пройти курс противоинфекционной терапии. При развитии симптомов инфекционных осложнений (наиболее часто развиваются на второй-четвертый день после аборта) таких, как тянущие боли внизу живота, лихорадка, изменение характера выделений из влагалища (появление гноя или неприятного запаха), - немедленно обращаться за медицинской помощью. После проведения аборта пройти курс лечения дисбактериоза влагалища.
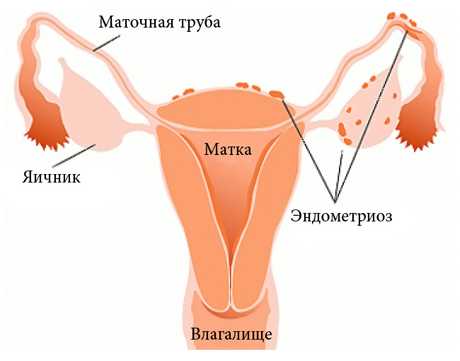
Эндометриоз – тяжелое системное заболевание, характеризующееся патологическим разрастанием функционирующего эпителия матки за пределами его нормальной локализации. Наибольший риск представляет обычный хирургический аборт, вследствие повышенной травматизации матки на фоне гормонального сбоя, вызванного прерыванием беременности. Степень риска развития эндометриоза в случае медикаментозного прерывания беременности и вакуум-аспирации до конца не изучена (нет точных данных).Последствия: крайне обильные менструальные кровотечения, болезненность во время полового сношения, образование эндометриоидных кист яичника с переходом процесса на брюшину и развитием спаечной болезни, бесплодие. При генерализации процесса эндотелий матки может расселяться в отдаленных органах и тканях.
Как избежать: для профилактики эндометриоза традиционно советуют на протяжении 12 месяцев использовать комбинированные оральные контрацептивы (если нет противопоказаний).
Статистически доказано, что женщины, сделавшие аборт более подвержены таким психическим нарушениям, как: Как избежать. Своевременно обращаться за помощью к специалисту (психологу, психиатру, наркологу). Как правило, каждую решившуюся на аборт женщину интересует, сможет ли она в будущем выносить и родить здорового ребенка. К сожалению, 100% гарантии, что аборт не повлияет на последующие беременности, ни один врач дать не сможет.Аборт является важным предрасполагающим фактором развития следующих патологий беременности:
- эктопическая (внематочная) беременность;
- привычное невынашивание беременности;
- преждевременные роды;
- кровотечения во время беременности и родов (занимают первое место в структуре материнской смертности);
- предлежание плаценты (неправильное прикрепление плаценты);
- преждевременная отслойка плаценты.
Последствия. Гемолитическая болезнь новорожденных – крайне тяжелое заболевание, нередко ведущее к умственной и физической неполноценности ребенка.
Как избежать. Профилактическое введение антирезусного иммуноглобулина в течение 72 часов после аборта значительно снижает (хотя и не устраняет полностью) риск рождения больного ребенка.
Чем себя утешить. Для того чтобы полностью исключить риск рождения ребенка, страдающего гемолитической болезнью новорожденных, достаточно выбрать резус-отрицательного партнера (мужчины с отрицательным резус-фактором составляют 15% от мужского населения Земли).
Прерывание беременности вызывает обострение заболевания у женщин, страдающих эндометриозом. Способ прерывания беременности в данном случае большого значения не имеет, поскольку обострение представляет собой реакцию на гормональные сдвиги в организме, которые неизбежны. Дело в том, что одно время эндометриоз считался медицинским противопоказанием к сохранению беременности. Практика проведения абортов у женщин, страдающих этим заболеванием, показала, что аборт обостряет течение заболевания, а беременность, наоборот, приводит к ремиссии.Последствия. Зависят главным образом от формы и типа течения заболевания. При экстрагенитальных формах возможны легочные и желудочно-кишечные кровотечения с летальным исходом.
Чем себя утешить. Как правило, эндометриоз самостоятельно излечивается с наступлением менопаузы.
www.tiensmed.ru
Эндометриоз и беременность
Прогрессирование эндометриоза нарушает привычную работу матки, яичников и фаллопиевых труб, что часто приводит к проблемам с наступлением беременности.
Можно ли забеременеть при эндометриозе?
Каждая вторая пациентка, у которой диагностировали эндометриоз, волнуется, сможет ли она зачать малыша и не приведет ли заболевание к бесплодию? Действительно, эндометриоз усложняет наступление оплодотворения, однако не является приговором. Диагноз бесплодие ставится только в том случае, если супружеская пара год и более активно живет половой жизнью без использования средств контрацепции, а беременность не наступает. И даже тогда не один только эндометриоз может быть причиной отсутствия долгожданной беременности. Главными причинами отсутствия зачатия при данной патологии выступают:
- нарушение менструального цикла, нерегулярные месячные и отсутствие овуляции;
- непроходимость фаллопиевых труб в результате формирования спаек из-за распространения разрастаний за пределы матки;
- невозможность имплантации плодного яйца, даже если беременность наступила, так как слизистая оболочка матки изменена;
- гормональный дисбаланс в организме, при котором беременность и вынашивание плода невозможны.
Особенности планирования беременности при эндометриозе
Помните о том, что диагноз «эндометриоз» не является приговором и пара, конечно, может иметь детей, но к этому придется долго идти. Прежде всего, женщина должна сдать все анализы и пройти комплексное обследование. Это поможет установить причины развития заболевания, определить степень и стадию эндометриоза.
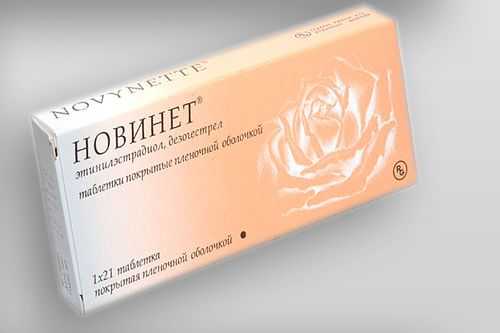
На начальном этапе планирования важно добиться правильной работы яичников и подавить рост патологической видоизмененной ткани внутри матки. Если эндометриозу сопутствуют кисты яичников или спайки, то пациентке проводят лапароскопию, во время которой удаляют наросты на яичниках и рассекают спайки. Как минимум 3 цикла до операции женщина должна будет принимать противозачаточные таблетки. Парадоксом такого подхода к планированию ребенка является то, что оральные гормональные контрацептивы тормозят рост эндометрия, уменьшают продолжительность и объем менструальных кровотечений, налаживают работу яичников.
Сама по себе беременность, как правило, благотворно влияет на эндометриоз, у многих женщин после родов наступает стойкая ремиссия заболевания.
Ведение беременности на фоне заболевания
Женщинам с эндометриозом необходимо как можно раньше встать на учет по беременности в женскую консультацию. Такие пациентки должны неукоснительно соблюдать рекомендации врача и вовремя проходить все обследования. Ультразвуковая диагностика позволяет выявить малейшие отклонения от нормы и оперативно принять необходимые меры по сохранению беременности. Вынашивание малыша на фоне эндометриоза сопряжено с многочисленными рисками:
- угроза прерывания на ранних сроках;
- гипертонус матки;
- неправильное прикрепление плаценты;
- риск кровотечений;
- угроза преждевременных родов.
В период вынашивания плода женщинам с этим диагнозом рекомендован половой покой и ограничение физических нагрузок. Так как во время беременности на фоне эндометриоза в большинстве случаев обостряется гормональный дисбаланс, то для сохранения жизни малышу гинеколог назначает будущей маме препараты прогестерона.
Роды при эндометриозе
Роды с данным диагнозом у женщины требуют особенного подхода, так как всегда сопряжены с риском массивного кровотечения, приращения плаценты к стенке матки, гипотонуса матки в послеродовом периоде.
Незадолго до родов будущей маме обязательно выполняют УЗИ, что позволит выявить, нет ли приращения детского места к матке – это поможет определиться с тактикой родовспоможения.
При необходимости кесарева медики должны приложить все усилия и не допустить попадания видоизмененных эндометриозом тканей в брюшную полость. Для этого матку перед рассечением обкладывают стерильным перевязочным материалом.
После отхождения плаценты обязательно вводят пациентке внутримышечно окситоцин или другие препараты, способствующие сокращению матки.
Делают ли аборт при эндометриозе?
Искусственное прерывание беременности при заболевании крайне нежелательно, так как выскабливание плода и его оболочек кюреткой приводит к прогрессированию патологических разрастаний. Кроме этого аборт на фоне данного заболевания сопряжен с серьезными рисками и осложнениями:
- массивное кровотечение;
- прободение маточной стенки и летальный исход женщины;
- образование спаек в трубах после аборта;
- развитие бесплодия.
Если женщина не желает наступления беременности и лечится от эндометриоза, то необходимо использовать качественные средства контрацепции, которые поможет правильно подобрать гинеколог.
Ирина Левченко, акушер-гинеколог, специально для Mirmam.pro
Полезное видео
mirmam.pro
Все о планировании детей. Рождение ребенка
С точки зрения медицины эндометриоз и беременность – это два взаимоисключающих, но, в то же время, крепко связанных между собой понятия. Выкидыш, или самопроизвольный аборт, зачастую наступающий при эндометриозе, становится огромным стрессом для женщины. Поэтому пациенткам, мечтающим родить здорового ребенка, специалисты настоятельно рекомендуют приложить максимум усилий для того, чтобы избавиться от данной патологии.
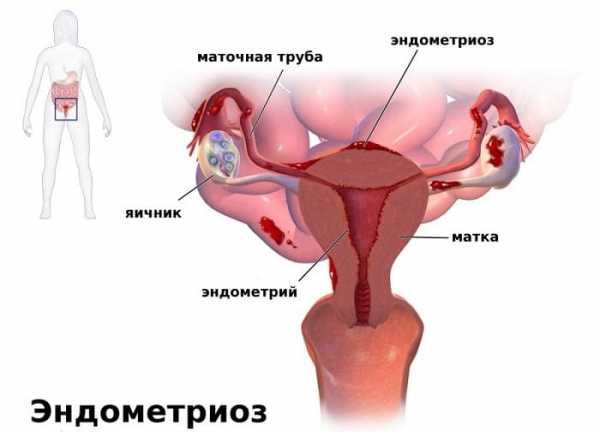
Что собой представляет эндометриоз?
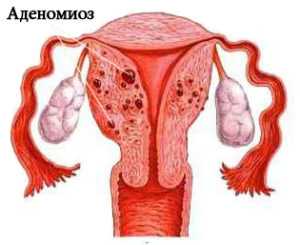
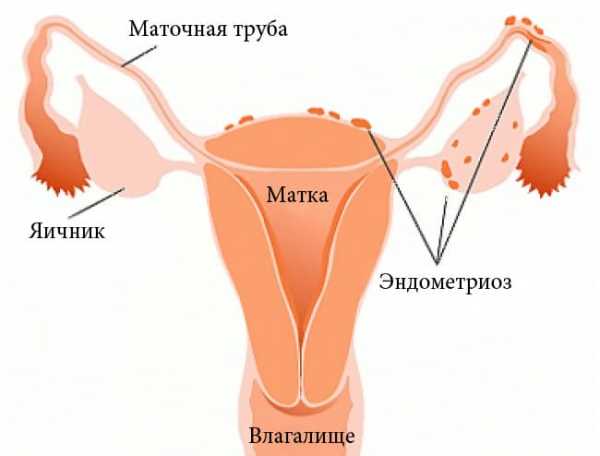
Эндометриоз – это достаточно распространенное гинекологическое заболевание, характеризующееся доброкачественным разрастанием ткани, по своим морфологическим и функциональным свойствам подобной эндометрию (внутреннему клеточному слою слизистой оболочки тела матки). При развитии данной патологии эндометриальные клетки обнаруживаются в нехарактерных для них тканях и органах женского организма (в яичниках, фаллопиевых трубах, брюшине, кишечнике, почках, легких, и даже, в редких случаях, в глазах).
Проникнув и укоренившись с несвойственных для них местах, клетки эндометрия начинают разрастаться, образуя опухолевидные формирования, функционирующие так же, как внутренний слой слизистой оболочки тела матки. Из-за постоянной секреции эндометриоидных участков, ткани, расположенные в непосредственной к ним близости, превращаются в соединительнотканные рубцы. И на пораженном участке развивается хроническое воспаление.
Эндометриоз является врожденным или приобретенным гормонозависимым заболеванием. Как правило, патологический процесс развивается у женщин репродуктивного возраста (25-35 лет), а с наступлением пременопаузы начинает постепенно угасать. Данное нарушение встречается практически у каждой десятой женщины и у 3/4 пациенток, страдающих бесплодием.
Причины эндометриоза
На сегодняшний день точные причины эндометриоза медицинской науке достоверно неизвестны. По мнению специалистов, это гормонозависимое заболевание, зависящее от уровня эстрогена в крови (во время менструации происходит разрушение эндометриоидных очагов, а по завершению месячных симптоматика стихает). Существует гипотеза, что во время месячных отторгнутые клетки эндометрия проникают в открытые кровеносные и лимфатические сосуды и по ним распространяются в другие ткани и органы женского организма.
К факторам, способным спровоцировать развитие патологического процесса, относят:
- гинекологические манипуляции (диагностические выскабливания, аборты, введение внутриматочных контрацептивов, родовспоможение при тяжелых родах, полостные операции, предусматривающие рассечение матки и пр.).
- бурные половые сношения во время месячных;
- наследственную предрасположенность;
- ослабление иммунитета;
- нейроэндокринные нарушения, приводящие к расстройству иммунной системы.
Медицине известны исключительно редкие случаи развития эндометриоза у мужчин. Это позволяет предполагать возможность спонтанного перерождения морфологически нормальных тканей того или иного органа в ткани, похожие на маточный эндометрий.
Симптомы эндометриоза
Очаги эндометриоза представляют собой скопления мелких пузырьков, заполненных темной густой жидкостью. Они варьируют в размерах от незначительных участков поражения до достаточно крупных эндометриоидных кистозных новообразований. В редких случаях заболевание протекает бессимптомно. Гораздо чаще пациентки жалуются на возникновение циклических болей, болезненные половые контакты, а также на неспособность забеременеть.
Как правило, боли, локализующиеся в нижней части живота, усиливаются во время менструации. Зачастую они отдают в прямую кишку, поясницу и в задние конечности. Нередко наблюдается нарушение месячного цикла, отмечаются обильные менструальные кровотечения и длительное кровянистое мазание по окончании месячных. В связи с тем, что симптомы эндометриоза схожи с симптоматикой внематочной беременности, нередко постановка окончательного диагноза осуществляется только после того, как пациентку в срочном порядке госпитализируют в стационар.

При распространении клеток эндометрия на петли кишечника, мочевой пузырь или мочеточники болезненные ощущения усиливаются во время дефекации или при мочеиспускании. Эндометриоз яичников сопровождается вздутием живота и болями в паховой области.
Большинство женщин, страдающих данной формой патологии, чувствуют существенный дискомфорт во время полового акта и нередко отказываются от половой жизни. Что касается эндометриоза матки, то это патологическое состояние, которое в клинической терминологии называется аденомиозом, оно характеризуется прорастанием клеток эндометрия в толщу мышечных стенок детородного органа. Этому заболеванию свойственны очень обильные месячные (гиперполименорея), обусловленные набуханием и частичным отторжением клеток эндометрия. Как правило, при наступлении менопаузы симптомы эндометриоза исчезают.
Эндометриоз и беременность
Выяснив, что такое эндометриоз, несложно догадаться, что именно это заболевание нередко становится причиной бесплодия. Действительно, 40-60% случаев нарушения женской фертильности является следствием прорастания клеток эндометрия в близлежащие к матке ткани и органы.
Следует подчеркнуть, что эндометриоз не является абсолютным препятствием для развития беременности, но, в то же время шансы забеременеть и выносить ребенка при данной патологии гораздо ниже, чем без нее. Это связано не только с развитием хронического воспалительного процесса, приводящего к образованию спаек, но и с нарушением нормального функционирования желтого тела, в норме образующегося в месте выхода яйцеклетки из фолликула. В то же время эндометриоз и беременность очень часто исключают друг друга из-за того, что активизирующиеся под воздействием воспаления клетки иммунной системы начинают вырабатывать антитела, уничтожающие сперматозоиды, принимая их за чужеродные объекты.
В пораженном эндометриоидной тканью яичнике, как правило, яйцеклетки полностью не созревают. Препятствуют данному процессу также гормональные нарушения, характерные для эндометриоза и делающие невозможным наступление беременности.
Если же беременность при эндометриозе все же наступила, существует угроза выкидыша на самых ранних сроках. В данной ситуации женщине требуется неотлагательная госпитализация и проведение поддерживающей гормональной терапии. Следует отметить, что нормально развивающаяся беременность благоприятным образом сказывается на течении эндометриоза, а также эта женская болезнь не оказывает никакого негативного влияния на развитие плода.
В то же время искусственное прерывание беременности, способное вызвать гормональный сбой, может значительно ухудшить состояние женщины. Это объясняется тем, что во время беременности прекращается выработка гормонов, поддерживающих активное течение эндометриоза. Как следствие, эндометриоидные очаги начинают уменьшаться в размерах, сводя на нет патологическую симптоматику. Именно поэтому на протяжении длительного периода времени беременность считается эффективным методом лечения данной патологии. Однако следует отметить, что подобное улучшение в большинстве случаев – явление временное. При наличии кистозных новообразований на яичнике или обширных участков эндометриоза сразу же после восстановления овуляции болезненные симптомы снова возвращаются.
Лечение эндометриоза
Лечение эндометриоза проводится в комплексе. По врачебным показаниям пациенткам назначается медикаментозная или хирургическая коррекция, либо комбинация данных методик.

На ранних стадиях развития патологического процесса на протяжении длительного времени рекомендуется принимать гормональные средства, нормализующие работу яичников и предотвращающие возникновение новых эндометриоидных очагов.
Если медикаментозное лечение не дало результатов, а также при наличии эндометриоидных кист пациенткам рекомендуется хирургическое лечение, позволяющее полностью ликвидировать патологический очаг. В настоящее время в гинекологии используются малоинвазивные лапароскопические методики. При проведении органосохраняющих эндоскопических операций минимально травмируются ткани, и практически полностью отсутствует риск дальнейшего распространения клеток эндометрия. Также используется лазерное удаление патологических очагов, криотерапия, электрокоагуляция и ФУЗ-абляция (фокусированная ультразвуковая абляция), назначающаяся женщинам, страдающим аденомиозом.
Комбинированная терапия – это методика, используемая при лечении наружного эндометриоза. Она предусматривает проведение хирургической операции в сочетании с медикаментозной коррекцией. На первом этапе пациенткам назначается консервативное лечение, далее проводится операция, а затем снова назначается прием лекарственных препаратов.
После операции требуется проведение реабилитационных мероприятий. В данный период пациенткам назначается курс медикаментозной терапии, гормональные средства, предупреждающие возникновение рецидивов и физиотерапевтические процедуры, способствующие нормализации менструального цикла.
Лечение эндометриоза – это очень сложный и длительный процесс. К сожалению, оно не всегда гарантирует полное выздоровление. Специфическая профилактика данного заболевания на сегодняшний день не разработана.
Женщинам, планирующим беременность рекомендуется прием специальных витаминно-минеральных комплексов. Витамины и микроэлементы способствуют профилактике осложнений беременности и правильному развитию плода. Один из них – сбалансированный витаминно-минеральный комплекс Витрум Пренатал Форте. Входящие в его состав 13 витаминов и 10 минералов восполнят потребность женщины в витаминах и микроэлементах как в период подготовки к беременности, так и в течение всей беременности. Ознакомиться с результатами клинических исследований можно по ссылке.
www.beremennost.ru